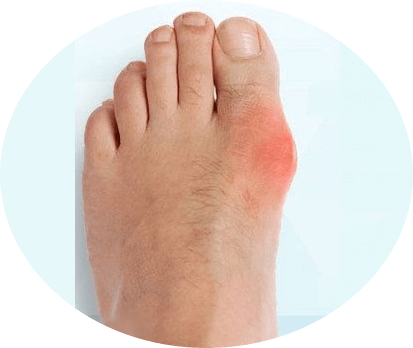
Від здоров’я стоп залежить не тільки самопочуття людини, але й можливість переміщатися, виконувати повсякденну роботу, займатися спортом, красуватися до красивого взуття. Тому будь-які неприємні відчуття і, вже тим більше біль, викликають негативні емоції. Коли болить кісточка на нозі біля великого пальця, людина відчуває не тільки фізичний, але й моральний дискомфорт. Тим часом, лікування зазвичай відкладається, а проблему пацієнти намагаються вирішити, застосовуючи примочки, компреси або розрекламовані диво-засоби. Щоб зрозуміти, що ж робити, якщо болить кісточка на нозі, доведеться розібратися в походженні такої проблеми і зрозуміти, як формується гулька на стопі.
Загальна характеристика вальгусной деформації
Після тривалої навантаження на ноги людина відчуває певний дискомфорт. Дуже часто скарги пов’язані з тим, що болить кісточка на великому пальці ноги. І якщо спочатку патологічних процесів ступня боліла тільки після навантажень, то з прогресом захворювання, при якому кісточки на ногах збільшуються в розмірах, болі починають турбувати і в стані спокою.
Як формується шишка
Багато пацієнти сприймають шишки на ступні, як запальне освіта, і починають лікувати за допомогою поширених народних методів. Такий підхід на час усуває хворобливі відчуття, але сама гуля біля великого пальця продовжує зростати.
Фактично ж таке утворення є деформацією стопи і лікування має передбачати, насамперед, ортопедичне вплив.
Завдяки унікальній будові людської стопи, ноги не тільки здатні витримувати колосальні навантаження, але і виконувати амортизаційну функцію, що запобігає поява струсів в області хребта і інших суглобів нижніх кінцівок під час руху. Природними амортизаторами є склепіння стопи. Подовжній звід стопи проходить безпосередньо за її внутрішньому краю, а поперечний під підставою пальців.
У здорових стоп плеснові кістки пальців розташовані паралельно один одному. Коли ж склепіння починають просідати на тлі ослаблення зв’язок і м’язових тканин, положення плеснових кісток може змінюватися.
Найчастіше від нормального положення відхиляються перші кістки великих пальців ніг. На тлі такого зміщення формується патологічний вальгусный кут. Виступаюча частина такого кута – це голівка кістки, вивернута з підстави суглоба. З часом вона починає товщати, що сприймається як кісточка на нозі біля великого пальця.
Як розвивається патологія
Росте така шишка поступово і на початкових етапах викликає лише періодичний дискомфорт. Подальше покриття утворення кісткової тканиною зумовлено адаптацією до неприродної навантаженні.
На практиці поперечне плоскостопість, яка виникає з ряду причин, призводить до поетапним змін:
- стопа втрачає амортизаційні функції;
- точки опори неминуче зміщуються;
- навантаження, що припадають на стопу, розподіляються невірно;
- відбувається частковий вивих суглоба великого пальця;
- головка кістки виходить їх суглоба.
Саме деформація суглоба пояснює, чому болить кісточка на нозі.
Причому з переходом захворювання на більш запущені стадії біль посилюється:
Нерідко ускладненням є розвиток запального процесу і деформація інших пальців.
Але навіть на початку захворювання можна запідозрити наявність патології. Підвищена стомлюваність стоп, набряклість, освіта натоптишів і мозолів повинні наштовхнути на думку про патологічні зміни в будові стопи. Враховуючи, що на початковій стадії виправити патологію реально за допомогою ортопедичних методів, варто при найменшому дискомфорті пройти діагностику.
Причини вальгусной деформації
Основна причина відхилення плеснової кістки великого пальця – це поперечна плоскостопість. Воно розвивається на тлі провокуючих факторів внутрішнього і зовнішнього характеру.
Внутрішні фактори
До внутрішніх причин можна віднести як спадкову схильність, так і вікові, патологічні зміни стану суглобів і кісток.
Розвивається найчастіше плоскостопість з причини наявності різних захворювань стопи:
- недорозвинення форми кісток;
- дисплазії сухожиль і зв’язок;
- скошеності суглобової щілини;
- надмірної рухливості суглобів;
- слабкість зв’язок та м’язів;
- остеопорозу;
- артрозу;
- артриту.
Крім цього до зміни зводу стопи можуть призвести системні захворювання, в тому числі:
- цукровий діабет;
- зниження концентрації естрогенів;
- клімактеричні зміни.
Посилюється процес спадковою схильністю. Нерідко болять кісточки у всіх представниць жіночої статі в роду, і захворювання називають сімейним.
Зовнішні фактори
Непрямими причинами, які прискорюють процес формування шишок, є зовнішні фактори.
До них можна віднести:
- носіння незручного взуття і туфель на підборах вище 4 см;
- різні ушкодження стопи, які стосуються, насамперед, зв’язковий апарат;
- підвищені навантаження на стопи як професійного, так і спортивного характеру;
- ожиріння, що дає і підвищені фізичні навантаження на суглоби, і гормональні зміни в організмі.
Більшою мірою такої патології схильні жінки. Це пояснюється як носіння каблуків, так і наявністю більш еластичних і слабких зв’язок стопи.
Хвороба з’являється або посилюється під час клімаксу, так як у пацієнтки змінюється гормональний статус, що в свою чергу призводить до остеопорозу і разволокнению зв’язок.
Зустрічається вальгусна деформація і у дівчаток підліткового віку, що також пояснюється грою гормонів і прискореним ростом.
У групу ризику потрапляють жінки, які мають єгипетський тип стопи, коли великий палець довший другого. Зазвичай при такій формі плюсневая кістка подовжена, що сприяє її підвивихи. Тому пацієнткам з довгим першим пальцем рекомендовано в якості профілактики відмовитися від носіння взуття з каблуком вище 3 см і завужені носком.
Диференціальна і клінічна діагностика
Слід враховувати, що не завжди шишка на нозі болить через вальгусной деформації стопи.
Нерідко нестерпний біль з появою гіперемії в області великого пальця викликає:
Для з’ясування справжніх причин болю проводиться комплексна діагностика.
Підтвердити наявність запальних процесів допоможуть лабораторні аналізи крові і сечі.
Щоб виявити ортопедичні зміни, проводиться:
Виміряти подометрический індекс можна і самостійно, але більш точні дані виходять завдяки застосуванню комп’ютерних методів обстеження.
Відео
Відео — Кісточка біля великого пальця ноги
Основні методи лікування кісточки
Єдиної тактики лікування шишки на стопі не існує. Лікар підбере оптимальну схему після збору анамнезу і проведення відповідних обстежень. В основному лікування буде залежати від кута відхилення плеснової кістки, тобто стадії захворювання. Але також буде враховано наявність супутніх і провокують захворювань, а також ступінь вираженості болючого синдрому.
Лікування на початковому етапі
Зазвичай при появі освіти в області великого пальця пацієнти не поспішають до лікаря, а намагаються зробити популярні компреси або примочки. Однозначно, після зробленої в домашніх умовах знеболювальною процедури людина відчуває полегшення. Йде втома, важкість і частково болю. Але такі заходи не здатні повернути вийшла з суглоба головку плеснової кістки в нормальне положення.
Тут акцент в лікуванні необхідно робити на ортопедичні методи. Причому на початкових порах вони дійсно здатні виправити ситуацію.
Підбираються ортопедичні вироби індивідуально.
Найчастіше пацієнтам рекомендують носити:
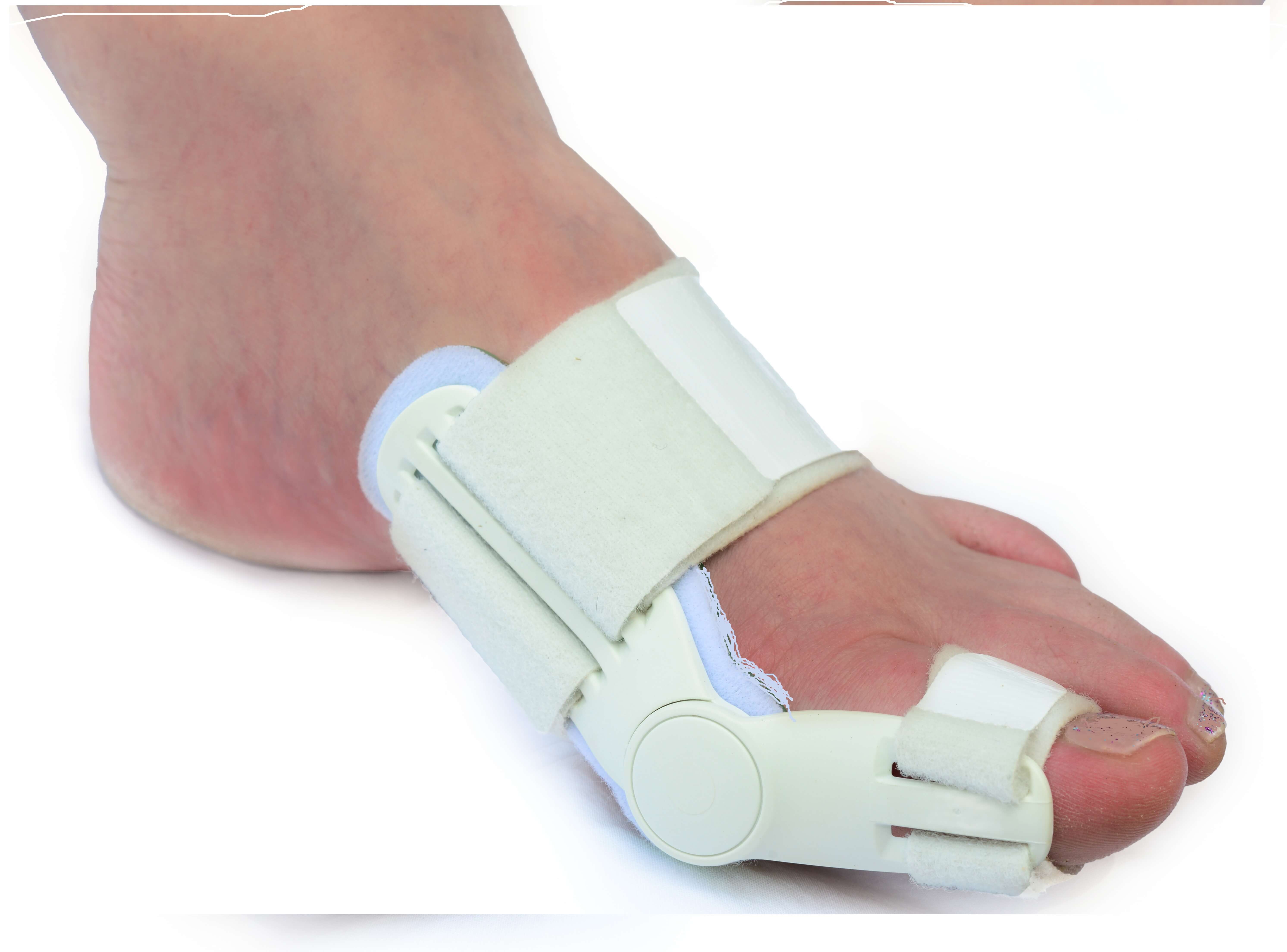
Обов’язково необхідно змінити взуття. Ідеальними вважаються туфлі з заокругленим носком і каблуком, що не перевищує 4 див. Зверніть увагу при виборі взуття на якість матеріалу і щільність підошви, наявність супінаторів. Незалежно від типу і якості взуття під час хвороби її доведеться носити з ортопедичними устілками.
Доповнюють лікування масажем стопи. Він допомагає зняти запальні процеси, поліпшити локальний кровотік і відновити рухливість в суглобі. Проводять як класичний масаж, так і точковий курсами по 10 – 14 днів і повторами після перерв. Якщо немає можливості робити професійний масаж можна проводити сеанси самомасажу.
Окремо варто зупинитися на гімнастики. Існує кілька лікувальних курсів, які спрямовані на зміцнення зв’язкового апарату і склепіння стопи, розробку суглобів, масаж ступень.
Робити гімнастику необхідно регулярно, краще двічі в день.
Вона може включати:
- ходіння на носках, п’ятах, боках стоп;
- підйоми на шкарпетки і п’яти;
- статичне утримання в напрузі розведених пальців, склепіння стопи;
- малювання пальцями ніг;
- збирання пальцями дрібних предметів;
- перекочування стопами пляшки, м’ячі, масажера;
- ходіння босоніж по різних поверхнях.
Також коригується харчування. З неї прибираються продукти, які сприяють набору ваги і відкладення солей. Це, насамперед, жирні страви і прості вуглеводи.
Як лікувати кісточку на 2, 3 стадії
Коли деформація стопи починає провокувати болі, до ортопедичних методів терапії додають симптоматичні. Вони, насамперед, спрямовані на зменшення хворобливості і можливого запалення.
Зазвичай призначаються препарати нестероїдної групи з вмістом Диклофенаку або Індометацину. Це можуть бути як таблетки або уколи, так і мазі.
Щоб поліпшити проникнення лікарських засобів в тканини, роблять фонофорез або електрофорез.
Для руйнування кістково-хрящового наросту проводяться процедури з ударно-хвильовим впливом.
Операція на запущених стадіях
Якщо консервативна терапія не дає очікуваних результатів, пацієнтові призначається операція. Оперативне втручання показано при дуже сильних болях.
Найчастіше проводиться остеотомія, при якій плюсневая кістка коротшає, а пальцю надається природне положення. Причому робитися така операція може і відкритим способом і артроскопічним. Після останнього фактично не залишається шрамів.
Реабілітація займає близько трьох місяців, під час якої необхідно носити спеціальне взуття.
Але навіть після операції існує ризик повернення деформації. Тому пацієнту рекомендовано суворо дотримуватися заходів профілактики плоскостопості.