Всього десятиліття тому у пар, які безуспішно намагалися обзавестися дітьми, «винною» стороною вважалися жінки. Дружини, зневірені завагітніти, починали шукати досвідчених лікарів, що лікують безпліддя.
Зміст
- Види чоловічого безпліддя
- Детальний огляд причин безпліддя
- Фактори ризику
- Діагностика
- Методи терапії
- Медикаментозна терапія
- Хірургічне лікування безпліддя
- Метод ІКСІ
- Народна медицина
- Загальні поради чоловікам, яким діагностували безпліддя

Проходили масу медичних обстежень для визначення причини проблеми і з’ясування шансів на самостійне зачаття дитини взагалі. Але навіть коли з’ясовувалося, що жінка здорова, а причина проблем – нездоров’я чоловіка, умовити його пройти обстеження було вкрай складно.
Чоловіки до цих пір важко сприймають будь-які проблеми в інтимній сфері. І дуже неохоче погоджуються на бесіди з лікарем. Що вже говорити про ставлення до досліджень і процедур. Але для багатьох пар згода чоловіка на лікування від безпліддя – це єдиний шанс обзавестися дитиною.
Адже з усієї кількості вивчених медиками випадків 32% є наслідком проблем на чоловічій стороні, 25% – жіночої. 17% розглянутого числа припадає на пар з репродуктивними проблемами в обох подружжя, а решта 26% є випадками з незрозумілими проблемами із зачаттям.
Види чоловічого безпліддя
Проблеми з еякуляцією починаються з різних причин: ушкодження хребта, невдале хірургічне втручання, високий цукор, розсіяний склероз, стара або недавня душевна травма та інше.
Ставлячи діагноз і вибираючи оптимальне лікування, лікарі прагнуть отримати якомога більше вихідних даних про стан здоров’я чоловіка. Медикам важливо не тільки зрозуміти суть проблеми, але й визначити шляхи її виникнення, з’ясувати, які інші порушення у здоров’ї вона могла викликати.

Тому без низки аналізів не обійтися в кожному окремому випадку. При цьому ряд процедур отримання матеріалу для досліджень будуть ідентичні.
Висвітлити всі причини чоловічого безпліддя нереально – статистика сповнена фактів про малопоширених або взагалі поодиноких випадках. Але деяку класифікацію можна провести.
Поширені форми безпліддя:
- відносне;
- секреторна;
- викликане проблемами імунного характеру;
- обтураційна.
Відносним безпліддям вважається випадок без певних на те причин. Найбільш частий варіант лікування в такій ситуації – психотерапія.
Секреторна безплідність діагностують у випадках дестабілізації роботи яєчок, з-за чого сперматозоїди можуть мати недостатню швидкість руху або бути неповноцінно розвиненими.
Імунне безпліддя розвивається на тлі травми, хвороби, що спровокувала вироблення антитіл до сперматозоїдів чоловіка або тканин в яєчках.
Обтураційна безпліддя діагностують при з’ясуванні утрудненого руху сперматозоїдів по одному або двом канальцям. Причому порушена прохідність в одному з них призводить до зниження кількості сперматозоїдів в спермі, а двох – до повної відсутності. Види чоловічого безпліддя оглянуті, а тепер про причини.
Детальний огляд причин безпліддя
У дев’яти випадках з десяти причиною чоловічого безпліддя є погана сперма, знижене кількість сперматозоїдів або обидві проблеми разом. Залишився відсоток проблем, що призвели до чоловічого безпліддя, – наслідок гормонального дисбалансу, анатомічного відхилення або переданого у спадок дефекту: аномалії сперми.
Спостерігається як на тлі вродженого дефекту, так і хімічного впливу, деяких специфічних умов життя. Часто неможливо встановити причину аномалії.
Класифікацію такого відхилення проводять з урахуванням кількості сперматозоїдів, їх рухливості, форми.
Зустрічається:
Можливі передумови ретроградного сім’явивергання:
- якийсь час тому було проведено хірургічне втручання в нижню частину сечового міхура/простати (найбільш часті причини подібних проблем при еякуляції);
- підвищений цукор, розсіяний склероз;
- пошкодження спинного мозку з-за механічного впливу при нещасному випадку або операції;
- вплив медпрепаратами (наприклад, альфа-блокатором, необхідним при терапії збільшених залоз);
- вікове зношування організму.
Структурні аномалії (будь-які деструктивні процеси в яєчках, що призвели до пошкодження, блокування останніх, інших репродуктивних органів, що здійснюють вплив на фертильність чоловіка):
- муковісцидоз (із-за недуги у чоловіка можуть бути відсутніми або мати неправильну форму канальці, транспортують сперму);
- полікістоз нирок – часто зустрічається захворювання, що передається спадково. Хвороба провокує розвиток великих кіст на нирках, інших органах. Наявність новоутворення на одній з ділянок репродуктивної системи може зумовити безпліддя;
- синдром Клайнфельтера (чоловіча полисомия з хромосомами X і Y призводить до зниження тестостерону, дефектів сім’яних канальців). Хоча в іншому здоров’я чоловіка може бути в абсолютній нормі;
- синдром Картагенера (рідкісна недуга, що викликає дзеркальне розташування органів, що негативно впливає на рухливість сперматозоїдів, на роботу дихальних шляхів).
Основна причина гіпогонадизму – спадкове захворювання, що впливає на роботу гіпофіза. Таким захворюванням може бути синдром Кальмана, селективний дефіцит ФСГ і ЛГ гормонів.
У деяких випадках гіпогонадизм виникає з-за променевої терапії онкологічних зміни в області мозку, в районі гіпофіза.
Фактори ризику
- підвищення температури яєчок (після гарячої ванни, сауни, зміни в гарячому цеху якийсь час сперма буде містити знижене кількість сперматозоїдів);
- наркотики, вдихання отруйних речовин, алкоголь (доведено, що приймають будь-які наркотики, алкоголь, мають сперму низької якості; при використанні анаболіків можливе зменшення фізичного розміру яєчок і скорочення обсягів вироблюваної сперми);
- паління звичайних сигарет (систематичне інтенсивне вдихання нікотинового диму знижує якість сперми);
- ожиріння (підвищений вага позначається на гормональному рівні, що спричиняє зниження плодючості чоловіки);
- їзда на велосипеді (тривалі велосипедні заїзди можуть негативно відбиватися на еректильної функції). Фізичний вплив на область промежини (вібрація, удари) здатне викликати пошкодження ділянок кровоносної і нервової систем, відповідальних за еректильні здібності чоловіка. Велосипедні сидіння, створені з урахуванням анатомічних особливостей чоловіків, здатні частково знизити ступінь негативного впливу вібрацій і впливів на чоловічу репродуктивну систему.
- Емоційні навантаження (стресові ситуації впливають на цикл відтворення і викиду різних гормонів, але доведених фактів про зв’язок безпліддя з систематичним стресом немає).
- Фактори навколишнього середовища. Кліматичні зміни, нестабільна екологія, пестицид ний, гербіцидну дію на людини при прямому контакті і через спожиту їжу в стані дестабілізувати процес формування гормонів, роботу яєчників, зменшити кількість сперматозоїдів в еякуляті. Таке ж негативний вплив на чоловічий організм відбувається при тривалому контакті з миш’яком, свинцем і продуктами, що містять кадмій.
- Медичні умови (травми, оперативні втручання, високий цукор, проблеми зі щитовидною залозою, ВІЛ, інфаркт, синдром Кушинга, недокрів’я, недостатність нирок, лікарські інтоксикації можуть негативно впливати на репродуктивні можливості).
- Інфекції сечовивідної або репродуктивної системи. Присутність інфекції здатне погіршити фертильність. На рухливість сперматозоїдів негативно впливають уретрит, простатит, геморагічний васкуліт. Навіть завершена успішна терапія із залученням антибіотиків не завжди виправляє ситуацію, так як утворилися в яєчках шрами можуть стати непереборною перешкодою для потоку сперматозоїдів.
- Рак і онкотерапия. Лікування онкологічних захворювань передбачає застосування радіації, хіміотерапії. Наслідком впливу може стати погіршення якості сперми і зниження її обсягів, безплідність. Ризик втратити здатність до зачаття збільшується, якщо облучающие процедури проводять поблизу репродуктивної системи. Деякі медики стверджують, що чоловіче безпліддя може спровокувати онкологічні процеси в яєчках.
Діагностика
Після бесіди з тим, хто обстежує лікарем, выясняющим наявність в анамнезі хвороб, здатних впливати на репродуктивні здібності, чоловікові пропонують зробити спермограму. Для отримання якісного результату потрібно дотримання ряду умов:
- здача еякуляту не менше двох разів з проміжком між процедурами в кілька днів;
- відсутність статевих контактів (у т. ч. і мастурбації) за два дні до проведення процедури.
Відвідувати андролога можна з вже підготовленим матеріалом для аналізу, що скоротить тимчасові витрати на діагностику та візит. Якщо безплідність обстежується пара, то раціональніше виконувати всі медичні аналізи, звернувшись в одну клініку. Тоді фахівцям буде простіше порівнювати результати досліджень, що може прискорити вирішення проблеми.
Нормальний об’єм еякуляту близько 5 мл. Якщо менше 3 мл, то це вказує на можливу гіпофункцію яєчок. При зменшенні об’єму на 1 мл, запліднення жіночої клітини стає малоймовірним навіть у разі, коли інші показники спермограми є нормальними.
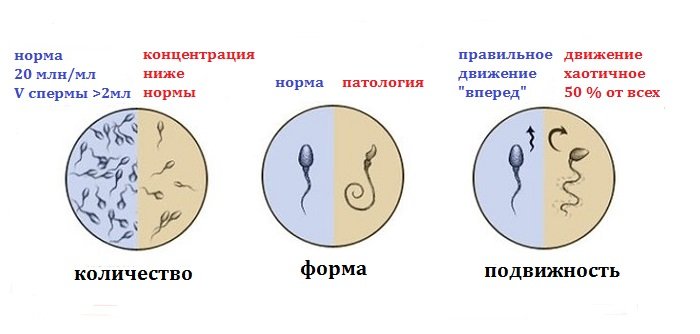
На кожен мл еякуляту повинно припадати 20 млн сперматозоїдів. При невиконанні цієї умови діагностують олігозооспермія. Розвивається вона на тлі односторонньої непрохідності сім’яних канальців або гіпофункції яєчок. При двосторонній закупорки каналів еякулят не містить сперматозоїдів взагалі. У медицині такий стан називають азооспермія.
Так, щоб жінка завагітніла, потрібен один сперматозоїд. Але якщо мл насіння сперматозоїдів менше 1 млн, то зачаття не буде. При еякуляції до шийки матки відправляється до 200 млн. сперматозоїдів. Половина від цієї кількості зуміє подолати слизову прошарок цервікального каналу. В рази менше число добереться до устя маткових труб.
Яйцеклітина є лише в одній з них, тому шанс на запліднення знижується ще на енну кількість відсотків. Тому при малому числі сперматозоїдів у спермі — нижче шанс зачаття.
Здорові сперматозоїди рухаються прямолінійно або хаотично, але активно. При невеликій кількості рухливих особин діагностують астенозооспермию, а при відсутності таких взагалі – некрозооспермию.
Наповненість еякуляту достатньою кількістю рухливих сперматозоїдів у здорового чоловіка безпосередньо пов’язане з кількістю статевих контактів. Тому для достовірності аналізу еякуляту обстежуваній слід за кілька діб до дня здачі сперми на дослідження утримуватися від статевих відносин.
З кожним наступним завершеним статевим актом запліднююча здатність сперми падає на порядок, що дає можливість не використовувати контрацептиви протягом наступних контактів (після першого) протягом відносно короткого часового періоду.
При частих статевих контактах пари, сперма чоловіка стає практично «стерильною», так як містить недозрілі повністю сперматозоїди, що не володіють достатньою рухливістю і життєстійкістю. За умови відсутності проблем репродуктивної системи чоловіка, картина зі станом сперми стабілізується після двох-трьох діб утримання.

При проведенні морфологічного аналізу сперми, вивчають будову сперматозоїдів. Якщо половина з них в нормі, то насіннєва рідина якісна. В іншому випадку діагностують тератозооспермию.
У чоловіків, які звернулись для обстеження на здатність до запліднення, часто виявляють аглютинацію. Це саме по собі є відхиленням. Нормальна сперма не має ділянок з великою кількістю сперматозоїдів. З-за них маса еякуляту здається кілька неоднорідною, з вкрапленнями більшої щільності і більш насиченого забарвлення.
Агрегація впливає на зниження швидкості руху сперматозоїдів. Що теж може бути причиною чоловічого безпліддя. Таке явище є лише наслідком яких запальних захворювань репродуктивної системи, або гормонального дисбалансу.
Підвищена кількість лейкоцитів вказує на наявність запалення в урогенітальному тракті, що є приводом відвідати уролога. Фахівець допоможе з’ясувати, чи немає у чоловіка орхіту, простатиту, епідидиміту або визикулита.
З-за того, що на стан сперми впливає маса факторів, для отримання правдивої картини про стан репродуктивної системи чоловіка призначають кілька повторних аналізів з однаковою процедурою виконання.
Методи терапії
Методи лікування чоловічого безпліддя у наш час найрізноманітніші. Сучасні технології дозволяють лікувати більшість існуючих типів чоловічого безпліддя.
Самостійно діагностувати таке захворювання складно, але для фахівців з сучасною апаратурою це просто. Головне – знайти причину хвороби, усунути її і всі наслідки.

Лікувати безпліддя потрібно лише добре зарекомендованими препаратами. Боротися з чоловічим безпліддям потрібно тільки після проведення детальних аналізів, що дозволяють визначити основну причину проблем в репродуктивній сфері.
Медикаментозна терапія
Щоб нормалізувати сперматогенез з допомогою медикаментозного впливу, потрібно суворо дотримуватися призначеного курсу лікування, не влаштовувати перерви без дозволу спостерігає спеціаліста.
При цьому бажано внести деякі корективи в звичний режим життя: відмовитися від куріння, алкоголю в будь-яких кількостях, тимчасово не відвідувати сауну, не приймати занадто гарячі ванни.
Оптимальна тривалість терапії – 2-3 місяці, оскільки нові сперматозоїди дозрівають протягом 65 днів. Лише після закінчення цього періоду можна буде провести достовірної аналіз успішності лікування.
При діагностуванні проблем гормонального характеру, рекомендують замісну гормональну підтримку стану здоров’я, вітамінні комплекси, препарати на основі гомеопатичних компонентів, иммунокорригирующие ліки.
Надмірне формування у чоловіка жіночих гормонів (естрогенів) стримують призначенням антиэстрогенов. При виявленні інфекції, яка призвела до безпліддя, спочатку проводять боротьбу з патогенною культурою і наслідком її життєдіяльності в організмі.
Хірургічне лікування безпліддя
У деяких ситуаціях чоловіче безпліддя усувається лише після хірургічного втручання. Без нього не обійтися в разі рубців, гриж, новоутворень, наявних на шляхах, якими проходить насіннєва рідина при еякуляції. Боротися з подібними проблемами тільки медикаментозною терапією просто неможливо.
Метод ІКСІ
Спосіб запліднення за рахунок імплантації життєздатного здорового сперматозоїда в цитоплазму. Підходить для здорових партнерів в разі відсутності результату при спробах жінки завагітніти звичайним шляхом. Для процедури необхідна жіноча яйцеклітина, яку вилучають з репродуктивної системи жінки в умовах лабораторії. У клітку вводять ін’єкційно сперматозоїд чоловіка, а потім об’єднаний матеріал поміщають у статеві шляхи жінки. Така процедура в рази підвищує шанси пари зачати дитину.
Донорство сперми. Використання чужої сперми для запліднення призначають у разі, коли сперма чоловіка абсолютно не підходить для успішного зачаття. Для процесу осіменіння застосовують свіже або відновлену із замороженого матеріалу сперму. Природно, що для цього необхідна згода обох подружжя.
Сьогодні у світі живе багато сотень людей, що народилися завдяки застосуванню штучного запліднення. З його допомогою пари, які не мали інших можливостей обзавестися власними дітьми, стали батьками. Незвично зачаті діти нічим не відрізняються від людей, що з’явилися завдяки класичному способу запліднення жіночих клітин.
При виявленні проблем в репродуктивній сфері чоловіка не варто впадати у відчай. Сучасні технології допомогли безлічі пар, довгий час безуспішно намагалися обзавестися дітьми. До того ж із-за особливостей будови репродуктивної системи чоловіків, чоловіче безпліддя лікувати легше, ніж жіноче. Якщо спроби дружини завагітніти поки безуспішні, запишіться на співбесіду до хорошого фахівця і погодьтеся на всі рекомендовані процедури.
По-перше, це ще більше згуртує вас. По-друге, шанси на швидку появу у вашій сім’ї здорового малюка збільшаться в багато разів.
Народна медицина
У гонитві за батьківським щастям, не можна нехтувати порадами народних медиків. При правильному, розумному підході шкоди здоров’ю не буде. Як і звикання, побічних затяжних ефектів і інших неприємностей. Вирішивши скористатися будь-якою з рекомендацій, враховуйте в анамнезі алергічні реакції і особисті уподобання щодо гігієнічних процедур.
Найбільш раціональні методики:
Загальні поради чоловікам, яким діагностували безпліддя
Задаючись питанням, як уникнути такої недуга, необхідно знати, що з себе представляє профілактика чоловічого безпліддя: