 Дифтерія, кодирующаяся в МКБ-10 як А36, вважається переважно дитячою інфекцією, якої в наші дні медики можуть протиставити найсучасніші профілактичні заходи. Згідно зі статистикою Держсанепіднагляду, в Росії кількість хворих становить не більше 500 чоловік в рік, що в масштабах країни є зовсім незначним показником.
Дифтерія, кодирующаяся в МКБ-10 як А36, вважається переважно дитячою інфекцією, якої в наші дні медики можуть протиставити найсучасніші профілактичні заходи. Згідно зі статистикою Держсанепіднагляду, в Росії кількість хворих становить не більше 500 чоловік в рік, що в масштабах країни є зовсім незначним показником.
Згадки про цю інфекції зустрічаються в працях Гіппократа, Гомера, Галена. Лікарі I – II ст. н. е. описували дифтерію у дітей «смертельну рану глотки», «задушливу хвороба», «петлю удавленника». У XIX ст. французький учений P. Bretonneau назвав дану інфекцію «дифтерит» (гр. diphtherion – плівка); A. Trousseau запропонував термін «дифтерія», що зберігся до наших днів.
Збудника дифтерії відкрив T. Klebs в 1883 р. Виділив культуру в чистому вигляді F. Leffler в 1884 р. У 1888 р. Roux і Jersen витягли екзотоксин дифтерійного збудника, а в 1894 р. Behring приготував антитоксичну протидифтерійну сироватку (АПДС).
На цій сторінці ви дізнаєтеся про симптоми, лікування та профілактику дифтерії у дітей.
Шляхи передачі дифтерії
Дифтерія представляє собою гостре інфекційне захворювання, яке характеризується вираженою інтоксикацією, утворенням фібринозного нальоту у вигляді плівок в місцях проникнення інфекційного агента.
Збудник дифтерії являє собою прямі або злегка зігнуті палички, які виробляють сильну отруту (токсин). Дифтерійні бактерії стійкі у зовнішньому середовищі: у дифтерійної плівці, краплинах слини, на іграшках, дверних ручках, у воді зберігаються до 15 днів, у молоці виживають до 6-20 днів, на предметах залишаються життєздатними без зниження хвороботворних властивостей до 6 місяців. При кип’ятінні гинуть протягом 1 хв, у 10 %-ному розчині перекису водню – через 3 хв, чутливі до дії дезинфікуючих засобів, багатьох антибіотиків.
Джерелом інфекції є хвора людина. Збудник передається повітряно-крапельним шляхом при близькому спілкуванні з ним через повітря, що видихається, крапельки слини.
Можливий контактно-побутовий шлях передачі (через іграшки, книги, білизна, посуд); в окремих випадках – харчовий (через заражені продукти, особливо молоко, сметану).
Найбільше число захворювань реєструється в осінньо-зимовий період. Дифтерії схильні всі вікові групи – від дітей раннього віку до дорослих. Імунітет після перенесеної дифтерії нестійкий, тому можливе повторне зараження.
Вхідними воротами є слизові оболонки зіву, носа, рідше гортані, трахеї, очей, статевих органів та пошкоджені ділянки шкіри. У місці впровадження відбувається розмноження збудника, розвиваються запальні зміни.
Дифтерійний отрута швидко всмоктується, потрапляючи в кров. Провідна роль у розвитку захворювання відводиться токсину – отрути, що його виділяє дифтерійною паличкою, всі зміни в організмі обумовлені його місцевим і загальним дією.
До введення активної імунізації проти дифтерії хворіли переважно діти до 14 років, рідше – старшого віку.
Дифтерії схильні діти, не щеплені від даної інфекції і часто хворіють, у яких низький вихідний рівень імунного захисту. Часто зараження відбувається в умовах скупченості, у процесі колективної гри, коли діти тісно контактують один з одним.
При широкому охопленні дітей активною імунізацією збільшилася захворюваність серед дорослого населення. Під час останньої епідемії дифтерії в нашій країні захворюваність реєструвалась у всіх вікових групах (діти раннього віку, дошкільники, школярі, підлітки та дорослі). Причини виникнення епідемії: низький рівень охоплення щепленнями дітей, особливо перших років життя; пізні терміни початку імунізації; збільшення інтервалів між ревакцинациями; нестійкий грунд-імунітет за рахунок широкого застосування АДП-М анатоксину; низький рівень привитости дорослого населення; відсутність настороженості лікарів всіх спеціальностей стосовно дифтерії.
Періодичність: до введення масової активної імунізації відзначалися періодичні підвищення захворюваності (через 5 – 8 років). В даний час вони відсутні.
Імунітет після перенесеної дитячої дифтерії нестійкий.
Летальність становить 3,8 % (серед дітей раннього віку – до 20 %).
Далі описана клініка дифтерії у дітей та надано рекомендації щодо лікування захворювання.
Клініка інфекційної дифтерії у дітей
Інкубаційний (прихований) період при дифтерії триває від 2 до 10 днів. В залежності від розташування процесу розрізняють дифтерію зіва, носа, дихальних шляхів, очі, вуха, статевих органів і шкіри. В окремих випадках має місце одночасне ураження двох, рідше трьох органів – комбінована дифтерія. Кожна з можливих форм розрізняється по тяжкості прояви.
Важливо пам’ятати, що початок хвороби завжди гостре. На тлі повного здоров’я, без попередніх ознак нездужання, підвищується температура до 38,5 °С, дитина стає млявим, апатичним, не хоче грати, відмовляється від їжі, починає вередувати. Можлива одноразова або часта блювота. З’являються сильний головний біль, болі в м’язах, суглобах. При огляді ротової порожнини хворого визначаються виражена почервоніння і брудно-сірий наліт у зіві або на піднебінних мигдаликах. Важливо відзначити, що дитина ніколи не поскаржиться на болі в горлі, так як токсин, що виділяється збудником дифтерії, має виражену знеболюючу дію. Частіше плівчатий наліт відзначається в області кореня язика, з боків від нього. Плівки погано відділяються при спробі їх видалити.
Дуже важливою ознакою дифтерії є набряк підшкірної клітковини шиї, причому він розповсюджується з блискавичною швидкістю: буквально за лічені години спускається нижче ключиць.
Як видно на фото, при симптомах дифтерії шия дитини протягом 2-3 годин може нагадувати зовні шию літнього, що страждає ожирінням людини:
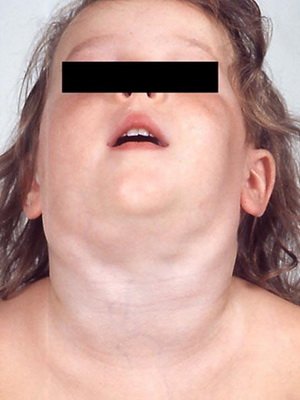
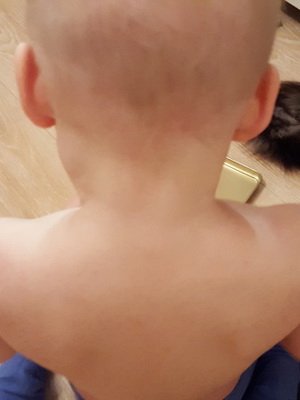
Паралельно з цим погіршується загальний стан дитини, він стає зовсім байдужою до всього, що відбувається. У важких випадках можливий розвиток маячного стану.
Слід зазначити, що у ослаблених, часто хворіючих дітей дифтерія протікає у важчій формі: температура тіла досягає 40 °С, з’являються болі в горлі, нудота, блювота, виражений, швидко прогресуючий набряк шиї та горла.
Існує форма дифтерійного ураження, при якому плівчатий наліт поширюється на трахею і нижні дихальні шляхи. Самостійно при огляді горла дитини ви в цьому випадку можете побачити лише почервоніння. Звертає увагу труднощі дихання при виконанні дитиною простих фізичних навантажень. Після гри він починає задихатися, переляканий погляд, обличчя бліде, рот відкритий галаслива задишка, нагадує свист або хропіння, активну участь в диханні грудної клітки з западанням міжребер. Це не що інше, як почався стеноз гортані, який за відсутності лікування може призвести до задухи і загибелі малюка. Основною причиною стенозу (звуження) є закриття просвіту горла щільними плівками, які повністю перешкоджають проходженню повітря; а в легені.
Найбільш рідкісною формою є дифтерія шкіри, при якій плівчатий наліт з’являється на шкірі (частіше в області статевих органів).
Ознаки дифтерії у дітей (фото)
 1. Специфічне для дифтерії фібринозне запалення , що клінічно проявляється утворенням плівки сірувато-білого кольору (слонової кістки), що підноситься над ураженою поверхнею. Плівка має досить чіткі межі, як би «наповзає» на незмінені слизові оболонки (ділянки), може повторювати форму піднебінних мигдаликів, не тільки вистилаючи увігнуті їх частини, але і покриваючи виступаючі. Вона міцно спаяна з підлеглими тканинами (при дифтеритическом запаленні), знімається з працею, залишаючи поверхню, що кровоточить (симптом «кровавої роси»). Між предметними скельцями не розтирається, тоне у воді.
1. Специфічне для дифтерії фібринозне запалення , що клінічно проявляється утворенням плівки сірувато-білого кольору (слонової кістки), що підноситься над ураженою поверхнею. Плівка має досить чіткі межі, як би «наповзає» на незмінені слизові оболонки (ділянки), може повторювати форму піднебінних мигдаликів, не тільки вистилаючи увігнуті їх частини, але і покриваючи виступаючі. Вона міцно спаяна з підлеглими тканинами (при дифтеритическом запаленні), знімається з працею, залишаючи поверхню, що кровоточить (симптом «кровавої роси»). Між предметними скельцями не розтирається, тоне у воді.
2. Класичні ознаки дифтерії у дітей місці вхідних воріт збудника виражені незначно: біль в області місцевого процесу слабка або помірна, гіперемія оточуючих тканин неяскрава, в ротоглотці – застійного характеру. Регіонарні лімфатичні вузли збільшені в розмірах, ущільнені, малоболезненние; спонтанні болі відсутні.
3. Лихоманка відповідає тяжкості дифтерії, однак нормалізація температури тіла відзначається раніше, ніж ліквідація місцевих змін.
4. Інтоксикація відповідає вираженості місцевого процесу: чим більше фибринозная плівка, тим сильніше ознаки інтоксикації. Інтоксикація при дифтерії проявляється млявістю, пригніченістю, адинамією, блідістю шкіри.
5. Динамічність дитячої інфекції дифтерія: без введення антитоксичної протидифтерійної сироватки наліт у перші дні хвороби швидко збільшується в розмірах і потовщується. При введенні АПДС спостерігається позитивна динаміка зниження інтоксикації, швидке зменшення і зникнення нальотів. При токсичних формах, особливо при пізньому введенні АПДС, може відбуватися збільшення нальоту і набряку в перші 1 – 2 доби після початку специфічної терапії.
Подивіться фото, на яких показані ознаки дифтерії у дітей:
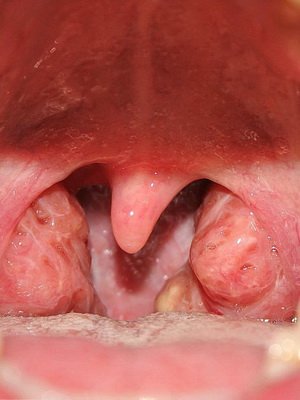
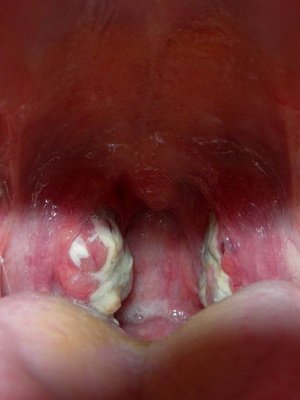
Класифікація дитячого інфекційного захворювання дифтерія
За типом:
1. Типові.
2. Атипові:
- катаральна;
- бактеріоносійство.
По локалізації:
1. Дифтерія частої локалізації:
- зіва (ротоглотки);
- гортані;
- носа.
2. Дифтерія рідкісної локалізації:
- очі;
- зовнішніх статевих органів;
- шкіри;
- вуха;
- внутрішніх органів.
За поширеністю:
У поєднанні:
По послідовності ураження:
По токсичності:
По тяжкості:
За течією (за характером):
- з ускладненнями;
- з нашаруванням вторинної інфекції;
- із загостренням хронічних захворювань.
Дифтерія зіва
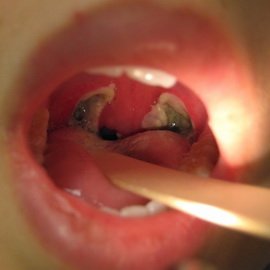 Класифікація дифтерії ротоглотки.
Класифікація дифтерії ротоглотки.
За типом:
- катаральна;
- бактеріоносійство.
За поширеністю:
1. Локалізовані форми дифтерії у дітей:
- острівчата;
- тонзиллярная (плівчаста).
2. Поширені.
По токсичності:
- субтоксическая;
- токсична I ступеня;
- токсична II ступеня;
- токсична III ступеня;
- гіпертоксична геморагічна;
- блискавична гіпертоксична.
На цих фото показана дифтерія у дітей в різних формах:
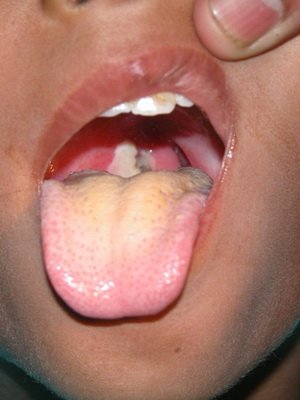
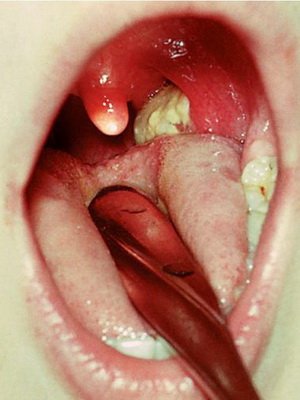
Дифтерія зіва у дітей: причини і симптоми
 Дифтерія ротоглотки (зіва) у дітей – найбільш часто зустрічається форма (99 % випадків) до введення активної імунізації, так і в наступні роки.
Дифтерія ротоглотки (зіва) у дітей – найбільш часто зустрічається форма (99 % випадків) до введення активної імунізації, так і в наступні роки.
Клінічна картина. Типова форма дифтерії ротоглотки. В залежності від поширеності фібринозних нальотів, вираженості лихоманки та інтоксикації розрізняють локалізовану (легку), поширену (середньої важкості) та токсичну (важку) форми дифтерії ротоглотки.
Локалізована форма дифтерії ротоглотки характеризується наявністю фібринозних нальотів, розташованих на піднебінних мигдалинах і не поширюються за їх межі (див. кол. вклейку, рис. 1). В залежності від розмірів фібринозного нальоту розрізняють островчатую форму (нальоти розташовані у вигляді острівців між лакунами) і плівчату форму (нальоти повністю покривають піднебінні мигдалини).
Острівчата форма супроводжується незначною інтоксикацією (млявість, слабкість, нерізко головний біль). Температура тіла нормальна або підвищена до 37,5 °C, можливий біль в горлі.
У ротоглотці слабка або помірна гіперемія, незначне збільшення розмірів піднебінних мигдалин. З’являються нальоти у вигляді точок, острівців, смужок, не зливаються між собою. У перші добу нальоти ніжні, у вигляді «сіточки» або «павутинки», нещільні, легко знімаються. До кінця першої доби нальоти ущільнюються, піднімаються над слизовою оболонкою, важко знімаються шпателем, кровоточать. Нальоти розташовуються переважно на внутрішній поверхні піднебінних мигдалин. Тонзиллярные лімфатичні вузли помірно збільшені в розмірах, практично безболісні. При використанні в лікуванні АПДС нальоти зникають через 1 – 2 сут; тривалість захворювання становить 5 – 6 днів.
Плівчаста (тонзиллярная) форма характеризується вираженою інтоксикацією й підвищенням температури тіла до 37,6 – 38,0 °C. Також симптомом дифтерії у дітей є біль у горлі, що підсилюється при ковтанні. Гіперемія в ротоглотці має застійний характер. На поверхні піднебінних мигдаликів в 1 – 2-е добу (після ніжних, пухких нальотів) виникають типові щільні, гладкі, підносяться нальоти. Вони покривають значну частину піднебінних мигдаликів або всю їх поверхню. Симетричності в розташуванні нальотів немає. Тонзиллярные лімфатичні вузли збільшені в розмірах до 1,5 – 2 см, при пальпації малоболезненние. При введенні АПДС вираженість симптомів інтоксикації зменшується вже через добу, мигдалини очищаються від нальотів через 2 – 3 сут; тривалість захворювання становить 7 – 9 діб.
Поширена форма дифтерії ротоглотки характеризується поширенням фібринозних нальотів за межі піднебінних мигдаликів – на дужки, м’яке і тверде піднебіння, задню стінку глотки, язичок, слизові оболонки порожнини рота.
 Температура тіла підвищується до 39 °C і більше. Відзначаються млявість, адинамичность, блідість шкіри, головний біль. Тонзиллярные лімфатичні вузли помірно збільшені в розмірах (до 2 – 2,5 см), злегка болючі при пальпації. Набряк в ротоглотці і на шиї відсутня. При своєчасному лікуванні АПДС нальоти зникають через 5 – 6 діб. У хворих, що не отримували специфічної терапії, нальоти зберігаються протягом більш тривалого терміну – до 10 – 14 діб, можливе погіршення стану і перехід захворювання в токсичну форму.
Температура тіла підвищується до 39 °C і більше. Відзначаються млявість, адинамичность, блідість шкіри, головний біль. Тонзиллярные лімфатичні вузли помірно збільшені в розмірах (до 2 – 2,5 см), злегка болючі при пальпації. Набряк в ротоглотці і на шиї відсутня. При своєчасному лікуванні АПДС нальоти зникають через 5 – 6 діб. У хворих, що не отримували специфічної терапії, нальоти зберігаються протягом більш тривалого терміну – до 10 – 14 діб, можливе погіршення стану і перехід захворювання в токсичну форму.
Токсична форма дифтерії ротоглотки характеризується вираженим синдромом інтоксикації, поширеними фибринозными нальотами, солодкувато-нудотним запахом з рота, наявністю набряку зіву і підшкірної клітковини шиї, розвитком специфічних ускладнень з боку серцево-судинної, нервової та видільної систем.
Розрізняють субтоксическую, токсичну I, II, III ступеня, гипертоксическую, геморагічну і гипертоксическую блискавичну форми токсичної дифтерії ротоглотки.
Характерно гостре або гостре початок хвороби з підвищенням температури тіла до 39 – 40 °C. Виражений синдром інтоксикації, періоди збудження змінюються прогресуючої адинамією. Відзначаються блідість шкіри, анорексія, млявість, озноб, головний біль, повторна блювота, болі в животі. Діти скаржаться на біль при ковтанні (частіше помірну, іноді сильну).
При огляді ротоглотки виявляють яскраву (темно-червоного кольору) гіперемію слизових оболонок та набряк піднебінних мигдаликів, дужок, м’якого піднебіння, язичка. Набряк носить дифузний характер, не має чітких меж і локальних выбуханий, швидко наростає, просвіт зіву різко звужується, язичок відтісняється ззаду, іноді кпереди – «перст».
Нальоти спочатку мають вигляд ніжної, тонкої, павутиноподібної сітки, іноді – желеподібної маси. Вже до кінця 1-х, або на 2-у добу нальоти ущільнюються, товщають, стають складчастими, повторюючи рельєф піднебінних мигдалин, поширюються на піднебінні дужки, м’яке піднебіння, язичок, у важких випадках – на тверде піднебіння. Гіперемія в ротоглотці на 2 – 3 добу захворювання набуває ціанотичний відтінок, набряк досягає максимуму. Виражений набряк і фібринозні нальоти призводять до порушення дихання, яке стає утрудненим, шумним, храпящим (фарингеальний стеноз або стеноз глотки). Голос стає невиразним, з носовим відтінком. З’являється специфічний, солодкувато-приторний запах з рота. З перших днів захворювання спостерігається значне збільшення розмірів, ущільнення і болючість регіонарних лімфатичних вузлів без зміни кольору шкіри (лімфовузли пальпуються у набряклою підшкірній клітковині, як «камінчики в подушці»).
Найважливішою ознакою токсичної дифтерії ротоглотки є набряк підшкірної клітковини шиї, який з’являється в кінці 1-х, або на 2 – 3-й день хвороби.
Набряклі тканини желеподібної консистенції, безболісні, без зміни кольору шкіри; натискання не залишає ямок. Набряк поширюється від регіонарних лімфатичних вузлів до периферії, іноді не тільки зверху вниз, але і ззаду – на лопаткову, потиличну області і вгору – на особа. В залежності від поширеності набряку виділяють:
- субтоксическую форму – набряк в ротоглотці і в області регіонарних лімфатичних вузлів;
- токсичну I ступеня – набряк до середини шиї;
- токсичну II ступеня – набряк, що спускається до ключиць;
- токсичну III ступеня – набряк, спускається нижче ключиць.
Найбільш важкою формою токсичної дифтерії ротоглотки є гіпертоксична, яка протікає у вигляді геморагічної або блискавичною.
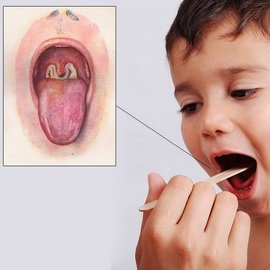 Гіпертоксична геморагічна форма клінічно проявляється такими ж симптомами, що і токсична дифтерія зіва II – III ступеня. Однак у перші дні хвороби приєднуються геморагічні явища, зумовлені розвитком синдрому дисемінованого внутрішньосудинного згортання. Фібринозні нальоти просочуються кров’ю, набувають брудно-чорний колір. З’являються крововиливи в шкіру: спочатку в місцях ін’єкцій, потім – мимовільні. Характерні рясні кровотечі з носа, можливі блювота з кров’ю і гематурія (сеча кольору «м’ясних помиїв»). Захворювання часто закінчується смертю на 4 – 7-му добу хвороби від швидко прогресуючої серцево-судинної недостатності.
Гіпертоксична геморагічна форма клінічно проявляється такими ж симптомами, що і токсична дифтерія зіва II – III ступеня. Однак у перші дні хвороби приєднуються геморагічні явища, зумовлені розвитком синдрому дисемінованого внутрішньосудинного згортання. Фібринозні нальоти просочуються кров’ю, набувають брудно-чорний колір. З’являються крововиливи в шкіру: спочатку в місцях ін’єкцій, потім – мимовільні. Характерні рясні кровотечі з носа, можливі блювота з кров’ю і гематурія (сеча кольору «м’ясних помиїв»). Захворювання часто закінчується смертю на 4 – 7-му добу хвороби від швидко прогресуючої серцево-судинної недостатності.
Блискавична гіпертоксична форма дифтерії характеризується раптовим початком, вираженою інтоксикацією вже з перших годин хвороби. Температура тіла підвищується до 40 – 41 °C, з’являється багаторазове блювання і судоми, свідомість сплутана, прогресивно наростає серцево-судинна недостатність. У ротоглотці виражений набряк, однак нальоти не встигають сформуватися такими щільними, як при токсичній дифтерії III ступеня. Набряк підшкірної клітковини шиї швидко поширюється і може спускатися нижче ключиці. Загальний стан дитини вкрай важкий. Шкіра бліда, кінцівки холодні, з ціанотичним відтінком, пульс ниткоподібний, гіпотензія, олігурія. Смерть настає в 1 – 2-е добу захворювання при наростаючих явищах інфекційно-токсичного шоку.
Дифтерія зіва має кілька атипових форм.
Катаральна форма характеризується незначним збільшенням розмірів і гіперемією піднебінних мигдалин; типовий ознака дифтерії – фібринозний наліт – відсутня.
Бактеріоносійство коринебактерій підрозділяють на:
- транзиторне (одноразове виявлення збудника);
- короткочасне (протягом 2 тиж.);
- носійство середньої тривалості (1 міс.);
- затяжний (від 1 до 6 міс.);
- хронічний (понад 6 міс.).
Тривале носійство коринебактерій виявляють у дітей з патологією ЛОР-органів (хронічні тонзиліти, аденоїдити, синусити, отити). Носійство формується при неповноцінності антимікробного імунітету, але збереженні антитоксичного імунітету, на тлі зміни біоценозу слизових оболонок ротоглотки і носа.
По тяжкості дифтерію ротоглотки поділяють на легкі, середньотяжкі і тяжкі форми.
- Легкі форми – переважно локалізовані;
- Середньотяжкі – переважно поширені;
- Важкі – як правило, токсичні.
Протягом токсичній дифтерії залежить від термінів початку специфічного і патогенетичного лікування. При своєчасному введенні АПДС та проведенні раціональної патогенетичної терапії симптоми інтоксикації поступово зникають. Однак протягом першої доби лікування нальоти в зіві і набряк в області шиї можуть навіть дещо збільшуватися. Через 3 доби з моменту початку терапії нальоти набухають, стають пухкими, відділені або «тануть» з країв. Нальоти і набряк підшкірної клітковини шиї зникають до 6 – 8-му добу хвороби. Після відторгнення нальоти на піднебінних мигдаликах залишаються поверхневі некрози. При відсутності специфічної терапії (або пізньому введенні АПДС) нальоти можуть зберігатися 2 – 3 тиж., поширюватися в носоглотку і гортань – розвиваються комбіновані форми дифтерії.
Токсичні форми дифтерії, як правило, супроводжуються розвитком специфічних ускладнень (ІТШ, нефроз, міокардит, полінейропатії), характер і тяжкість яких визначають результат хвороби.
Дифтерія гортані у дітей (дифтерійний круп)
 При розташуванні процесу в дихальних шляхах виникає дифтерійний круп – поразка, що супроводжується хрипким або сиплим голосом, грубим гавкаючим кашлем і утрудненим диханням.
При розташуванні процесу в дихальних шляхах виникає дифтерійний круп – поразка, що супроводжується хрипким або сиплим голосом, грубим гавкаючим кашлем і утрудненим диханням.
Залежно від поширення процесу розрізняють:
Дифтерія гортані до дітей починається з помірного підвищення температури тіла до 38 °C, появи грубого гавкаючого кашлю і осиплості голосу. Подальший перебіг характеризується неухильним посиленням цих симптомів і поступовим переходом у другу стадію – стенотичну, для якої типово звуження (стеноз) дихальних шляхів; дихання стає утрудненим, шумним, з’являються втягнення міжреберних проміжків, підключичних западин, напруження дихальної мускулатури. Голос у цьому періоді стойко сиплий, кашель поступово стає беззвучним. Наприкінці стадії відзначається дихальна недостатність. Настає перехідний період в стадію асфіксії (задухи). При цьому крім шумного дихання з подовженим вдихом, глибокого втягнення податливих (м’язових) місць грудної клітини, з’являються сильне занепокоєння, почуття страху, пітливість голови, посиніння губ і носогубного трикутника, випадання пульсу (немає почуття удару) на вдиху. Якщо в цей момент не надати дитині допомогу, то настає стадія задухи: дихання часте, поверхн
стное, неритмічне. Воно стає менш шумним, дитина як би заспокоюється.
Стан вкрай важкий. Шкіра блідо-сіра, з’являється синюшність не тільки губи, але і кінчика носа, пальців рук і ніг. Кінцівки холодні. Зіниці розширені. Пульс частий, ледве промацується, артеріальний тиск падає. Свідомість відсутня, часом з’являються судоми. Мимовільне відходження калу і сечі. Настає смерть від задухи.
Дифтерія носа у дітей: причини і ознаки
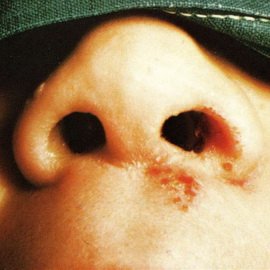 При дифтерії носа у дітей запальний процес локалізується на слизовій оболонці носа. Частіше дифтерія носа спостерігається у дітей раннього віку. Захворювання починається поступово, температура тіла нормальна або незначно підвищена. З’являються виділення з носа, частіше з однієї ніздрі. Провідною ознакою є утруднення носового дихання і смоктання (у дітей грудного віку), поява рідких, а потім гнійних і навіть кров’янистих виділень з носа. При огляді на носовій перегородці можна виявити плівки, виразки, скоринки, білуватий плівчатий наліт, щільно спаяний зі слизовою оболонкою, набряк і почервоніння слизової. Плівчасті нальоти можуть поширюватись, можлива поява набряку носа і поширення процесу в глотку.
При дифтерії носа у дітей запальний процес локалізується на слизовій оболонці носа. Частіше дифтерія носа спостерігається у дітей раннього віку. Захворювання починається поступово, температура тіла нормальна або незначно підвищена. З’являються виділення з носа, частіше з однієї ніздрі. Провідною ознакою є утруднення носового дихання і смоктання (у дітей грудного віку), поява рідких, а потім гнійних і навіть кров’янистих виділень з носа. При огляді на носовій перегородці можна виявити плівки, виразки, скоринки, білуватий плівчатий наліт, щільно спаяний зі слизовою оболонкою, набряк і почервоніння слизової. Плівчасті нальоти можуть поширюватись, можлива поява набряку носа і поширення процесу в глотку.
Типова дифтерія носа (первинна локалізація) починається поступово. Температура тіла залишається нормальною або помірно підвищується. Провідною ознакою при ураженні носа є утруднення носового дихання і смоктання (у дітей грудного віку), поява серозних, а потім серозно-сукровичних виділень з носа, частіше з однієї ніздрі. Через 3 – 4 добу в процес втягується слизова оболонка іншої половини носа. При риноскопії виявляють набряк і гіперемія слизової оболонки; на носовій перегородці можна виявити плівки, виразки, скоринки (плівчаста форма). Плівчасті нальоти можуть поширюватись на раковини і дно носа, придаткові пазухи і гортань (найпоширеніша форма). Можлива поява набряку носа, підшкірної клітковини в області придаткових пазух (токсична форма).
Тяжкість клінічних проявів дифтерії носа при вторинної локалізації залежить від місця первинної локалізації і характеру патологічного процесу. У випадках первинного ураження ротоглотки, гортані з подальшим переходом дифтерійного процесу на слизову оболонку носа спостерігається погіршення загального стану хворих.
Атипові форми (катаральна і катарально-виразкова) дуже важкі для діагностики. Виникають частіше у дітей старшого віку, характеризуються затяжним перебігом, тривалим виділенням токсигенних штамів коринебактерій. Клінічно проявляються переважним ураженням однієї половини носа, виділення серозного характеру (при катаральній формі) і серозно-сукровичного (при катарально-виразковій формі). На шкірі передодня носа і верхньої губи виникають мацерація, тріщини скоринки.
Дитяча інфекційна хвороба дифтерія ока
Класифікація дитячої інфекційної хвороби дифтерія ока проводиться за кількома критеріями.
За типом:
1. Типові:
- крупозна;
- дифтеритическая.
2. Атипові – катаральна.
По послідовності поразки дитяче інфекційне захворювання дифтерія ока може бути:
- Первинним.
- Вторинним.
За поєднанні дифтерія буває:
- Ізольована.
- Комбінована.
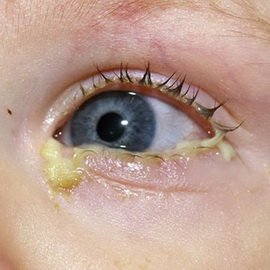 Дифтерія ока характеризується, як правило, однобічним ураженням. Можливо первинне ураження (ізольована форма) – при безпосередньому потраплянні збудника в око, і вторинна – при поширенні патологічного процесу з ротоглотки, носа, гортані (комбінована форма).
Дифтерія ока характеризується, як правило, однобічним ураженням. Можливо первинне ураження (ізольована форма) – при безпосередньому потраплянні збудника в око, і вторинна – при поширенні патологічного процесу з ротоглотки, носа, гортані (комбінована форма).
Типові форми. При крупозній формі спостерігаються незначна інтоксикація, субфебрильна температура тіла. Захворювання починається з ураження одного ока, через 3 – 4 діб. У процес втягується друге око. Шкіра повік гіперемована, набрякла (більш виражений набряк верхньої повіки). Кон’юнктива різко набрякла, світлобоязнь відсутня, рогівка у процес втягується, зір зберігається в повному обсязі. На кон’юнктиві утворюються фібринозні нальоти, які легко знімаються; з ока відзначається серозно-кровянистое відокремлюване. При своєчасному введенні АПДС набряк швидко ліквідується, через 3 – 5 діб зникають плівки.
Дифтеритическая форма протікає більш важко, характеризується помірно вираженими симптомами інтоксикації, підвищенням температури тіла до 38 – 39 °C. Фібринозні нальоти не тільки розташовуються на кон’юнктиві повік, але і переходить на очне яблуко. Щільні нальоти, насилу відокремлюються, залишають після зняття поверхню, що кровоточить. На очному яблуці спостерігаються прикорнеальная ін’єкція судин, виражена набряклість сполучної оболонки очного яблука (хемоз), відзначається звуження зіниць. Шкіра повік набрякла, кольору стиглої сливи.
При токсичній формі набряк повік може поширюватися на периорбитальную область і щоки. Можливо обмежена або дифузне помутніння рогівки (3 – 4-ту добу), поверхня може эрозироваться; виділення з очей стає серозно-кров’яним, в подальшому – гнійним. Після відторгнення плівок на кон’юнктиві залишаються рубці. Рубцеві зміни країв повік призводять до косметичних дефектів (очі не повністю прикриваються століттями). Часто порушується зір, аж до повної втрати при розвитку панофтальмита. При своєчасному введенні АПДС, раціональному місцевому лікуванні одужання наступає до кінця 2 – 3-го тижня; зір не порушується.
Атипова форма. Катаральна форма захворювання характеризується набряком і гіперемією кон’юнктив; фібринозні плівки відсутні.
Дифтерія зовнішніх статевих органів
 Зустрічається дуже рідко, частіше виникає у дітей раннього віку як вторинний процес при дифтерії зіва, гортані або носа (комбіновані форми). Типовими ознаками є набряк тканин, гіперемія з ціанотичним відтінком, фібринозні нальоти на кліторі і статевих губах (у дівчаток), крайньої плоті (у хлопчиків).
Зустрічається дуже рідко, частіше виникає у дітей раннього віку як вторинний процес при дифтерії зіва, гортані або носа (комбіновані форми). Типовими ознаками є набряк тканин, гіперемія з ціанотичним відтінком, фібринозні нальоти на кліторі і статевих губах (у дівчаток), крайньої плоті (у хлопчиків).
При типовій формі нальоти знімаються з працею, спостерігаються кровоточивість підлягають тканин, збільшення розмірів і помірна болючість регіонарних лімфатичних вузлів.
Локалізована форма характеризується обмеженим ураженням малих статевих губ, клітора, крайньої плоті.
При поширеній формі запальний процес переходить на великі статеві губи, слизову оболонку піхви, шкіру промежини і області навколо ануса.
У дитини, хворої на дифтерію, токсичні форми супроводжуються набряком підшкірної клітковини:
- при токсичній дифтерії і ступеня відмічається набряк підшкірної клітковини промежини;
- при токсичній дифтерії II ступеня набряк переходить на стегна;
- при токсичній дифтерії III ступеня набряк поширюється на живіт. При токсичних формах дифтерії зовнішніх статевих органів можливе розвиток специфічних ускладнень, властивих токсичної дифтерії ротоглотки. При своєчасному введенні АПДС через 5 – 7 днів зникають симптоми інтоксикації і місцеві зміни.
При атипових формах спостерігаються катарально-виразкові зміни на зовнішніх статевих органах.
Дифтерія шкіри зустрічається частіше у дітей першого року життя. Ураження шкіри дифтеритического характеру виникають у новонароджених в області пупкової ранки, місцях попрілостей; у дітей старшого віку – в місцях дерматиту, саден, ранових і опікових поверхонь.
Класифікація дифтерії шкіри
 Класифікація дифтерії шкіри проводиться за такими критеріями.
Класифікація дифтерії шкіри проводиться за такими критеріями.
За типом:
1. Типові.
2. Атипові:
- пустулезная;
- импетигенозная.
По послідовності ураження:
По токсичності:
1. Нетоксические.
2. Токсичні:
- токсична I ступеня (набряк діаметром 2,5 – 3 см);
- токсична II ступеня (набряк діаметром 3 – 4 см);
- токсична III ступеня (набряк діаметром понад 4 см).
У поєднанні:
Типові форми. При пленчатой формі ураження шкіри супроводжується помірною інтоксикацією, підвищенням температури тіла до 38 °C, незначним порушенням загального стану. При нетоксичного формі дифтерії шкіри нальоти мають фібринозний характер, білувато-сірого кольору, щільно спаяні з підлеглими тканинами, відокремлюються з працею. Навколо нальотів відзначається помірна гіперемія шкіри; характерне збільшення розмірів регіонарних лімфатичних вузлів.
При токсичній формі дифтерії шкіри більш виражена інтоксикація, температура тіла вища, нальоти великі з набряком підшкірної клітковини. Можливе виникнення типових специфічних ускладнень.
Якщо дитина захворіла на дифтерію в атиповій формі, у нього виявляються поліморфні ураження шкіри (пустульозного, импетигенозного характеру та ін). Кров’янисті кірочки з щільним инфильтрированным підставою частіше локалізуються навколо носа, рота, статевої щілини, ануса. Ураження шкіри, як правило, має вторинний характер, зберігається протягом декількох тижнів і навіть місяців (без введення АПДС). Виключно рідкісними формами хвороби є дифтерія вуха і дифтерія внутрішніх органів (стравоходу, шлунка, легенів).
Лабораторна діагностика дифтерії
 Провідним методом лабораторної діагностики дифтерії є бактеріологічний. Забір матеріалу проводиться з місця локалізації дифтерійного процесу, з носа і зіву (межі уражених і здорових тканин з використанням шпателя, не торкаючись мови). Матеріал з мигдаликів і носа забирають роздільними стерильними сухими ватними тампонами, натщесерце (або через 2 год після їжі), і доставляють в лабораторію не пізніше 3 год після взяття. Для виділення коринебактерій дифтерії використовують кров’яні теллуритовые середовища. Попередні результати бактеріологічного дослідження (по зростанню підозрілих колоній) можна отримати через 24 год. Остаточну відповідь із зазначенням токсигенності і визначенням біовару (gravis, mitis, intremedius) виділених коринебактерій отримують тільки через 48 – 72 год.
Провідним методом лабораторної діагностики дифтерії є бактеріологічний. Забір матеріалу проводиться з місця локалізації дифтерійного процесу, з носа і зіву (межі уражених і здорових тканин з використанням шпателя, не торкаючись мови). Матеріал з мигдаликів і носа забирають роздільними стерильними сухими ватними тампонами, натщесерце (або через 2 год після їжі), і доставляють в лабораторію не пізніше 3 год після взяття. Для виділення коринебактерій дифтерії використовують кров’яні теллуритовые середовища. Попередні результати бактеріологічного дослідження (по зростанню підозрілих колоній) можна отримати через 24 год. Остаточну відповідь із зазначенням токсигенності і визначенням біовару (gravis, mitis, intremedius) виділених коринебактерій отримують тільки через 48 – 72 год.
Для попередньої діагностики використовують бактеріоскопічний метод, що дозволяє виявити мікроорганізми, підозрілі на коринебактерії. Для ранньої етіологічної діагностики дифтерії використовують реакцію латекс-аглютинації (експрес-метод), що дозволяє виявити дифтерійний токсин в сироватці крові хворого протягом 1 – 2 ч.
Серологическая діагностика дифтерії заснована на виявленні специфічних антитоксичних антитіл. Використовують наступні реакції: пасивної гемаглютинації, непрямої гемаглютинації та нейтралізації. Обов’язковою умовою є визначення специфічних антитіл у динаміці хвороби у парних сироватках, взятих з інтервалом 10 – 14 діб. Діагностичне значення має наростання титру специфічних антитіл у 4 рази і більше.
Метод імуноферментного аналізу застосовують для кількісного та якісного визначення антибактеріальних і антитоксичних імуноглобулінів.
У клінічному аналізі крові: лейкоцитоз, нейтрофільоз, підвищення ШОЕ (вираженість гематологічних змін корелює з тяжкістю хвороби).
Диференціальна діагностика дифтерії проводиться з урахуванням локалізації патологічного процесу і тяжкості хвороби.
Локалізовану дифтерію зіва частіше доводиться диференціювати з тонзилітами іншої етіології (стрептококової, стафілококової, грибкової), ангіною Симановского – Раухфуса (виразково-пленчатой), некротичною ангіною.
При підтверджених симптоми дифтерії у дітей лікування слід розпочинати негайно.
Лікування і догляд за дітьми, хворими на дифтерію
 Батькам хочеться порекомендувати: не треба прагнути видаляти плівки самостійно. Це призведе до кровотечі і погіршить стан дитини. При підозрі на дифтерію терміново викликайте швидку допомогу. Займатися самолікуванням в даній ситуації неприпустимо.
Батькам хочеться порекомендувати: не треба прагнути видаляти плівки самостійно. Це призведе до кровотечі і погіршить стан дитини. При підозрі на дифтерію терміново викликайте швидку допомогу. Займатися самолікуванням в даній ситуації неприпустимо.
Хворої дитини необхідно терміново ізолювати від однолітків і викликати лікаря-педіатра або «швидку допомогу», оскільки зволікання може призвести до важких наслідків. Хворому вводять спеціальну протидифтерійну сироватку і негайно госпіталізують в інфекційне відділення лікарні.
При догляді за дитиною, хворим на дифтерію, необхідно забезпечити суворий постільний режим, висококалорійну дієту, багату вітамінами С, РР і групи В, а також мінеральними солями. Маленьким дітям роблять спринцювання порожнини рота розчином борної кислоти, старші діти полоскати рот самі.
Госпіталізація хворих на дифтерію, особливо важкими формами, повинна бути щадною (транспортування тільки лежачи, виключаючи різкі рухи). Постільний режим при обмеженій формі дифтерії зіва – протягом 5-7 днів, при токсичній дифтерії – не менше 30-45 днів.
Основним специфічним засобом у лікуванні хворих на дифтерію є антитоксична протидифтерійна сироватка (АПДС), яка нейтралізує циркулює в організмі дифтерійний токсин (отрута). При встановленні діагнозу «дифтерія» АПДС слід вводити негайно, не чекаючи результатів бактеріологічного дослідження. У більшості випадків сироватку вводять внутрішньом’язово.
Антибіотики призначають усім хворим на дифтерію. Перевага віддається препаратам з групи макролитов – еритроміцину, рулиду, мидекамицину; цефалоспоринів – цефалексину, цефазоліну, цефуроксиму та ін Тривалість антибіотикотерапії при обмеженій формі – 5-7 днів, токсичної – 7-10 днів. Лікування хворих з обмеженими формами дифтерії зіва може бути обмежена введенням АПДС, призначенням антибіотиків;
Ще одна важлива клінічна рекомендація щодо лікування дифтерії у дітей – забезпечити правильний догляд в період одужання, після виписки з стаціонару. Необхідно суворо стежити за дотриманням режиму дня дитини, не перевантажувати його розумово і фізично, обмежити рухливі ігри, заборонити заняття плаванням та іншими видами спорту.
У зимовий час давайте дитині вітамінні напої – відвари з шипшини і чорної смородини.
Для лікування дифтерії у дітей лікар може призначити кварцування, лікувальні ванни, помірні заняття лікувальною фізкультурою.
На цих фото показані методи лікування дитини з симптомами дифтерії:


Дієта для дитини, який захворів на дифтерію
 Дієтотерапія при дифтерії має будуватися з урахуванням періоду хвороби, вираженості специфічної інтоксикації, місцевих змін і ускладнень.
Дієтотерапія при дифтерії має будуватися з урахуванням періоду хвороби, вираженості специфічної інтоксикації, місцевих змін і ускладнень.
При легких формах з незначними або помірними місцевими змінами (катаральна, точкова, острівчата, тонзиллярная форми дифтерії зіва) харчування дітей проводиться так само, як при легких формах скарлатини. Їжа повинна бути помірно теплою, добре механічно обробленою, хімічно щадною. Число годувань та обсяг відповідають віку дітей.
Дієта при поширеною, субтоксичній і токсичній формах дифтерії зіву з явищами специфічної інтоксикації і зазвичай із змінами серцево-судинної системи, функції печінки, нирок, надниркових залоз передбачає активну протеинотерапию, виведення з організму патологічних метаболітів, зайвої рідини, усунення порушення кислотно-лужної рівноваги. З цією метою бажано з перших днів хвороби у добовому раціоні хворого збільшити вміст тваринного білка на 10 % проти вікової потреби при одночасному введенні парентерально білкових препаратів (концентрованої плазми, 20 %-ного розчину альбуміну).
Рекомендується періодично проводити фруктово-цукрові дні з включенням фруктів, що містять велику кількість калію (чорнослив, родзинки), а також морквяного соків, супів. Кількість солі обмежується. Число годувань збільшується в гострому періоді до 8, а в подальшому – до 6 разів на добу. Прийом їжі закінчується через 2,5–3 год до сну дитини, і останнє годування складається з кефіру, кисляку або соків з цукром. З раціону виключаються екстрактивні речовини, міцні м’ясні бульйони, кава, шоколад, какао, прянощі, гострі та жирні страви. При нефротичному синдромі на тлі специфічної дифтерійної інтоксикації також у перші дні хвороби показано проведення фруктово-цукрових днів, число яких може бути скорочено при правильно підібраної дієти: з обмеженням кухонної солі до 0,5 г на добу, з незначним зменшенням або нормальним вмістом білка в добовому раціоні, без обмеження жирів і вуглеводів.
В меню дітей входять різноманітні каші, овочеві пюре, борошняні вироби, фрукти, соки. В добовий раціон обов’язково включається білок у вигляді молока або кефіру (до 0,5 л), одного яйця (через день), нежирного м’яса, риби, птиці, сиру. Обмежуються рибні, курячі бульйони, цитрусові, суниця, полуниця. Для поліпшення смаку малосольних страв додають лимонний, журавлинний соки, сметану. Розширення дієти проводиться з урахуванням клініко-лабораторних показників.
Значні труднощі виникають при годуванні дітей з ускладненими формами дифтерії у вигляді поширених парезів і паралічів, що супроводжуються порушенням акту ковтання. Діти годуються через зонд, який вводиться під ретельним контролем лікаря, щоб уникнути травмування стінки стравоходу і шлунка. Обсяг їжі дещо зменшується при збереженні нормальних співвідношень харчових інгредієнтів. Через зонд вводиться тільки рідка, помірно тепла їжа у вигляді кефіру, молока, вершків, 5 %-ной манної, рисової, гречаної каш, протертого з м’ясним фаршем супу, соків. При значному зниженні ферментативної активності травних соків показано крапельне внутрішньошлункової (через зонд) введення білкових гідролізатів (гидролизина, аминокровина, аминопептида) з 10 %-ним розчином глюкози. Білкові гідролізати можна вводити з жировою емульсією, вітамінами. Спостереження показують, що паралельне введення білкових гідролізатів з жировою емульсією раціонально, так як більш повно задовольняє енергетичні потреби організму.
Ентеральне харчування може бути проведено шляхом крапельних ректальних введень глюкози, білкових гідролізатів і жирових емульсій з попереднім очищенням кишечника від калових мас.
При дифтерийном крупі в гострому періоді їжа дається переважно рідка, помірно тепла, 8-10 разів на добу. Із-за вираженої кисневої недостатності доцільно з метою посилення процесів бескислородного окислення (гліколізу) давати дітям пити 5-10 %-ний розчин глюкози, чай з 5 % цукру, солодкі фруктові та овочеві соки. З поліпшенням стану дітей дієта швидко розширюється і зазвичай відповідає віку дитини. При призначенні дітям лікувального харчування необхідно враховувати зміни з боку шлунково-кишкового тракту і глибину уражень серцево-судинної, центральної нервової системи і функції надниркових залоз.
Далі ви дізнаєтеся, що потрібно робити дитині щеплення від дифтерії.
Вакцинація проти дифтерії: чи потрібно робити щеплення дітям?
 Дифтерія – серйозне гостре заразне інфекційне захворювання. Найбільш сприйнятливі до неї діти від 1 року до 5 років. Відповідь на питання «чи потрібна дитині щеплення від дифтерії» однозначна – вакцинація від цього захворювання обов’язкове. Якщо ж дитина, якій було зроблено щеплення проти дифтерії, все-таки захворіє, хвороба у нього протікає значно легше, ніж у нещеплених дітей. В основному хворіють на дифтерію саме ті діти, батьки яких під всілякими приводами змогли «вберегти» від щеплень.
Дифтерія – серйозне гостре заразне інфекційне захворювання. Найбільш сприйнятливі до неї діти від 1 року до 5 років. Відповідь на питання «чи потрібна дитині щеплення від дифтерії» однозначна – вакцинація від цього захворювання обов’язкове. Якщо ж дитина, якій було зроблено щеплення проти дифтерії, все-таки захворіє, хвороба у нього протікає значно легше, ніж у нещеплених дітей. В основному хворіють на дифтерію саме ті діти, батьки яких під всілякими приводами змогли «вберегти» від щеплень.
Хвороба розвивається через кілька днів після зараження.
У нашій країні проводиться профілактична вакцинація дітей проти дифтерії за спеціально розробленою схемою. Це дозволяє в більшості випадків уникати розвитку хвороби. Ускладнення від щеплення мінімальні і не можна порівняти з наслідками перенесеної дифтерії, яка дає багато ускладнень, тому уважно ставтеся до цього захворювання.
Для імунізації (вакцинації та ревакцинації дітей проти дифтерії) застосовують кілька вітчизняних препаратів: АКДП (Адсорбированную коклюшно-дифтерійно-столбнячную вакцину), АДП (Адсорбований дифтерійно-правцевий анатоксин), АДП-М (Адсорбований дифтерійно-правцевий анатоксин зі зменшеним вмістом антигену), АД-М (Адсорбований дифтерійний анатоксин зі зменшеним вмістом антигену).
Щеплення АДП проти дифтерії дітей використовують для вакцинації та ревакцинації дітей до 6 років, які перехворіли на кашлюк або мають протипоказання до введення АКДП. Курс вакцинації складається з двох щеплень, ревакцинацію здійснюють через 9-12 міс.
АДП-М і АД-М використовують для планових ревакцинацій та вакцинації дітей старше 6 років і дорослих, а також для екстреної імунізації людей, що знаходилися в контакті з хворим на дифтерію. Курс вакцинації АДС-М складається з двох щеплень, інтервал між якими становить 30-45 днів. Першу ревакцинацію потрібно проводити через 6-9 міс., другу – через 5 років, далі – кожні 10 років.
Щеплення від дифтерії дітям роблять внутрішньом’язово або підшкірно. Небажані реакції після щеплення спостерігаються рідко. У перші три доби після вакцинації можуть відзначатися почервоніння і невелике ущільнення в місці ін’єкції, а також короткочасне підвищення температури тіла до 38 °C.
Для одночасної вакцинації проти дифтерії, правця та гепатиту В останні роки також застосовується вакцина Бубо-Му вітчизняного виробництва.
Заходи щодо профілактики дифтерії
Неспецифічна профілактика дифтерії у дітей включає в себе ізоляцію і ліквідацію вогнища інфекції. Заходи, що проводяться в осередку, включають ранню ізоляцію (госпіталізацію) хворих на дифтерію, дітей з підозрою на дифтерію та бактеріоносіїв (здорових людей, в організмі яких існує мікроб в неактивній формі). З метою перекриття шляхів поширення інфекції здійснюють після ізоляції хворого заключну дезінфекцію.
Заходи щодо контактних осіб: карантин на 7 днів з щоденним медичним наглядом, бактеріологічне обстеження, огляд ЛОР-лікаря.
В якості профілактики дифтерії можна також рекомендувати фізкультуру, загартовування, прийом вітамінів в холодну пору року, повноцінне вітамінізоване харчування.