Диспепсія — це стан, що характеризується наявністю наступних симптомів: біль або дискомфорт в епігастрії (надчеревній ділянці), нудота, печія, відрижка, здуття живота, блювання та ін Ці симптоми відбуваються з верхніх відділів шлункового тракту, вони не є специфічними і можуть з’являтися при різній патології травної системи. Говорити про диспепсії можна, коли цей стан зберігається у пацієнта більше 4 тижнів. Цією патологією страждає від 20 до 40 % населення. Існує функціональна диспепсія і органічна. Остання часто виникає на тлі захворювань травної системи і вважається їх проявом.
Зміст
- 1 Причини органічної диспепсії
- 2 Функціональна диспепсія
- 3 Клінічна картина
- 4 Методи діагностики
- 5 Принципи і методи лікування
- 6 Фізіотерапія
Причини органічної диспепсії
Функціональна диспепсія
Діагноз ФД може бути виставлений, якщо хворий повністю обстежений і у нього не виявлено інших органічних причин хвороби, тобто це діагноз виключення.
Фактори ризику виникнення ФД:
 спадкова схильність;
спадкова схильність;- стать і вік (в 2 рази частіше хворіють жінки молодого віку);
- стресовий вплив на організм;
- наявність шкідливих звичок;
- безконтрольний прийом лікарських препаратів;
- нераціональне харчування з порушенням режиму прийому їжі.
Причинно-наслідкові механізми хвороби до кінця не вивчені. Основні з них:
- порушення рухової та евакуаторної функції шлунково-кишкового тракту (затримка випорожнення шлунка, ослаблення рухової активності вихідного відділу шлунка);
- інфікування Н. pylory;
- порушення шлункової секреції;
- гіперчутливість рецепторів стінок шлунка до розтягування;
- психологічні розлади (хворі схильні до депресії, мають високий рівень тривожності).
У багатьох хворих захворювання розвивається після стресової ситуації, що доводить роль психоемоційних факторів у виникненні диспепсії.
Клінічна картина
Особи, які страждають функціональною диспепсією, звертаються до лікаря з скаргами на біль, дискомфорт або тяжкість в епігастральній області по серединній лінії, блювоту, нудоту, відрижку, печію, відчуття переповнення шлунка після прийому їжі, насичення раніше часу, здуття живота, поганий апетит. Ці симптоми не пов’язані з актом дефекації і не залежать від частоти і характеру стільця.
Виділяють 3 варіанти перебігу хвороби:
- дисмоторный (обумовлений застоєм шлункового
 вмісту, переважає нудота, блювання, дискомфорт вгорі живота, здуття);
вмісту, переважає нудота, блювання, дискомфорт вгорі живота, здуття); - язвенноподобний (основним симптомом є біль, що нагадує таку при виразковій хворобі, виникає натщесерце або вночі, проходить після прийому їжі, вживання препаратів, що знижують секрецію або нейтралізують кислоту);
- змішаний.
Важливу роль мають тривожні симптоми (невмотивоване схуднення, порушення ковтання, домішка крові в калі, лихоманка, зниження гемоглобіну), при їх виявленні необхідно провести негайне обстеження.
Методи діагностики
Принципи і методи лікування
 Лікування хворих диспепсією зазвичай здійснюється в поліклініці, у разі присутності виражених і тривалих симптомів може проводитися в стаціонарі. При наявності органічної диспепсії у першу чергу необхідно лікувати те захворювання, яке призвело до її появи.
Лікування хворих диспепсією зазвичай здійснюється в поліклініці, у разі присутності виражених і тривалих симптомів може проводитися в стаціонарі. При наявності органічної диспепсії у першу чергу необхідно лікувати те захворювання, яке призвело до її появи.
Ці рекомендації мають важливе значення в лікуванні диспепсії, без їх виконання захворювання буде лікуватися складно і часто рецидивувати.
- лікування Нр-інфекції, якщо така є у хворого (призначається блокатор протонної помпи, наприклад, омепразол, пантопразол у поєднанні з антибіотиками – кларитроміцин та амоксицилін або метронідазол);
- блокатори протонної помпи (омепразол, ланзопразол, рабепразол) — призначаються на 2-4 тижні з метою зниження шлункової секреції;
 препарати, що покращують моторику шлунково-кишкового тракту (домперидон, метоклопрамід);
препарати, що покращують моторику шлунково-кишкового тракту (домперидон, метоклопрамід);- спазмолітики (дротаверин, спазмалгон);
- ферментні препарати;
- психотропні препарати (еглоніл, амітриптилін) і лікування у психотерапевта.
Фізіотерапія
Лікування фізичними факторами доповнює, посилює медикаментозне, воно спрямоване на поліпшення моторики шлунка та його секреторної функції, поліпшення роботи нервової та імунної систем організму.
- Электросонтерапия (нормалізує роботу вегетативної нервової системи, обмін речовин, секреторну функцію і моторику шлунка).
- ТКЭА (нормалізує вегетативну регуляцію, моторно-евакуаторну функцію шлунка).
- Питне лікування мінеральними водами — гідрокарбонатно-хлоридними, натрієво-кальцієвими (нормалізують шлункову секрецію).
- Лікарський електрофорез з дротаверином, папаверином, новокаїном (зменшує біль, знімає спазми).
- Лазеротерапія (надає анальгетичну дію, покращує обмінні процеси і імунітет).
- Ванни хвойні, азотні (покращують кровообіг і обмін речовин, заспокоює).
- Гальванізація комірцевої зони (виявляє седативний ефект).
- Магнітотерапія тимуса (покращує роботу імунної системи).

- Низькочастотна СМВ-терапія (покращує імунітет).
Основними критеріями ефективності лікування є повне зникнення або зменшення симптомів хвороби, підвищення якості життя пацієнтів. У багатьох хворих диспепсія рецидивує після проведеної терапії і вимагає тривалого постійного лікування. Слід зазначити, що в 30 % випадків можливе спонтанне вилікування.
Доцент кафедри кардіології і внутрішніх хвороб БДМУ, к. м. н. Адаменко Е. В. розповідає про диспепсії:
 вмісту, переважає нудота, блювання, дискомфорт вгорі живота, здуття);
вмісту, переважає нудота, блювання, дискомфорт вгорі живота, здуття);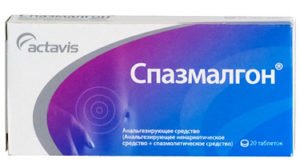 препарати, що покращують моторику шлунково-кишкового тракту (домперидон, метоклопрамід);
препарати, що покращують моторику шлунково-кишкового тракту (домперидон, метоклопрамід);