Дегенеративно-дистрофічні захворювання хребта – група патологій, пов’язаних з порушенням харчування тканин в області хребетного стовпа і розвитком у ньому деструктивних змін. До даних уражень відносяться: деформуючий спондильоз, спондилоартроз, остеохондроз і грижа хребта (або хрящові вузли).
Остеохондроз хребта – хронічне захворювання, пов’язане з ураженням ядра міжхребцевого диска і залученням в процес навколишніх тканин, судин і нервової системи. Лікування остеохондрозу має бути комплексним, зокрема, з використанням методів фізіотерапії.
Залежно від ділянки ураження, поділяють остеохондроз шийного, грудного, поперекового і попереково-крижового відділів.
Зміст
- 1 Клінічна картина
- 2 Діагностика
- 3 Лікування
- 3.1 Електрофорез
- 3.2 Діадинамотерапія
- 3.3 Ампліпульстерапія
- 3.4 коротко імпульсне аналгезія
- 3.5 Ультразвук
- 3.6 Лазеротерапія та магнітолазер
- 3.7 Магнітотерапія
Клінічна картина
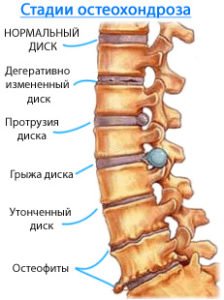 Симптоми захворювання діляться на рефлекторні та компресійні.
Симптоми захворювання діляться на рефлекторні та компресійні.
Рефлекторні симптоми виникають через нервової імпульсації з вогнища ураження в головний мозок про подразненні і відповідної реакції з боку м’язів, судин і нервів.
Компресійна симптоматика пов’язана зі здавленням тканин в області поразки кістковими елементами хребта або грижею диска.
При прогресуванні патології больовий синдром посилюється, в області хребців утворюються кісткові вирости – захисний механізм організму від виникаючої нестабільності хребта. Остеофіти є причиною зниження гнучкості хребта.
Подальший розвиток остеохондрозу приводить до рухових і чутливих порушень в області кінцівок.
Діагностика
При появі больових відчуттів в області хребта, порушення чутливості, наростання слабкості в кінцівках слід негайно звернутися до лікаря для з’ясування причин цих явищ.
Діагностика остеохондрозу складається з анамнестичних, клінічних і діагностичних даних. Опитуючи пацієнта, лікар дізнається його анамнез, тобто історію захворювання. Потім слід огляд хворого, виявлення неврологічних проявів, скривлення хребта і т. д.
Далі лікар проводить рентгенологічне дослідження, яке допомагає поставити діагноз. На знімку можна побачити анатомічні особливості хребта і його модифікації, зміщення структур хребетного стовпа, зміна товщини диска і його форми, відстані між хребцями і їх взаємне розташування, а також можливі наслідки ураження травматичної чи іншої природи.
 Якщо у лікаря виникли певні сумніви в діагнозі, він може запропонувати пацієнту провести МРТ або КТ – дослідження — більш інформативні, але дорогі методи діагностики. Завдяки їм можна отримати знімки тонких зрізів конкретного відділу хребта і навколишніх тканин, що дозволить переглянути патологічний осередок пошарово і не пропустити можливе наявність пухлини або інших причин занепокоєння пацієнта.
Якщо у лікаря виникли певні сумніви в діагнозі, він може запропонувати пацієнту провести МРТ або КТ – дослідження — більш інформативні, але дорогі методи діагностики. Завдяки їм можна отримати знімки тонких зрізів конкретного відділу хребта і навколишніх тканин, що дозволить переглянути патологічний осередок пошарово і не пропустити можливе наявність пухлини або інших причин занепокоєння пацієнта.
Для диференціальної діагностики з інфекційною природою ураження хребта, травмою або пухлинним розростанням існує радіоізотопне дослідження, яке дозволяє переглянути процес активної мінералізації кісткової структури.
Додатковим методом діагностики може служити міографія, яка допомагає диференціювати неврологічні симптоми, що виникають при стисненні корінців нервів викривленим хребтом, виросли остеофітами, або периферичну природу невралгії.
Болі, що виникають при остеохондрозі хребта через подразнення нервових волокон, можуть імітувати захворювання тих або інших внутрішніх органів (так звані відбиті болю). Тому для диференціальної діагностики з патологією інших органів і систем застосовують додаткові методи діагностики в залежності від характеру і розташування больового синдрому: ЕКГ, ЕХО-КГ серця, УЗД органів черевної порожнини, заочеревинного простору і малого тазу, ЕГДС, ультразвукове дослідження судин та ін.
Лікування
 Для лікування остеохондрозу застосовують медикаментозну терапію та фізіотерапію.
Для лікування остеохондрозу застосовують медикаментозну терапію та фізіотерапію.
Завданням фізіотерапії є знеболювання, розсмоктування запалення, поліпшення кровообігу і живлення тканин.
У більшості випадків вибирають наступні методики физиолечения:
- токотерапію: гальванізацію або електрофорез, диадинамотерапию, ампліпульстерапію, короткоимпульсную аналгезії;
- ультразвук або ультрафонофорез;
- лазеротерапію і магнітолазер;
- магнітотерапію.
Електрофорез
Призначається за загальноприйнятими схемами з метою знеболювання неврологічних проявів захворювання. Час дії – 10 хвилин, курсове вплив складається з 5-10 щоденних процедур.
Діадинамотерапія
 Застосовується поєднання струмів: ДН 1-2 хв, потім перемикається на КП – 3-4 хв, а через 2-3 дні КП змінюється ДП – тривалістю 1-2 хв. За одну процедуру можна впливати на декілька полів. Загальний час процедури – до 15 хвилин. Курс лікування – 10 щоденних процедур. В період вираженого больового синдрому допускається проведення двох процедур в один день з інтервалом між ними в 5 годин. Існують методики поєднання впливу струмами і лікарськими речовинами – діадинамофорез.
Застосовується поєднання струмів: ДН 1-2 хв, потім перемикається на КП – 3-4 хв, а через 2-3 дні КП змінюється ДП – тривалістю 1-2 хв. За одну процедуру можна впливати на декілька полів. Загальний час процедури – до 15 хвилин. Курс лікування – 10 щоденних процедур. В період вираженого больового синдрому допускається проведення двох процедур в один день з інтервалом між ними в 5 годин. Існують методики поєднання впливу струмами і лікарськими речовинами – діадинамофорез.
Ампліпульстерапія
Під час гострого процесу використовують частоту модуляції 100 Гц, глибину – 25-50%, в підгострій формі захворювання частоту знижують до 50-80 Гц, а глибину проникнення імпульсу збільшують до 75%, при хронічному перебігу застосовують частоту в 30 Гц; глибину – близько 100%. Також з допомогою використовуваних СМ-струмів можна вводити в організм ліки. Час проведення однієї процедури коливається в межах 15-20 хвилин. Курсове вплив включає в себе 10-15 сеансів.
Коротко імпульсне аналгезія
Після пальпаторного (пальцевого) виявлення точок найбільшої болючості паравертебрально (на околопозвоночную лінію) накладають кілька електродів. При вираженому больовому синдромі встановлюють частоту проходження імпульсів у 77 Гц, при слабо вираженій болю і зменшення інтенсивності больового синдрому частоту знижують до 10 Гц.  Напруга вибирають за індивідуальними відчуттями – до легкого поколювання. Час впливу на одне поле — десять хвилин.
Напруга вибирають за індивідуальними відчуттями – до легкого поколювання. Час впливу на одне поле — десять хвилин.
Перші 2 дні рекомендують проводити процедуру 2 рази на добу – до сніданку і перед вечерею, і далі до завершення лікування – 1 раз на добу до обіду. Курс складається з 5-15 щоденних процедур.
Ультразвук
Застосовують лабільну контактну методику паравертебрально вздовж ураженого відділу хребта. Інтенсивність складає від 0,2 до 0,6 Вт/см2, безперервний або імпульсний режим (частота слідування імпульсів – 2 або 4 мс). Час дії – від 2 до 7 хв на одну сторону в залежності від кількості полів. На курс припадає від 5 до 10 щоденних процедур.
Лазеротерапія та магнітолазер
Використовують інфрачервоне випромінювання в безперервному або імпульсному режимі з визначеною частотою проходження імпульсів. Застосовують контактну стабільну методику опромінення шкірного покриву в області певного відділу хребта: близько остистого відростка хребця та по обидві сторони від хребетного стовпа (3 поля).
Магнітотерапія
Уздовж хребта кладуть магнітну стрічку на 10-15 хвилин. Використовують, як правило, змінне магнітне поле.  Курсове вплив становить від 10 до 20 сеансів.
Курсове вплив становить від 10 до 20 сеансів.
Максимальний ефект від лікування спостерігається при поєднанні різних методів фізіотерапії.
Сучасні методи лікування дозволяють позбавити пацієнта від болісної захворювання. Не треба терпіти патологічні синдроми, слід просто звернутися до лікаря.
телепередача «Школа здоров’я» на тему «Фізіотерапія при остеохондрозі»:
Комплекс вправ при остеохондрозі хребта: