Захворювання підшлункової залози, наприклад, запалення (панкреатит), часто проявляються у вигляді оперізують болю у верхній частині живота. Оскільки підшлункова залоза розташована близько до головної артерії (аорті) та нижньої порожнистої вени, різні інфекції можуть швидко поширитися по кровоносних судинах і вразити інші області організму. Тому при виявленні перших симптомів варто відразу звернутися до лікаря. Лікування підшлункової залози в домашніх умовах при належних зусиллях також може виявитися ефективним, і в статті ми розглянемо його методи.

Лікування підшлункової залози в домашніх умовах
Що таке підшлункова залоза?
Зміст
- 1 Що таке підшлункова залоза?
- 2 Причини порушення роботи підшлункової залози
- 3 Захворювання шлунково-кишкового тракту
- 3.1 Цукровий діабет
- 3.2 Панкреатит
- 3.2.1 Гострий панкреатит
- 3.2.2 Хронічний панкреатит
- 3.3 Муковісцидоз
- 3.4 Кіста підшлункової залози
- 3.5 Рак підшлункової залози
- 4 Лікування підшлункової залози в домашніх умовах
- 4.1 Дієта
- 4.2 Прийом медикаментів
- 4.3 Народні засоби
- 4.4 Відео — Як лікувати підшлункову залозу
- 4.4.1 Рецепт №1
- 4.4.2 Рецепт №2
- 4.4.3 Рецепт №3
- 4.4.4 Рецепт №4
- 4.4.5 Рецепт №5
- 5 Підводимо підсумки
Підшлункова залоза – орган травної системи – знаходиться у верхній частині живота між шлунком, печінкою і дванадцятипалої кишкою.
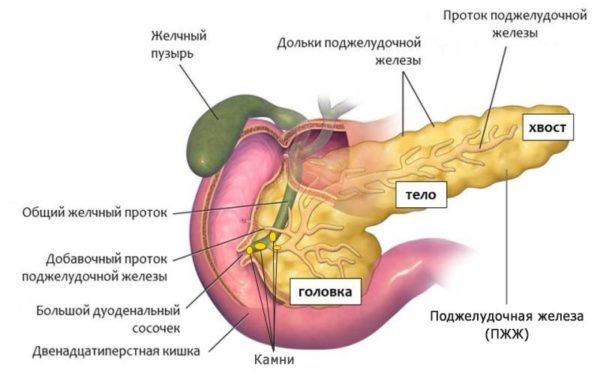
Підшлункова заліза
Підшлункова заліза розміром близько 15-20 сантиметрів. Орган розділений на голівку, тіло і хвіст. Підшлункова залоза складається з двох частин, які виконують різні функції.

При порушенні роботи підшлункової залози, людина відчуває сильні болі
Якщо підшлункова залоза перестане функціонувати нормально, травний процес буде порушений. Як правило, якщо у людини виникають порушення в роботі цього органу, він практично відразу починає відчувати сильні болі. Розглянемо, що може стати причиною порушення роботи підшлункової залози.
Причини порушення роботи підшлункової залози
Захворювання шлунково-кишкового тракту
Цукровий діабет
Цукровий діабет є хронічним метаболічним захворюванням ендокринної частини підшлункової залози. Діабет першого типу розвивається в дитячому або підлітковому віці. Імунна система організму при такої хвороби з невідомих причин знищує інсулін-продукують бета-клітини підшлункової залози. В результаті вони більше не можуть виробляти цей гормон, а рівень цукру в крові підвищується, тому пацієнтам необхідно постійно вводити інсулінові ін’єкції.
Діабет другого типу зустрічається частіше – в 90% випадків. Розвинутися він може з часом, якщо людина не веде здоровий спосіб життя і неправильно харчується. Це захворювання обумовлено зниженням чутливості тканин організму до дії інсуліну. Спочатку підшлункова залоза протидіє цьому шляхом продукування більшої кількості інсуліну. Однак з часом це може порушити роботу органу, і заліза може зовсім перестати виробляти цей гормон. Щоб уникнути такої хвороби, варто контролювати свою вагу, правильно харчуватися і приділяти достатню увагу фізичній активності.
Діабет часто проявляється в сильному прагненні до сечовипускання і постійній жадобі. Але і такі симптоми, як втома, сухість шкіри, загальне нездужання і часто підвищена температура тіла, можуть говорити про наявність захворювання.
Щоб контролювати стан свого здоров’я, варто раз на півроку здавати кров на рівень глюкози
Панкреатит
Панкреатит – запалення підшлункової залози. Розділяють два типи цього захворювання: гострий і хронічний.
Гострий панкреатит
Гострий панкреатит підшлункової залози часто виникає із-за надмірного вживання алкоголю або наявності жовчних каменів. Хвороба може бути легкою або важкою. Важка форма потенційно небезпечна для життя.

Каменеутворення
Причини:
Симптоми:
Полегшення хворому гострим панкреатитом зазвичай приносить тільки певне положення: лежачи або сидячи із зігнутими колінами. Живіт пацієнта зазвичай трохи здутий – лікарі називають таке явище «гумовий живіт». При зовнішньому тиску людина відчуває біль.
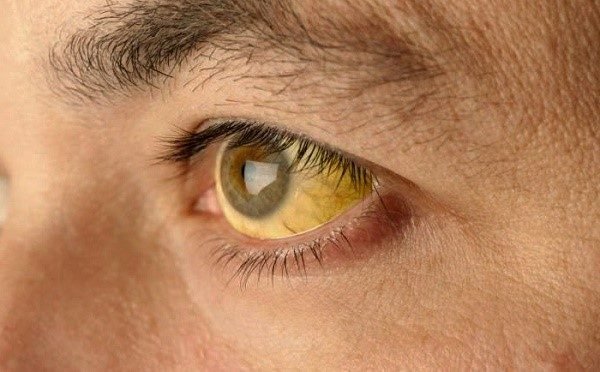
Якщо паралельно з підшлунковою залозою вражений і жовчний міхур, може розвинутися жовтяниця: шкіра і білки очей жовтіють, сеча стає більш темною
При важкій формі гострого панкреатиту пацієнт може зіткнутися з низьким артеріальним тиском або навіть серцевим нападом.
Хронічний панкреатит
Алкоголь є однією з основних причин розвитку хронічного панкреатиту. Вроджені фактори також відіграють важливу роль.

Зловживання алкоголем — одна з причин панкреатиту
Причини:
Основними причинами хронічного панкреатиту лікарі називають зловживання алкоголем і сигаретами, а також неправильне харчування.
Хронічний панкреатит у дітей часто розвивається через генетичної схильності. Мутації в певних генах травних ферментів викликають так званий спадковий хронічний панкреатит.
Підвищений рівень кальцію в крові, викликаний, наприклад, гіперпаратиреоз (гіперфункція паращитовидної залози), частково сприяє розвитку хвороби. Певні порушення метаболізму ліпідів, які призводять до високих рівнів тригліцеридів у крові, також можуть бути причиною хронічного панкреатиту.
Симптоми:
Більшість пацієнтів, які страждають від хронічного панкреатиту, скаржаться на нерегулярні гострі болі в верхній частині живота. Часто вони носять оперізувальний характер і «віддають» в спину. Якщо не проводиться терапія, пацієнт стрімко втрачає вагу. Також у нього може розвинутися цукровий діабет, якщо із-за запалення підшлункова залоза виробляє меншу кількість інсуліну.
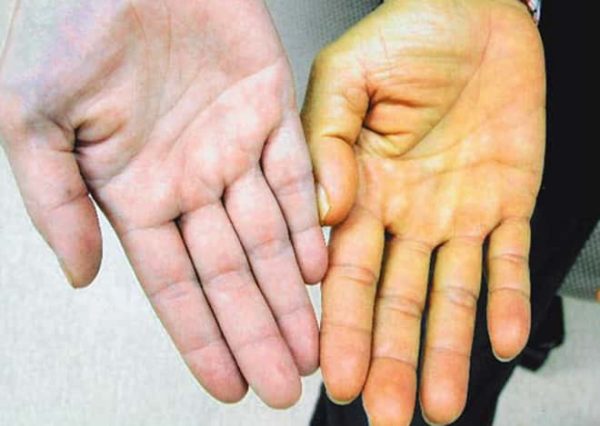
Хронічний панкреатит може призвести до звуження жовчних проток, з-за чого може пожовтіти шкіра і білки очей
Муковісцидоз
Муковісцидоз, або кістозний фіброз є найбільш поширеним вродженим метаболічним захворюванням білого населення в Росії та країнах Європи. При цієї хвороби у людини з народження спостерігається системне ураження екзокринних залоз з супутніми розладами функцій печінки, підшлункової залози, органів дихання і травлення. Екзокринні залози продукують жорстку в’язкий слиз замість більш тонких секретів. Це призводить до кашлю, емфіземі, інфекцій верхніх дихальних шляхів, хронічної діареї та розладу шлунку. Хвороба вважається невиліковною.
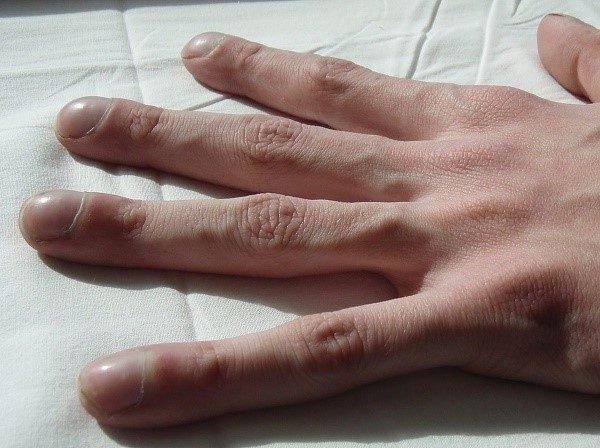
Рука людини, яка страждає на муковісцидоз
Кіста підшлункової залози
Кісти підшлункової залози часто виявляються випадково в ході спільного обстеження. В 70-90% випадків виявляються так звані псевдокисты (заповнені рідиною порожнини), які розвиваються після гострого або хронічного панкреатиту.
У 10-20% випадків – кістозні пухлини підшлункової залози. Розрізняють доброякісні, злоякісні та прикордонні пухлини – останні володіють низьким ступенем злоякісності.
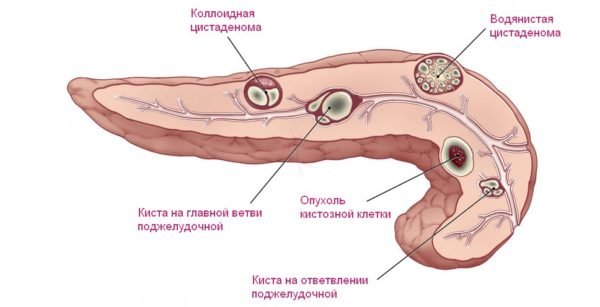
Кіста підшлункової залози та її види
Виділяються наступні типи доброякісних пухлин: серозна цистаденома, муцинозна цистаденома, внутрішньопротокова папиллярно-муцинозна пухлина. Лікарі рекомендують видалити хірургічним шляхом, оскільки у протилежному випадку вони можуть з часом стати злоякісними.
Симптоми:
Симптоми кісти підшлункової залози можна сплутати із симптомами інших хвороб, що ускладнює визначення захворювання. У деяких випадках кіста може зовсім ніяк не проявляти себе, що створює небезпеку для життя людини. Тому рекомендується щорічно проходити загальне обстеження організму, щоб вчасно виявити хворобу.
Рак підшлункової залози
Найчастіше від такої хвороби страждають чоловіки після 65 років. Пухлина часто виявляється пізно, так як на ранніх стадіях вона викликає лише невеликий дискомфорт. Відрізнити рак підшлункової залози і хронічний панкреатит часом непросто. Однак якщо пухлина виявляється досить рано і має невеликий розмір, її можна видалити хірургічним шляхом.
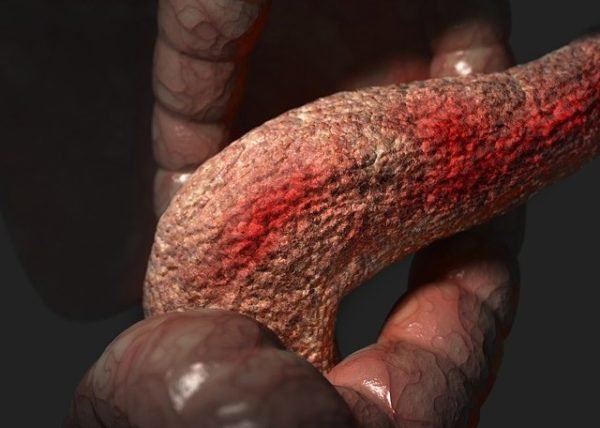
Рак підшлункової залози
Першими симптомами можуть бути поганий апетит, слабкість, нудота, блювання або діарея. Часто хворі також повідомляють, що вони довго відчували відчуття тиск в верхній частині живота або біль в спині. Якщо болі в животі віддають в спину і посилюються вночі, людині варто терміново звернутися до лікаря.
Рак підшлункової залози викликає дискомфорт, коли він пускає метастази в сусідні органи: шлунок, дванадцятипалу кишку, селезінку. У такому випадку можуть виникнути симптоми, характерні для уражених органів.
Часто раку розвивається жовтяниця. В голівці підшлункової залози знаходиться жовчний протік, який проходить від печінки до дванадцятипалої кишки. Якщо пухлина звужує цей протока, жовч, яка в печінці, не може потрапити в жовчний міхур. З-за цього може порушитися перетравлення жиру, що спричинить за собою «жирний» стілець: кал має більш світлий колір, стає липким або блискучим і пахне дуже неприємно. Якщо жовч накопичується, шкіра і білки очей можуть пожовтіти, а сеча стає коричневою.
Такі симптоми також типові для жовчнокам’яної хвороби. Однак у цьому випадку пацієнт постійно відчуває сильні болі, чого може не бути при раку підшлункової залози. Також у хворих часто розвиваються ознаки діабету, оскільки інсулін в крові знижений. У деяких пацієнтів рак підшлункової залози призводить до порушень згортання крові. В результаті цього в кровоносних судинах утворюються кров’яні згустки – так звані тромбози.
Лікування підшлункової залози в домашніх умовах
Не кожне захворювання підшлункової залози можна вилікувати в домашніх умовах: наприклад, лікування раку повинне проводитися строго під контролем лікаря. Він може призначити пацієнту проходження променевої або хіміотерапії, прийом певних препаратів, відвідування фізіотерапевтичних процедур або оперативний метод. Якщо хворий буде намагатися позбавитися від раку підшлункової залози самостійно вдома, високий ризик, що лікування буде неефективним, і хвороба буде прогресувати. Це смертельно небезпечно для здоров’я.

Лікування в домашніх умовах не завжди ефективні
Для інших хвороб є універсальні методи лікування, які можна успішно застосовувати в домашніх умовах. Вони допомагають знизити больові відчуття, усунути дискомфорт, нормалізувати роботу органів травної системи і зупинити розвиток хвороби.
Дієта
Дотримання дієти для пацієнтів, які страждають від хвороб підшлункової залози, необхідно в першу чергу.
Під час загострення хвороб з раціону виключаються:
- фрукти і овочі в сирому вигляді;
- гриби;
- копченості;
- соління;
- ковбасні вироби;
- газовані напої;
- цукор;
- здобна випічка;
- кави;
- супи на рибних і м’ясних бульйонах;
- фастфуд;
- смажена їжа;
- продукти з високим вмістом глюкози (виноград, мед, білий хліб, солодощі, черешня, полуниця, яблука, банани, сочевиця тощо).
Також потрібно повністю виключити алкоголь, оскільки за його зловживання в більшості випадків виникають хвороби підшлункової залози. Варто відмовитися і від куріння.
При дієті можна:
- сухарі;
- супи-пюре;
- парові м’ясні або овочеві котлети;
- варені яйця;
- печені яблука;
- компоти;
- киселі;
- мінеральна вода;
- чай;
- кисломолочні продукти (сир, сметана, йогурт, ряжанка, кисляк, вершки тощо);
- сухофрукти;
- горіхи;
- морська капуста;
- овес в будь-якому вигляді;
- пшоно;
- гречка;
- кабачки.

Кисіль з вівса
Нижче наведено приблизний добовий раціон. Дотримуючись його, пацієнт не буде відчувати дискомфорту і голоду протягом дня, а його організм буде насичений необхідними для нормального функціонування речовинами.
Для полегшення травлення їжу варто подрібнювати і ретельно пережовувати. Краще всього харчуватися часто, але помалу: наприклад, 5-6 разів на день (сніданок, обід, вечеря і три перекусу протягом дня). Рекомендована середня добова калорійність – 2000 ккал. Також вкрай необхідно випивати не менше 2 л води в добу.
Прийом медикаментів
Таблиця 1. Препарати для лікування підшлункової залози
НазваниеДействие препаратаПравила прийому і побічні ефекти
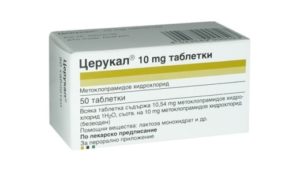
«Церукал»
Цей препарат, навіть при правильному дозуванні, може погіршувати реакцію, тому людині в найближчі 12 годин після прийому не рекомендується сідати за кермо або займатися роботою, що вимагає підвищеної концентрації. Цей побічний ефект посилюється при вживанні алкоголю.
«Омепразол»

«Панкреатин»

«Альмагель-А»

«Лінекс»
Діти віком від 2 до 12 років: 1-2 капсули три рази на день.
Дорослим і дітям старше 12: 2 капсули 3 рази в день. У «Лінексу» немає побічних ефектів і протипоказань.
«Баралгін»
Препарати, перераховані вище, продаються без рецепту, тому пацієнт може проводити лікування ними в домашніх умовах. Однак для людей, що володіють підвищеною чутливістю до деяких компонентів препаратів, варто проконсультуватися з лікарем.
Народні засоби
Альтернативна медицина пропонує свої методи лікування хвороб підшлункової залози. Найчастіше застосовується фітотерапія – рецепти, основні компоненти яких – лікарські рослини.
Перед початком лікування слід переконатися, що у вас немає:
- алергії на пилок (сінна лихоманка);
- алергії на саму рослину;
- індивідуальної непереносимості окремих компонентів.
Нижче перераховані лише найбільш ефективні і популярні народні засоби для лікування підшлункової залози.
Відео — Як лікувати підшлункову залозу
Рецепт №1
Для приготування трав’яного чаю знадобляться:
- квітки ромашки — 10 г;
- насіння кропу — 30 г;
- плоди глоду — 20 г;
- безсмертник — 20 г;
- листя м’яти перцевої — 30 р.
Змішайте подрібнені інгредієнти. Потім додайте дві столові ложки суміші на півлітра окропу і залиште варитися на повільному вогні 2-3 години. Такий чай потрібно пити 2-3 рази на день через півгодини після їди. Краще тримати його в термосі для збереження тепла.

Трав’яний чай
Рецепт №2
Щоб підготувати це народний засіб, вам знадобляться:
- коріння аїру і кульбаби – по 50 г;
- чебрець, шишки хмелю і кропива — по 25 р.
Всі інгредієнти потрібно розмолоти і перемішати. Для подрібнення кореневищ краще використовувати кавомолку. Потім 5 столових ложок суміші потрібно змішати з 200 г меду.
Приймайте ліки два рази в день по чайній ложці. Продовжуйте це лікування протягом місяця, а потім зробіть двотижневу перерву.
Рецепт №3
У рівних кількостях потрібно взяти:
- ромашку;
- календулу;
- зерна кукурудзи;
- перцеву м’яту;
- подорожник.
Потрібно подрібнити і змішати інгредієнти. Чайну ложку суміші потрібно залити склянкою окропу, настояти 10 хвилин і пити по три рази в день за 15 хвилин до їжі.
Рецепт №4
Існує багато рецептів на основі вівса для нормалізації роботи підшлункової залози.
Відмінні результати дає вівсяне молоко. Воно готується з цільних зерен. Бажано використовувати неочищені зерна, так як вони містять поживні і лікувальні речовини. Потрібно 100 г вівса на літр води. Процес приготування має наступний:
- промийте овес;
- висипте його в емальований посуд і залийте чистою водою;
- протягом години варіть овес на повільному вогні;
- протягом півгодини, поки овес вариться, потрібно «давити» його картофелемялкой в тій же каструлі.
Потім бульйон потрібно охолодити і процідити.
У результаті виходить біла рідина, візуально нагадує молоко. Приймати такі ліки рекомендується три рази в день за півгодини до їди по 100 мл «Молоко можна зберігати в холодильнику не більше двох днів.

Вівсяне «молоко»
Рецепт №5
Не менш популярним є відвар вівса. Для його приготування знадобиться кілограм зерна, яке ретельно промивають, кладуть в керамічний посуд і наповнюють водою. Зверху її потрібно накрити марлею і поставити в тепле місце.
Поступово овес буде проростати. Молоді пагони слід промити, висушити і ретельно натерти.
Отриманий продукт змішують з водою в пропорціях однієї столової ложки на склянку. Потім потрібно варити його на повільному вогні протягом двох хвилин і відразу ж випити. Приймати такі ліки рекомендується вранці натщесерце за півгодини до їди.
Підводимо підсумки
Практично від усіх хвороб підшлункової залози можна позбутися в домашніх умовах за допомогою медикаментів, дієти і народної медицини. Якщо робити все правильно, дискомфорт можна усунути вже протягом тижня, а його причину – за один-два місяці. У разі, якщо ви страждаєте від хронічних захворювань, краще поєднувати домашнє лікування з консультаціями лікаря: так ви точно не принесете шкоди здоров’ю і швидше досягнете результату.