
Облітеруючий атеросклероз (ОА) судин нижніх кінцівок – один з проявів загального атеросклеротичного процесу. Це дуже поширене захворювання – їм страждає кожен 10-й чоловік у віці стершее 60 років. Небезпека його в тому, що в більшості випадків хворі, що страждають цією патологією, про неї не підозрюють, а на ранніх стадіях хвороби займаються самолікуванням (звичайно ж, безуспішним). Звертаються за допомогою до лікарів вони вже тоді, коли патологічний процес стає незворотнім і уражена кінцівка відчуває стан критичної ішемії. У такій ситуації врятувати ноги вже неможливо – хворому рекомендують ампутацію. Щоб уникнути інвалідизації з приводу ОА, кожна людина повинна знати про те, що являє собою це захворювання, чому вона виникає і як проявляється, а також про принципи його діагностики і комплексного лікування, не останнє місце в якому займає фізіотерапія. Саме ці питання будуть висвітлені в нашій статті.
Зміст
- 1 Причини виникнення та механізм розвитку
- 2 Симптоми
- 3 Принципи діагностики
- 4 Принципи лікування
- 4.1 Загальні рекомендації
- 4.2 Медикаментозне лікування
- 4.3 Хірургічне лікування
- 5 Фізіотерапія
Причини виникнення та механізм розвитку
Як було сказано вище, дана патологія представляє собою поширення загального атеросклеротичного процесу на артерії нижніх кінцівок – термінальний відділ аорти, клубові, стегнові, підколінні артерії і артерії стопи.
 Провідною причиною захворювання є дисбаланс ліпідного складу крові, а факторами ризику, що мають значення в даному випадку, є:
Провідною причиною захворювання є дисбаланс ліпідного складу крові, а факторами ризику, що мають значення в даному випадку, є:
- стать – чоловіча;
- шкідливі звички, особливо куріння;
- неправильне харчування – вживання великої кількості жирних продуктів;
- гіпертонічна хвороба;
- порушення обміну вуглеводів (цукровий діабет).
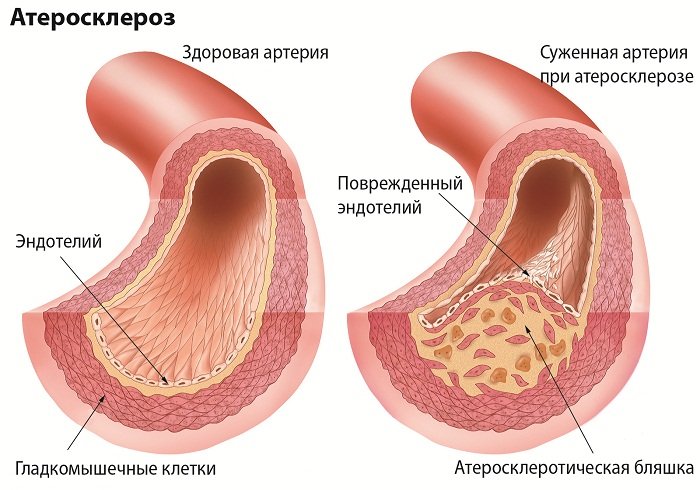
Основні морфологічні зміни при ОА судин ніг виникають в інтимі (внутрішній оболонці) артерій. На її поверхні відкладається холестерин і крапельки жиру – утворюються плями жовтуватого кольору. Довкола цих ділянок через деякий час з’являється сполучна тканина – формується склеротична бляшка. Вона накопичує в собі і на собі ліпіди, тромбоцити, фібрин та солі кальцію, в результаті чого в неї рано чи пізно порушується кровообіг. Бляшка поступово відмирає – в ній з’являються порожнини, іменовані атероми, які заповнені распадающимися масами. Стінка цієї бляшки стає дуже крихкою і при найменшому впливі на неї кришиться.
Крихти розпалася бляшки потрапляють у просвіт судини і з кровотоком поширюються в судини нижележащие – мають менший діаметр просвіту. Це призводить до емболії (закупорки) просвіту, результатом чого є критична ішемія кінцівки у вигляді гангрени.
Крім того, бляшка великого розміру частково перекриває просвіт судини, внаслідок чого порушується струм крові в частини тіла, що лежить дистальніше розташування бляшки. Тканини відчувають хронічний брак кисню, у пацієнта виникають болі в м’язах, відчуття холоду в ураженій кінцівці, а пізніше формуються і трофічні виразки – труднозаживляемые дефекти шкіри. Ці зміни завдають хворому болісні страждання – часом його стан погіршується настільки, що він сам благає лікаря провести ампутацію ураженої частини кінцівки.
Симптоми
 Протягом декількох років з моменту початку патологічного процесу він може протікати безсимптомно зовні, але прогресує всередині судини. В окремих випадках хвороба дебютує симптомами тромбозу.
Протягом декількох років з моменту початку патологічного процесу він може протікати безсимптомно зовні, але прогресує всередині судини. В окремих випадках хвороба дебютує симптомами тромбозу.
Головна ознака цієї патології – біль в області нижніх кінцівок, що з’являється при фізичному навантаженні – так звана переміжна кульгавість. Інтенсивність болю залежить від того, на якому рівні сталася часткова оклюзія (закупорка) судин. При ураженні атеросклеротичним процесом термінального відділу аорти і однієї або обох клубових артерій біль охоплює всю кінцівку, починаючи з області сідниць і стегон – це стан отримало назву «висока переміжна кульгавість». Крім того, у таких хворих турбує зниження потенції і нетримання газів, що є наслідком хронічної недостатності кровообігу в області статевих органів і м’язів малого тазу. У разі часткової оклюзії стегнової, підколінної чи артерії гомілки переміжну кульгавість вважають низькою, вона проявляється болями в області м’язів гомілки або стопи.
Отже, болі з’являються в процесі ходьби, а зникають після того, як людина зупиниться, щоб відпочити. Посилюється кульгавість під час підйому в гору або по сходах. Також хворих турбує підвищена чутливість ніг до холоду, мерзлякуватість, відчуття оніміння в області стоп. Ноги стають блідими аж до кольору слонової кістки.
На наступних стадіях розвитку хвороби шкіра пальців і власне стоп набуває синюшний відтінок, розвиваються трофічні розлади – сухість, лущення шкіри нижніх кінцівок, зниження її оволосіння, порушення росту нігтів.
При пальпації судин ноги виявляється різке зниження пульсації їх нижче місця оклюзії.
 На пізніх стадіях ОА болі турбують людину не тільки при ходьбі, але і в спокої, причому після прийому анальгетиків стан не поліпшується. З’являються трофічні виразки, які завдають хворому масу страждань, а потім розвивається і гангрена. Всі ці стани свідчать про критичної ішемії кінцівок – про те, що в цих областях ніг кровообіг мінімально або повністю відсутня.
На пізніх стадіях ОА болі турбують людину не тільки при ходьбі, але і в спокої, причому після прийому анальгетиків стан не поліпшується. З’являються трофічні виразки, які завдають хворому масу страждань, а потім розвивається і гангрена. Всі ці стани свідчать про критичної ішемії кінцівок – про те, що в цих областях ніг кровообіг мінімально або повністю відсутня.
Залежно від ступеня вираженості симптоматики розрізняють 4 стадії хронічного порушення кровообігу:
- I – у хворого визначаються початкові ознаки захворювання – відчуття похолодання в нижніх кінцівках, відчуття повзання мурашок, мерзлякуватість, пітливість, блідість шкіри, відчуття втоми в м’язах гомілки при тривалій ходьбі.
- ІІА – розвивається переміжна кульгавість – з’являється відчуття скутості, втоми і болю стискаючого характеру в області литкових м’язів. Як правило, скарги у хворого виникають при тривалій ходьбі на відстань більше 200 м.
- ІІБ – переміжна кульгавість прогресує – симптоми, описані в пункті ІІА з’являються раніше, при проходженні відстані менше 200 м.
- III – хворий відзначає біль високої інтенсивності в області литкових м’язів, що виникають поза зв’язку з фізичним навантаженням, у стані спокою.
- VI – розвиваються трофічні порушення, виразки і гангрена дистальних відділів нижньої кінцівки.
Принципи діагностики
На підставі скарг хворого, анамнезу його життя і захворювання спеціаліст запідозрить наявність у нього ОА судин нижніх кінцівок. Щоб підтвердити або спростувати цей діагноз пацієнту будуть призначені наступні методи діагностики:
- Бігова доріжка або тредміл – з метою точного визначення відстані, на проходження якого у пацієнта виникає больовий синдром в кінцівках.
 Ультразвукова доплерографія судин кінцівок, під час якої обчислюють і щиколотково-плечовий індекс або ЛПІ – це скринінговий метод дослідження, що дозволяє виявити факт ураження артерій і визначити, на якому приблизно рівні воно сталося. ЩПІ визначають шляхом вимірювання систолічного тиску на гомілкової артерії і на плечовій. Співвідношення цих показників в нормі більш ніж 1.0 і знижується при ОА. У разі критичної ішемії кінцівки ЩПІ дорівнює або менше 0.4.
Ультразвукова доплерографія судин кінцівок, під час якої обчислюють і щиколотково-плечовий індекс або ЛПІ – це скринінговий метод дослідження, що дозволяє виявити факт ураження артерій і визначити, на якому приблизно рівні воно сталося. ЩПІ визначають шляхом вимірювання систолічного тиску на гомілкової артерії і на плечовій. Співвідношення цих показників в нормі більш ніж 1.0 і знижується при ОА. У разі критичної ішемії кінцівки ЩПІ дорівнює або менше 0.4.- Транскутанне (черезшкірне) визначення напруги кисню в нижніх кінцівках свідчить про ступінь розладів кровообігу.
- Ультразвукове сканування артерій з кольоровим доплерівським картуванням дозволяє достовірно визначити факт наявності звуження судини, ступінь і протяжність його.
- Рентгеноконтрастная аортоартериография – за результатами цього дослідження лікар визначається з тактикою лікування ОА у конкретного хворого.
- Дослідження артерій поза області нижніх кінцівок. Оскільки атеросклероз – системний процес, виявлення виражених змін в судинах іншої локалізації (наприклад, у судинах серця) може в тій чи іншій мірі вплинути на тактику лікування – змінити її.
Принципи лікування
Метою лікування хворих на ОА є запобігання прогресування або хоча б стабілізація атеросклеротичного процесу та поліпшення (а в ідеалі – повне відновлення) струму крові в артеріях ураженої кінцівки. На I-II стадіях захворювання використовують в основному консервативні методи лікування, а в більш запущених випадках проводять некректомія (висічення тканин, що відмерли через відсутність кровопостачання) і ампутацію кінцівки.
Загальні рекомендації
 Дуже важливим моментом в терапії ОА є запобігання впливу на організм факторів, що сприяють розвитку цієї патології, а саме:
Дуже важливим моментом в терапії ОА є запобігання впливу на організм факторів, що сприяють розвитку цієї патології, а саме:
- повна відмова від паління;
- дієта, що сприяє нормалізації ліпідного складу крові (мінімуму споживання солі і насичених жирних кислот, акцент в харчуванні на овочі, фрукти, нежирне м’ясо і рибу, круп’яні страви);
- фізична активність (хворому рекомендована ходьба тривалістю від 30 до 45 хвилин щодня; якщо під час ходьби він відзначає появу болю або інших неприємних відчуттів в кінцівках, йому слід зупинитися і відпочити до їх зникнення, після чого продовжити ходьбу; на додаток до ходьбі рекомендовані такі види спорту, як їзда на велосипеді і плавання).
Медикаментозне лікування
Хворому ОА можуть бути призначені наступні препарати:
- ацетилсаліцилова кислота (Кардіомагніл) або клопідогрель (Плавикс) – розріджують кров, попереджаючи розвиток тромботичних ускладнень;
- статини (аторвастатин (Аторис, Атокор), симвастатин (Вабадин, Вазилип)) – нормалізують ліпідний склад крові, попереджаючи прогресування атеросклеротичного процесу;
- сулодексид (Вессел Дуе) – попереджає тромбоутворення і знижує рівень вмісту в крові атерогенних ліпопротеїнів;
- пентоксифілін (Трентал) – покращує текучість крові і надає ряд ефектів, що сприяють активізації кровотоку в кінцівках;
- гінкго білоба (Билобил) – стимулює обмінні процеси у тканинах організму;
 вазодилататори (нікотинова кислота, ксантинолу нікотинат) – розширюють периферичні судини, покращуючи кровопостачання тканин кінцівок.
вазодилататори (нікотинова кислота, ксантинолу нікотинат) – розширюють периферичні судини, покращуючи кровопостачання тканин кінцівок.
Крім того, в разі необхідності, хворому призначають адекватну гіпотензивну (знижує артеріальний тиск) і сахароснижающую терапію.
Хірургічне лікування
У важких випадках – при неефективності консервативних методів лікування, а також на пізніх стадіях захворювання – лікар вирішує питання про можливість проведення хірургічного втручання.
В залежності від клінічної ситуації, з метою поліпшення стану хворого можуть бути проведені наступні операції:
- балонна ангіопластика (розширення звуженої ділянки судини спеціальним пристроєм, який вводиться в посудину і роздувається в ньому);
- стентування артерії (установка в області звуження судини металевого каркаса – стента, що перешкоджає її звуження);
- видалення внутрішнього патологічно зміненого (з атеросклеротичної бляшкою) шару посудини;
- створення додаткового шляху струму крові – в обхід звуженого атеросклерозом ділянки або шунтування;
- видалення окклюзированного ділянки судини і заміна його протезом (протезування);
- ампутація (у разі, якщо всі методи лікування, раніше проведені, виявилися неефективними, наростає ішемія кінцівки, прогресує гангрена) – рівень її визначається строго індивідуально в залежності від рівня ураження судини;
- симптоматичні хірургічні втручання (симпатектомія, реваскуляризуюча остеотомія, артеріалізація венозного русла та інші).
Фізіотерапія
Фізичні методи лікування є складовою комплексного лікування ОА судин нижніх кінцівок. Їх метою є поліпшення мікроциркуляції в м’язах, відчувають нестачу кисню і розвиток системи колатералей, що сприяють активізації кровообігу в частині кінцівки нижче місця звуження артерії.
 Хворому можуть бути призначені наступні методи физиолечения:
Хворому можуть бути призначені наступні методи физиолечения:
- діадинамотерапія на судинно-нервовий пучок нижніх кінцівок і область вегетативних вузлів, розташованих паравертебрально – по обидві сторони хребта (процедура триває 10-12 хвилин, проводиться кожен день, курс лікування – 10 процедур, які рекомендується повторити ще через 1 місяць);
- ампліпульстерапія (її призначають при схильності організму хворого до спазму судин і у випадку ішемії II і III стадії за вищеописаної класифікації; одна процедура триває протягом 5 хвилин, проводиться щодня; курс лікування складається з 10-12 процедур з рекомендацією повторити його через 1 місяць);
- лазеротерапія (проводять внутрішньосудинне опромінення крові гелій-неоновим лазером; процедура триває 30 хвилин, проводиться 1 раз в 1-2 дні; курс лікування складається з 8-10 сеансів);
- баротерапія (на початку курсу лікування тривалість сеансу складає 10 хвилин, поступово збільшується і до кінця дорівнює 20 хвилинам; лікувальний курс включає в себе 20 сеансів з рекомендацією повторити його через півроку);
- черезшкірна магнітно-інфрачервона лазеротерапія (застосовують апарати «Мустанг» або «Рикта»; процедура триває від 10 до 15 хвилин; проводять її кожен день; курс лікування складається з 10 сеансів);
- ДМХ-терапія (використовують апарат «Хвиля-2»; сеанси тривають від 12 до 15 хвилин, проводяться кожен день курсом в 20 впливів);
- високоінтенсивна імпульсна магнітотерапія (застосовують апарати «АМТ2 АГС» або «АМІТ-01»; процедура триває від 15 до 20 хвилин; курс включає в себе 10 дій, що проводяться щодня);
- імпульсна магнітотерапія (застосовують апарат «Полимаг-01»; процедура триває від 20 до 30 хвилин; курс лікування складається з 15 впливів, які проводяться кожен день; лікування слід повторювати кожні 6-12 місяців);
 магнітотерапія загальна (застосовують апарати «Колібрі-Експерт», «Аврора-МК-1», «Мультимаг»; вплив здійснюють протягом 20-30 хвилин; лікувальний курс складається з 12 процедур, які проводять щодня);
магнітотерапія загальна (застосовують апарати «Колібрі-Експерт», «Аврора-МК-1», «Мультимаг»; вплив здійснюють протягом 20-30 хвилин; лікувальний курс складається з 12 процедур, які проводять щодня);- радонові ванни (концентрація радону у ванні становить від 40 до 100 нКи/л, температура води – 37 °С; рекомендується приймати ванну протягом 10-12 хвилин; лікувальний курс складається з 10-12 процедур);
- скипидарні ванни (на першу процедуру розводять у ванні 15 мл білої скипидарної емульсії, збільшуючи її кількість з кожною наступною процедурою на 5 мл та доводячи в кінці курсу до 60 мл; рекомендована температура води у ванні – 37 °С; тривалість її – від 10 до 15 хвилин, проводиться 1 раз на день курсом в 15 ванн);
- сульфідні ванни (концентрація сульфідів дорівнює 50-100 мг/л; температура води становить 8-10 хвилин; рекомендовано приймати ванни кожен день курсом в 12 процедур).
У разі проведеного хірургічного лікування фізіотерапію дозволено застосовувати в якості засобу реабілітації – через 10-12 днів після операції. У даній ситуації показаний електрофорез знеболюючих (наприклад, лідокаїну), розширюють судини (нікотинової кислоти), антигістамінних (зокрема, супрастину) препаратів та антикоагулянтів (гепарину), а також магнітотерапія. Не раніше, ніж через 30 днів після оперативного втручання можна застосовувати ампліпульстерапію, ДМВ – і лазерну терапію. Лікувальні ванни ж призначають по закінченні 3 місяців після операції.
У висновку статті повторимо, що фізіотерапія є складовою частиною комплексної терапії ОА – вона сприяє поліпшенню мікроциркуляції ішемізованих м’язів і розвитку додаткових шляхів кровотоку в нижніх кінцівках.
Телеканал «Росія-24», програма «Вести-Пульс», тема випуску «Облітеруючий атеросклероз»:
Телепередача «Обійняти неосяжне» на тему «Переміжна кульгавість»:
 Ультразвукова доплерографія судин кінцівок, під час якої обчислюють і щиколотково-плечовий індекс або ЛПІ – це скринінговий метод дослідження, що дозволяє виявити факт ураження артерій і визначити, на якому приблизно рівні воно сталося. ЩПІ визначають шляхом вимірювання систолічного тиску на гомілкової артерії і на плечовій. Співвідношення цих показників в нормі більш ніж 1.0 і знижується при ОА. У разі критичної ішемії кінцівки ЩПІ дорівнює або менше 0.4.
Ультразвукова доплерографія судин кінцівок, під час якої обчислюють і щиколотково-плечовий індекс або ЛПІ – це скринінговий метод дослідження, що дозволяє виявити факт ураження артерій і визначити, на якому приблизно рівні воно сталося. ЩПІ визначають шляхом вимірювання систолічного тиску на гомілкової артерії і на плечовій. Співвідношення цих показників в нормі більш ніж 1.0 і знижується при ОА. У разі критичної ішемії кінцівки ЩПІ дорівнює або менше 0.4. вазодилататори (нікотинова кислота, ксантинолу нікотинат) – розширюють периферичні судини, покращуючи кровопостачання тканин кінцівок.
вазодилататори (нікотинова кислота, ксантинолу нікотинат) – розширюють периферичні судини, покращуючи кровопостачання тканин кінцівок. магнітотерапія загальна (застосовують апарати «Колібрі-Експерт», «Аврора-МК-1», «Мультимаг»; вплив здійснюють протягом 20-30 хвилин; лікувальний курс складається з 12 процедур, які проводять щодня);
магнітотерапія загальна (застосовують апарати «Колібрі-Експерт», «Аврора-МК-1», «Мультимаг»; вплив здійснюють протягом 20-30 хвилин; лікувальний курс складається з 12 процедур, які проводять щодня);