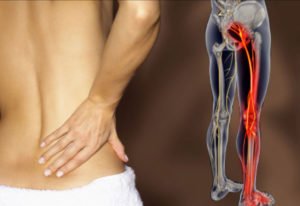
Попереково-крижовий радикуліт – це патологічний синдром, в основі якого лежить здавлення і запалення корінців спинномозкових нервів (корінцевий синдром). Ця патологія є досить поширеною в наш час. Групу ризику складають особи працездатного віку. Частіше виникає після 30 років.
Зміст
- 1 Причини захворювання
- 2 Клінічні прояви попереково-крижового радикуліту
- 3 Діагностика
- 4 Лікування
- 5 Фізіотерапевтичне лікування
- 6 Санаторно-курортне лікування
- 7 Висновок
Причини захворювання
Остеохондроз — це найбільш часта причина корінцевих синдромів. Дана патологія полягає в дистрофічних та дегенеративних змін у міжхребцевих дисках і в тілах суміжних хребців. При остеохондрозі порушується живлення диска, він втрачає вологу, фіброзне кільце, яке оточує пульпозне ядро диска, стоншується, висихає і ущільнюється. По мірі прогресування процесу ці структури (фіброзне кільце разом з пульпозным ядром) можуть випинатися в хребетний канал (протрузія) або назовні (грижа). Внаслідок цього зменшується висота міжхребцевих дисків, на краях хребців розростаються остеофіти. В такому стані диск не виконує свою функцію в повному обсязі, а виходять з спинномозкового каналу нервові корінці можуть здавлюватися і травмуватися. Виникненню хвороби сприяють часті підвищені навантаження на хребет, слабкість навколохребцеві м’язів, спадкова схильність.
Але існують і інші можливі причини захворювання:
Клінічні прояви попереково-крижового радикуліту
 Першою і основною скаргою пацієнтів є біль, що виникає після різких рухів, тривалого перебування у вимушеному положенні, після підйому тягарів, фізичних навантажень на попереково-крижовий відділ хребта. Біль посилюється при рухах, нахилах, кашлі, чханні. Вона може бути різної інтенсивності та характеру. Розглянемо основні її варіанти, які залежать від рівня ураження.
Першою і основною скаргою пацієнтів є біль, що виникає після різких рухів, тривалого перебування у вимушеному положенні, після підйому тягарів, фізичних навантажень на попереково-крижовий відділ хребта. Біль посилюється при рухах, нахилах, кашлі, чханні. Вона може бути різної інтенсивності та характеру. Розглянемо основні її варіанти, які залежать від рівня ураження.
Люмбаго – поперековий простріл, при нахилі або підйомі тяжкості хворий не може розігнутися, згладжується поперековий лордоз, з’являється сколіоз в сторону, протилежну болю. При люмбалгії біль наростає протягом декількох днів. При прогресуванні остеохондрозу люмбалгія змінюється люмбоішіалгією або корінцевої болем. Люмбоішіалгія може проявлятися болем, онімінням і судомами литкових м’язах, біль у ділянці сідниць і задньої поверхні ноги, в області тазостегнового, колінного суглоба, в області куприка, онімінням, зябкостью нижніх кінцівок і ін
Крім того, хворих турбує обмеження рухів (вони не можуть нагнутися, повернутися і т. д.), оніміння і похолодання кінцівок.
Діагностика
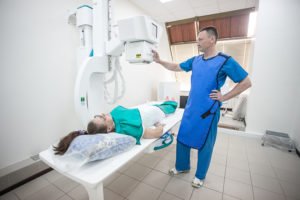 Діагноз попереково-крижового радикуліту базується на клінічних даних, історії захворювання, об’єктивних даних, одержаних фахівцем. Лікар при обстеженні оцінює чутливість, силу і тонус м’язів, вираженість сухожильних рефлексів, обсяг і координацію рухів. Хворим призначається загальноклінічне обстеження, рентгенографія попереково-крижового відділу хребта, комп’ютерна томографія, МРТ.
Діагноз попереково-крижового радикуліту базується на клінічних даних, історії захворювання, об’єктивних даних, одержаних фахівцем. Лікар при обстеженні оцінює чутливість, силу і тонус м’язів, вираженість сухожильних рефлексів, обсяг і координацію рухів. Хворим призначається загальноклінічне обстеження, рентгенографія попереково-крижового відділу хребта, комп’ютерна томографія, МРТ.
Лікування
Хворим попереково-крижовим радикулітом в гострий період необхідний спокій і постільний режим, рекомендується жорстка постіль, під спину можна підкласти валик. Після стихання запалення рекомендується носіння корсета. У відновний період показані заняття лікувальною фізкультурою, плаванням.
Основні напрямки в лікуванні:
- нестероїдні протизапальні засоби (ібупрофен, індометацин, диклофенак, ревмоксикам, німесулід та ін);
- препарати, що знімають м’язові спазми (мідокалм, баклофен);
- препарати, що поліпшують кровообіг і мікроциркуляцію (трентал, солкосерил, актовегін);
- вітаміни групи В (мільгамма, нейровітан);
- хондропротектори (мукосат, препарати, що містять хондроітин і глюкозамін);
- медикаментозні паравертебральні блокади з новокаїном, кеналогом, гідрокортизоном;
- місцеве лікування (мазі з протизапальними засобами, дратівливі і комбіновані мазі);
 Мануальна терапія (виконується тільки лікарем-вертебрологом при наявності рентгенівських знімків).
Мануальна терапія (виконується тільки лікарем-вертебрологом при наявності рентгенівських знімків).Фізіотерапевтичне лікування
Фізичні методи лікування призначаються з метою зменшення болю, поліпшення мікроциркуляції і живлення тканин, нормалізації метаболічних процесів, зняття м’язових спазмів, зменшення рухових розладів.
Методи, що зменшують прояви больового синдрому:
- лікарський електрофорез із застосуванням анальгетиків і анеститиков (анальгіну, новокаїну);
- ампліпульстерапія;
- флюктуоризация;
- ТКЭА (электроаналгезия транскраніальна);
- діадинамотерапія;
- УФО;
- радонові, азотні ванни.
Методи, що нормалізують метаболізм і харчування тканин:
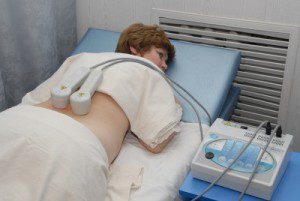
 індуктотермія;
індуктотермія;- электросонтерапия;
- таласотерапія;
- вибровакуумтерапия;
- підводний душ-масаж;
- аеротерапія;
- ванни, збагачені киснем;
- лікувальний масаж (після 10 днів від початку лікування при наявності поліпшення).
Методи, що поліпшують кровообіг:
- локальна баротерапія;
- лікарський електрофорез з вазодилятаторами;
- лазеротерапія.
Методи, що зменшують фибродеструкцию (призначаються у відновний період):
- лікарський електрофорез та ультрафонофорез дефиброзирующих препаратів (лідази, гіалуронідази, йоду);
- аплікації озокериту, парафіну;
- скипидарні та радонові ванни;
- грязелікування.
Для усунення м’язових спазмів рекомендуються теплі прісні і йодобромні ванни. Для зменшення рухових порушень – сірководневі, вихрові ванни.
Санаторно-курортне лікування
 Хворим з проявами остеохондрозу через 3 місяці після купірування загострення, при відсутності протипоказань рекомендується лікування на кліматичних курортах Світлогорська, Нальчика, Старої Руси, Сочі, Юрмали, П’ятигорськ та ін
Хворим з проявами остеохондрозу через 3 місяці після купірування загострення, при відсутності протипоказань рекомендується лікування на кліматичних курортах Світлогорська, Нальчика, Старої Руси, Сочі, Юрмали, П’ятигорськ та ін
Протипоказання до санаторному лікуванню:
- гостра біль та загострення захворювання;
- виражені корінцеві синдроми;
- наявність гриж, які потребують хірургічного лікування.
Висновок
Лікування попереково-крижового радикуліту необхідно починати якомога раніше. Чим триваліша загострення хвороби, тим складніше з ним боротися. У запущених випадках лікування буде більш масивним і дорогим. При появі симптомів хвороби не варто займатися самолікуванням, щоб уникнути нанесення шкоди своєму здоров’ю краще відразу звернутися до фахівця, який допоможе впоратися з цією проблемою.
Перший канал, програма «Таблетка», тема випуску «Радикуліт»:
 індуктотермія;
індуктотермія;