Зміст статті:
Наявність вільної рідини в невеликій кількості в малому тазу не є хворобою. Це один із симптомів супутнього захворювання, на яке жінці необхідно звернути увагу. Можуть бути гнійні, кров’янисті або серозні виділення, які вимагають ретельної діагностики і лікування.
Причини скупчення рідини в малому тазу у жінок
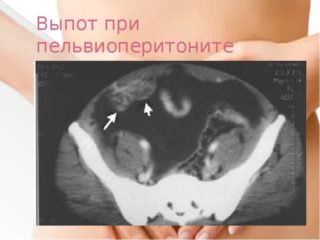 Випіт в малому тазі з’являється з багатьох причин:
Випіт в малому тазі з’являється з багатьох причин:
- Гінекологічні захворювання – ендометріоз, сальпінгіт — гнійне запалення фаллопієвих труб, аднексит — інфекційний процес у придатках, кіста яєчника або її розрив, спайки в статевих органах, позаматкова вагітність, злоякісні пухлини жіночої статевої сфери, невдалі аборти або пошкодження внутрішніх органів при гінекологічних операціях.
- Захворювання сечовивідних шляхів – патології нирок, запалення сечового міхура.
- Перитоніт – запалення органів черевної порожнини, внутрішньочеревна кровотеча, захворювання печінки.
- Порушення метаболізму або гормональний збій.
- Порушення венозного відтоку.
- Тяжкі інфекційні захворювання – туберкульоз та інші.
- Механічні травми.
Процес утворення рідини у вищеописаних випадках є патологією, якщо заподіює біль і дискомфорт. Необхідно звернутися до лікаря в терміновому порядку, якщо стан погіршується.
У жінок в період овуляції іноді з’являється невелика кількість рідини. Це пов’язано з розривом фолікула і излитием ексудату в область малого тазу. Такі виділення проходять самостійно протягом 2 – 3 днів і не вимагають лікування.
Клінічна картина
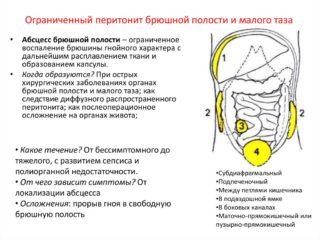 У разі запалення черевної порожнини в малий таз виділяється серозна і фибринозная рідина. В нормі повинно міститися невелика кількість ексудату між листками очеревини. Тканини мають здатність всмоктувати рідину назад, тому накопичення не відбувається. Запальний процес змінює властивості тканин: вони продовжують виділяти секрет, але не вбирають його назад. В результаті може зібратися велика кількість рідини.
У разі запалення черевної порожнини в малий таз виділяється серозна і фибринозная рідина. В нормі повинно міститися невелика кількість ексудату між листками очеревини. Тканини мають здатність всмоктувати рідину назад, тому накопичення не відбувається. Запальний процес змінює властивості тканин: вони продовжують виділяти секрет, але не вбирають його назад. В результаті може зібратися велика кількість рідини.
При первинному перитоніті інфекція попадає у порожнину з крові або лімфатичної рідини. При вторинному – з хворих органів. Причиною може бути апендицит, гнійний сальпінгіт або холецистит. При розриві сліпої кишки або жовчного міхура гнійний вміст виливається в черевну порожнину.
Симптоми проявляються в перші 12 годин:
- набряк;
- інтоксикація;
- біль у животі;
- напруга м’язів;
- нудота і блювання;
- підвищення температури тіла.
Через 24 – 48 годин у пацієнта на тлі найсильнішої інтоксикації частішає серцебиття, падає артеріальний тиск, мучить спрага. Однією з ознак перитоніту є затримка дефекації у зв’язку з парезом кишечника.
Гінекологічні захворювання
Багато жіночі захворювання впливають на кількість ексудату. Причини наявності рідини в малому тазу у жінок:
- Позаматкова вагітність. Якщо плодове яйце прикріпляється не в матці, а в фаллопієвих трубах, очеревині, яєчнику, воно пошкоджує навколишні тканини, що стає причиною кровотечі. В порожнину малого тазу потрапляє кров. Нерідко позаматкова вагітність настає через вже наявного запалення в органах малого тазу і наявності рідини.

- Ендометріоз. Розростання ендометрія тягне за собою кровотечі. Якщо вогнища розташовані в очеревині, кров буде накопичуватися в малому тазі, що призведе до болів, анемії, проблем з дефекацією і в інтимній сфері.
- Гнійний сальпінгіт. Виникає зазвичай після попадання інфекції в труби і яєчники. Одна з причин – хламідіоз. Неспецифічний сальпінгіт викликають бактерії: стрептококи, стафілококи, кишкова паличка. Можливо інфікування грибком кандида. Ексудат накопичується в порожнині труби, очеревини, що призводить до перитоніту.
- Серозометра. Скупчення рідкого ексудату в порожнині матки при поганому відходженні післяпологових виділень.
- Новоутворення в малому тазі – поліпи, міома, ракові пухлини, кісти. Норма вільної рідини в малому тазі становить від 3 до 5 мл Збільшення об’єму до 10 мл говорить про патологічному процесі. При діагностичному дослідженні рідини в малому тазу на УЗД лікар може визначити, які компоненти містить ексудат і припустити, з якою пухлиною доведеться мати справу – злоякісної або доброякісної. Вміст кіст може включати кров’яні згустки, білок, клітинні залишки.
- Венозний застій в малому тазу. Формується під час вагітності або при пухлинах. Набряк може здавлювати навколишні тканини і призводити до гіпоксії. Основна причина – тромбоз вен, які відповідають за відтік крові. Процес накопичення надмірної кількості ексудату в очеревині називається асцит. При усуненні причин захворювання проходить і структура тканин відновлюється.
- Симптом Мейгса – пухлина яєчника. Накопичення ексудату в підшкірно-жировій клітковині, у плевральній області.
Щоб не допустити погіршення ситуації, при виникненні болю будь-якого характеру потрібно відвідати лікаря і пройти УЗД в приватному порядку.
Інфекційні захворювання та механічні пошкодження
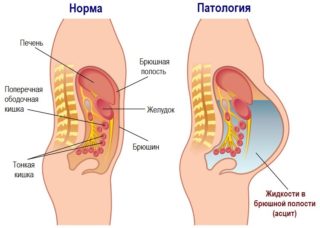 При невдалому переривання вагітності може початися кровотеча або перитоніт. Нерідко хірургічне втручання закінчується перфорацією внутрішніх органів. Кров при цьому виливається в очеревину. Якщо вчасно не помітити проблему, жінка може загинути від втрати крові.
При невдалому переривання вагітності може початися кровотеча або перитоніт. Нерідко хірургічне втручання закінчується перфорацією внутрішніх органів. Кров при цьому виливається в очеревину. Якщо вчасно не помітити проблему, жінка може загинути від втрати крові.
При аваріях часто відбувається пошкодження внутрішніх органів з подальшим крововиливом і скупченням крові в малому тазу.
Скупчення ексудату може спостерігатися після ураження очеревини туберкульозними бактеріями. У таких пацієнтів спостерігаються гнійні виділення з піхви в період між менструаціями. Температура тіла підвищена. При огляді виявляються каверни і туберкульозні горбки, що дає підставу припустити інфекційну причину запального процесу в малому тазі.
Симптоми асциту у дітей з’являються при запаленні або розрив апендикса, а також проникненні інфекції з потоком крові.
Захворювання органів травлення
Важке ураження печінки та жовчного міхура майже завжди викликає скупчення рідини в черевній порожнині. При цирозі показано періодичне видалення вмісту за допомогою пункції. Цей стан не лікується і є симптомом останній стадії раку печінки.
При загостренні панкреатиту і вилиття травних соків в черевну порожнину може спостерігатися панкреатичний асцит. Цей процес супроводжується розчиненням органів і може швидко призвести до смерті пацієнта.
До якого лікаря звертатися
Більшість пацієнтів з набряком черевної порожнини надходять у відділення швидкої допомоги, де їх оглядає хірург. Найчастіше потрібна термінова операція і усунення небезпеки для життя.
У разі негострих процесів жінки можуть звертатися до гінеколога для лікування основного захворювання, яке призводить до поганого відтоку рідини, але для цього необхідно регулярне відвідування лікаря.
Затягувати з консультацією не рекомендується, так як при набряку порушується дихання і живлення тканин, що може спровокувати некроз і зараження крові.
Діагностика
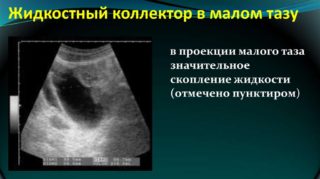 При своєчасному зверненні пацієнтки в лікувальний заклад є можливість провести комплексне обстеження і встановити причину набряку в малому тазу. Для цього застосовуються:
При своєчасному зверненні пацієнтки в лікувальний заклад є можливість провести комплексне обстеження і встановити причину набряку в малому тазу. Для цього застосовуються:
- УЗД;
- МРТ;
- аналізи крові та сечі;
- огляд у гінеколога, уролога, флеболога або інших вузьких спеціалістів;
- дослідження органів травлення на предмет наявності пухлин, які можуть провокувати асцит;
- пункція;
- перевірка на онкомаркери;
- гістероскопія у гінеколога для огляду порожнини матки;
- мамографія.
Якщо спочатку не зрозуміло, до якого фахівця йти, краще звернутися до терапевта і отримати направлення, виходячи з наявних симптомів.
Важливе значення має лабораторне дослідження ексудату, крові і сечі. По них можна визначити наявність інфекції, припустити наявність вогнищ запалення. Не завжди можна виявити причину поганого відтоку рідини з малого таза за результатами УЗД. У ряді випадків для цього необхідно використовувати більш нове обладнання. У такому разі пацієнтку направляють на МРТ. Це найдосконаліший діагностичний інструмент на сьогоднішній день, хоча і найдорожчий.
При вступі в лікувальний заклад з бригадою швидкої допомоги часу на проведення досліджень немає, тому що життя пацієнтки знаходиться в небезпеці. Роблять термінову операцію і стабілізують стан, потім проводять діагностику.
Методи терапії
Лікар підбирає методи лікування після діагностики, виходячи з причин захворювання, віку пацієнта, наявності супутніх захворювань і стану на момент огляду.
Можуть використовуватися:
- медикаментозні препарати;
- хірургічні методи;
- народна медицина.
 Медикаментозні засоби:
Медикаментозні засоби:
- Антибактеріальні препарати, якщо в аналізах були виявлені бактерії. Ефективніше в уколах або крапельницях.
- Протигрибкові засоби, якщо запальний процес спричинений розмноженням грибка. Використовують у вигляді свічок при гінекологічній причини випоту.
- Протизапальні препарати допомагають швидше зняти набряк і відновити функції тканин. Такі засоби знімають біль і м’язовий спазм. Випускаються у вигляді свічок, таблеток або капсул. Можливо внутрішньом’язове введення.
- При наявності пухлин жіночої статевої сфери призначають препарати цитологічної групи, якщо захворювання діагностовано в початковій стадії.
- Гормональні засоби відновлюють баланс в організмі і сприяють зниженню запальної реакції.
- Вітаміни, імуностимулятори та харчові добавки активізують приховані резерви організму і доповнюють основне лікування.
У випадку хірургічного втручання застосовують: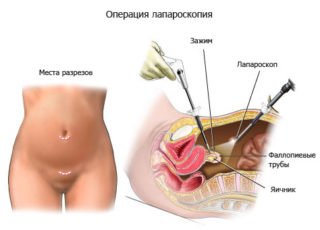
- Метод лапароскопії, при якому в черевну порожнину проникають з допомогою трьох невеликих розрізів. Процедура підходить, якщо потрібно видалити невелику пухлину або частину органу. Плюс лапароскопії в мінімальній крововтраті і зниження ризику інфікування.
- Відкриту операцію застосовують у тих випадках, коли в порожнину очеревини потрапила велика кількість гною і потрібен великий розріз, щоб очистити нутрощі від гнійного ексудату, а також продезінфікувати порожнину.
- При операціях на матці або в її порожнині застосовують гистерорезектоскоп, за допомогою якого можна візуально контролювати хід операції на моніторі комп’ютера.
Невідкладними випадками хірургічного втручання є розрив яєчника, апендикса. При позаматкової вагітності, якщо вона виявлена на термін до 4 тижнів, роблять пластику труби, щоб жінка могла в майбутньому завагітніти. При розриві труби або яєчника орган видаляється. При повторних випадках позаматкової вагітності жінці запропонують екстракорпоральне запліднення у центрі лікування безпліддя (процедура ЕКЗ).
Народна медицина пропонує більше профілактичних методів, спрямованих на корекцію гормонального фону і підтримання імунітету. Лікувати важкі випадки народними засобами не рекомендується, так як це може привести до летального результату. В період лікування і реабілітації можна приймати чаї, настоянки лікарських трав, робити спринцювання і ванночки. Це знизить ризик рецидиву захворювання в майбутньому.
Профілактичні заходи
Багато захворювання до певного моменту не виявляють себе. Щоб вчасно помітити проблему, жінці рекомендується раз на рік проходити обстеження у гінеколога. Різні новоутворення можна визначити і пролікувати задовго до виникнення складного випадку і не допустити операції. Зазвичай пухлини ростуть повільно, що дає час пацієнтці визначитися з лікуванням.
Великої шкоди організму жінки завдає інфекція, особливо передається статевим шляхом. Необхідно дотримуватися правил особистої гігієни при зміні статевих партнерів і не вести безладне статеве життя.
 Обтяжливими факторами, які підривають імунну систему і не дають організму самостійно впоратися з інфекцією, є зловживання алкоголем і куріння. За статистикою, позаматкова вагітність у жінок-курців настає у 2 – 4 рази частіше, ніж у некурящих.
Обтяжливими факторами, які підривають імунну систему і не дають організму самостійно впоратися з інфекцією, є зловживання алкоголем і куріння. За статистикою, позаматкова вагітність у жінок-курців настає у 2 – 4 рази частіше, ніж у некурящих.
Своєчасне лікування запальних процесів і усунення інфекції в статевих органах і організмі в цілому знизить ризик асциту і не вимагає хірургічного втручання. Особливо це стосується молодих дівчат, яким належить вагітність і пологи.
Щоб уникнути венозного застою в малому тазі, необхідно багато рухатися. При сидячій роботі жінка повинна ходити пішки не менше 2 годин на день. Цього достатньо, щоб активізувати лімфатичну систему, яка очищає організм від токсинів і інфекційних агентів. Активний рух – це профілактика утворення тромбів у судинах малого тазу та нижніх кінцівках.
Після лікування основних захворювань рекомендується приймати вітамінні комплекси і дотримуватися дієти, щоб прискорити одужання і підтримати імунну систему щоб уникнути рецидиву.