
Тахікардія у самому загальному розумінні – збільшення частоти серцевих скорочень понад 100 в хвилину. Тахікардія – це і клінічний і електрокардіографічний термін, тобто це слово може зустрічатися як у лікарському описі стану пацієнта, так і у висновку по електрокардіограмі (ЕКГ). У нашій статті ми розглянемо тахікардію як електрокардіографічний термін, її симптоми та лікування.
В ЕКГ-висновку можуть бути описано наступні види тахікардії:
- синусова;
- суправентрикулярная;
- шлуночкова.
Зміст
- 1 Синусова тахікардія
- 1.1 Причини виникнення
- 1.2 Симптоми і діагностика
- 1.3 Лікування
- 2 Суправентрикулярная тахікардія
- 2.1 Причини
- 2.2 Симптоми та діагностика
- 2.3 Лікування
- 3 Шлуночкова тахікардія
- 3.1 Причини
- 3.2 Симптоми та діагностика
- 3.3 Лікування
Синусова тахікардія
Джерелом ритму серця при синусової тахікардії є синусовий вузол. Синусовий вузол – це освіта, яка в нормі генерує електричні імпульси, що збуджують серцевий м’яз. Зазвичай частота таких імпульсів в спокої становить від 60 до 100 в хвилину. При збільшенні частоти синусового ритму більше 100 в хвилину говорять про синусової тахікардії.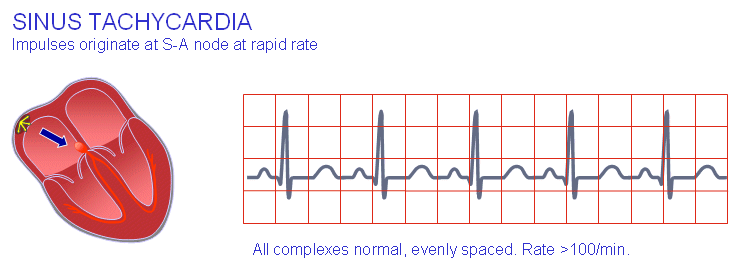
Причини виникнення
- Фізичне та емоційне навантаження;
- дисбаланс симпатичних і парасимпатичних впливів на серце;
- поразка синусового вузла при хворобах серця;
- вплив інфекції, токсинів, гіпоксії, підвищеної температури тіла.
Синусова тахікардія є нормальною реакцією організму на стрес. Вона з’являється при швидкій ходьбі, підйомі по сходах і іншої фізичної навантаженні. Причиною тахікардії можуть бути сильні негативні та позитивні емоції. Після припинення дії стресу така тахікардія швидко (протягом декількох хвилин) проходить.
Якщо людина веде малорухливий спосіб життя, його нетреноване серце відповідає розвитком тахікардії на невеликі фізичні навантаження.
 У молодому віці синусова тахікардія часто пов’язана з дисбалансом вегетативної нервової системи, що супроводжуються підвищеним тонусом симпатичного нервів та/або зниженою активністю блукаючого нерва. Такий стан характерно для нейроциркуляторної дистонії. Підвищення тонусу симпатичної нервової системи зустрічається при пролапсі мітрального клапана. Тахікардія може супроводжувати ураження центральної нервової системи або судомні синдроми. Крім того, вона може бути викликана рефлекторними впливами при хворобах внутрішніх органів, наприклад, шлунка і підшлункової залози.
У молодому віці синусова тахікардія часто пов’язана з дисбалансом вегетативної нервової системи, що супроводжуються підвищеним тонусом симпатичного нервів та/або зниженою активністю блукаючого нерва. Такий стан характерно для нейроциркуляторної дистонії. Підвищення тонусу симпатичної нервової системи зустрічається при пролапсі мітрального клапана. Тахікардія може супроводжувати ураження центральної нервової системи або судомні синдроми. Крім того, вона може бути викликана рефлекторними впливами при хворобах внутрішніх органів, наприклад, шлунка і підшлункової залози.
Синусова тахікардія є частим симптомом хвороб серця. До них відносяться серцева недостатність, пороки серця, інфаркт міокарда, гіпертонічна хвороба і багато інших захворювань.
Інфекційні захворювання часто чинять прямий токсичний вплив на серце, що супроводжується розвитком тахікардії. Збільшують частоту серцевих скорочень продукти обміну речовин, що накопичуються в організмі при нирковій або печінковій недостатності. Однією з найбільш частих причин прискореного серцебиття є підвищена функція щитовидної залози (гіпертиреоз).
Синусова тахікардія з’являється при зловживанні кавою, міцним чаєм, енергетичними напоями, при курінні. Вона може бути наслідком прийому деяких лікарських препаратів.
Синусова тахікардія виникає при лихоманці. Підвищення температури тіла на 1С призводить до почастішання серцевих скорочень на 8 – 10 в хвилину.
Тахікардія супроводжує будь-які стани, пов’язані з кисневим голодуванням (короткочасне перебування у високогір’ї, хвороби легенів і ін).
Симптоми та діагностика
 Синусова тахікардія часто не відчувається пацієнтом. Іноді вона супроводжується відчуттям частого серцебиття, почуття нестачі повітря. При тахікардії знижується переносимість фізичного навантаження. Іноді сильна тахікардія може супроводжуватися запамороченням, а також колючий біль у ділянці серця.
Синусова тахікардія часто не відчувається пацієнтом. Іноді вона супроводжується відчуттям частого серцебиття, почуття нестачі повітря. При тахікардії знижується переносимість фізичного навантаження. Іноді сильна тахікардія може супроводжуватися запамороченням, а також колючий біль у ділянці серця.
Напади синусової тахікардії можуть супроводжуватися вегетативними проявами: тремтінням, пітливістю, рясним відділенням сечі.
Діагностується синусова тахікардія з допомогою ЕКГ, а також із застосуванням добового моніторування ЕКГ.
Лікування
Необхідно знайти причину синусової тахікардії, і потім лікувати це захворювання.
Симптоматичне лікування може включати психотерапію, заспокійливі препарати, в деяких випадках бета-адреноблокатори.
Якщо синусова тахікардія викликана фізіологічними причинами, вона безпечна.
Суправентрикулярная тахікардія
Суправентрикулярну тахікардію також називають надшлуночковою тахікардією. Вона ділиться на дві форми: передсердна і з атріовентрикулярного з’єднання (вузлова).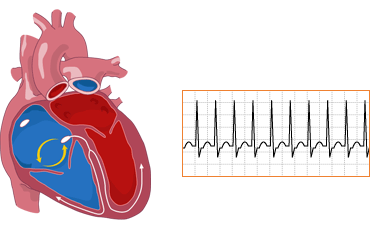
Суправентрикулярная тахікардія не зустрічається у здорових людей і завжди є симптомом хвороби серця. Її розвиток пов’язаний з підвищеною електричною активністю ділянок провідної системи серця, розташованих у передсердях або атриовентрикулярном з’єднанні. Виникають напади тахікардії пригнічують нормальну діяльність синусового вузла.
Причини
Іноді причину надшлуночкової тахікардії встановити не вдається. Вважається, що вона має зв’язок з ураженням міокарда, яке неможливо виявити звичайними методами. Такий механізм зустрічається найчастіше у дітей і молодих людей.
Суправентрикулярная тахікардія може супроводжувати захворювання легенів, а також бути симптомом ішемічної хвороби серця, міокардіодистрофій, вад серця, міокардитів та інших захворювань серця.
Надшлуночкові тахікардії може бути проявом синдрому WPW.
Симптоми та діагностика
Суправентрикулярная тахікардія зазвичай має частоту від 140 до 220 в хвилину. Пацієнт найчастіше відчуває напади серцебиття, які супроводжуються різноманітними індивідуальними відчуттями «завмирання», «перебої», «метеликів» в області серця, грудей, шиї.
 Напади (пароксизми) надшлуночкової тахікардії можуть супроводжуватися відчуттям нестачі повітря, задишкою, нудотою, запамороченням. Досить часто пароксизми протікають безсимптомно.
Напади (пароксизми) надшлуночкової тахікардії можуть супроводжуватися відчуттям нестачі повітря, задишкою, нудотою, запамороченням. Досить часто пароксизми протікають безсимптомно.
У важких випадках можливі напади втрати свідомості, стискають або тиснуть болі за грудиною, виражена задишка. Порушення кровообігу може призвести навіть до кардіогенного шоку, особливо при важких хворобах серця.
Для діагностики цієї аритмії необхідна ЕКГ, добове моніторування ЕКГ. У деяких випадках додатково проводиться чреспищеводное електрофізіологічне дослідження.
У пацієнта з надшлуночковою тахікардією рекомендується виключити гіпертиреоз.
Лікування
При появі нападу серцебиття насамперед необхідно виконати так звані вагусные проби. Найпоширенішою і безпечною з них є проба з напруженням і затримкою дихання. Існують і інші прийоми, про які необхідно дізнатися у кардіолога.
Купірування нападу може здійснюватися з допомогою черезстравохідної стимуляції серця або електроімпульсної терапії в умовах стаціонару.
 Медикаментозна терапія починається найчастіше з бета-адреноблокаторів. При їх неефективності можуть бути використані антиаритмічні препарати інших груп (пропафенон, аллапинин та інші). Іноді призначають аміодарон, особливо при поєднанні з шлуночковими порушеннями ритму.
Медикаментозна терапія починається найчастіше з бета-адреноблокаторів. При їх неефективності можуть бути використані антиаритмічні препарати інших груп (пропафенон, аллапинин та інші). Іноді призначають аміодарон, особливо при поєднанні з шлуночковими порушеннями ритму.
При неефективності медикаментозного лікування, а також при частих нападах у молодих людей проводиться внутрішньосерцеве електрофізіологічне дослідження і руйнування («припікання») ділянок провідної системи серця з підвищеною активністю. Така операція називається «радіочастотна абляція» і особливо показана при тахікардії з атріовентрикулярного з’єднання.
Іноді проводиться установка кардіостимулятора.
Суправентрикулярная тахікардія не несе особливої небезпеки і не порушує працездатність у випадках, коли немає інших захворювань міокарда. Якщо причиною аритмії служать хвороби серця, прогноз визначається саме цим захворюванням.
Шлуночкова тахікардія
Шлуночкова тахікардія – це важке порушення ритму серця. Воно виникає при посиленій електричної активності ділянок провідної системи серця, розташованих в шлуночках. Вона проявляється раптовим почастішанням скорочень серця до 140 в хвилину і більше. Шлуночкова тахікардія загрожує життю хворого, так як небезпечна сама по собі, а також може трансформуватися у фібриляцію шлуночків.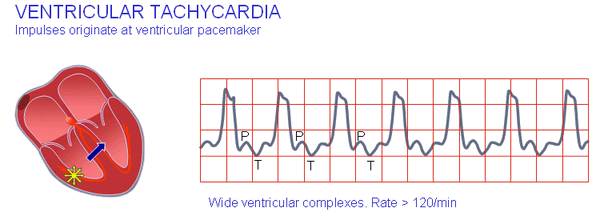
Причини
Найчастіша причина шлуночкової тахікардії – ішемічна хвороба серця, зокрема, гострий інфаркт міокарда та його наслідки.
Значно рідше шлуночкова тахікардія супроводжує інші хвороби серця (міокардит, міокардіодистрофії, пороки серця, амілоїдоз).
У рідкісних випадках причину цієї аритмії встановити не вдається (особливо у молодих людей, в такому випадку хвороба називають ідіопатичною шлуночковою тахікардією). Шлуночкова тахікардія може виникнути на тлі так званого спортивного серця при інтенсивних фізичних навантаженнях і привести до раптової смерті.
Симптоми та діагностика
 Іноді шлуночкова тахікардія не відчувається пацієнтом. Частіше це буває у молодих людей з ідіопатичною формою аритмії.
Іноді шлуночкова тахікардія не відчувається пацієнтом. Частіше це буває у молодих людей з ідіопатичною формою аритмії.
В інших випадках шлуночкова тахікардія може супроводжуватися задишкою, запамороченням, непритомністю, різким зниженням артеріального тиску, стискаючого або давить біль за грудиною.
Діагностується ця аритмія з допомогою ЕКГ, добового моніторування ЕКГ, чреспищеводного і внутрішньосерцевого електрофізіологічного дослідження. Додатково рекомендується провести ехокардіографію для уточнення причин тахікардії.
Лікування
Купірування нападу аритмії може здійснюватися з допомогою медикаментів або електричної кардиоверсии (електроімпульсна терапія).
Для профілактики пароксизмів зазвичай призначається тривалий прийом лікарських засобів (аміодарон, соталол та інші).
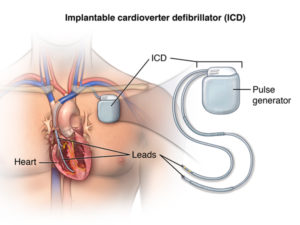 При неефективності медикаментозного лікування показана імплантація кардіовертера-дефібрилятора (різновид кардіостимулятора), який при появі пароксизму аритмії самостійно припиняє його і повертає нормальну роботу серця.
При неефективності медикаментозного лікування показана імплантація кардіовертера-дефібрилятора (різновид кардіостимулятора), який при появі пароксизму аритмії самостійно припиняє його і повертає нормальну роботу серця.
В деяких випадках допомагає радіочастотна абляція ділянок з підвищеною активністю.
При формуванні аневризми серця можливо її хірургічне видалення.
Пацієнти з тяжкими формами шлуночкової тахікардії – кандидати на пересадку серця.
Відео «Суправентрикулярная тахікардія» (англ.)
Відео «Шлуночкова тахікардія» (англ.)