
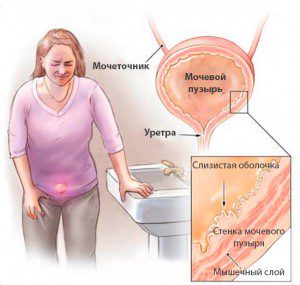
Терміном «цистит» позначають запальний процес у слизовій оболонці сечового міхура, що призводить до порушення функції даного органу. Це дуже поширене урологічне захворювання буває гострим або хронічним. Частіше будь-якої з цих форм страждають жінки, причиною чого є анатомічні і гормональні особливості їх організму.
Гострий цистит хоч і протікає з яскравою клінічною симптоматикою, але легко діагностується і добре піддається лікуванню. Хронічний же турбує жінку протягом багатьох років, вимагає більш ретельного діагностичного підходу і наполегливого різнопланового лікування. Саме про цю форму захворювання, про причини, симптоми, принципи діагностики та терапевтичному підході, включаючи методи лікування фізичними факторами, піде мова в нашій статті.
Зміст
- 1 Причини і механізм розвитку
- 2 Клінічна картина
- 3 Принципи діагностики
- 4 Тактика лікування
- 5 Фізіотерапія
- 6 Санаторно-курортне лікування
- 7 Висновок
Причини і механізм розвитку
Причиною 80 % всіх циститів є інфекція, а саме, кишкова паличка, рідше – стафило-, стрепто – і ентерокок, протей. Також зустрічаються цистити, викликані мікоплазмою, хламідіями, мікобактеріями туберкульозу, блідою трепонемою, вірусом герпесу.
Можливі різні шляхи проникнення інфекційного агента в сечовий міхур, а саме:
- висхідний (з області зовнішніх статевих органів та уретри; у жінок зустрічається в переважній більшості випадків);
- спадний (з верхніх сечових шляхів – нирок і сечоводів);
- з током лімфи (з органів таза);
- з кровотоком (з віддалено розташованих вогнищ інфекції);
- контактний (через стінку сечового міхура з вогнищ запалення, розміщених поряд із ним).
Факторами, що підвищують ймовірність розвитку циститу у жінок, є анатомічні особливості будови їх сечовипускального каналу. Він короткий, досить широкий і розташовується поблизу анального отвору – джерела патогенних мікроорганізмів.
Не будь інфікування сечового міхура викличе розвиток циститу. Слизова сечового міхура здорового організму може дати відсіч навіть серйозної інфекції – для цього в ній виробляються так звані фактори захисту. Якщо з якихось причин (переохолодження, стреси, хронічна втома, гіповітамінози, серйозні захворювання та інші) вони слабшають і в сечовий міхур потрапляють мікроби, розвивається хвороба.
 Причинами неінфекційних циститів є:
Причинами неінфекційних циститів є:
- хімічні речовини (хімічний цистит);
- радіаційне опромінення (променевий цистит);
- медикаменти (особливо застосовуються для хіміотерапії);
- травматизація слизової органу конкрементами, стороннім тілом, ендоскопом і так далі.
У ряді випадків запалення спочатку носить асептичний характер, а пізніше до нього приєднується інфекція.
Клінічна картина
Хронічний цистит може протікати як самостійна патологія, а може виникати вдруге, на тлі інших інфекційних захворювань.
Він характеризується різноманіттям симптомів. Хворі пред’являють скарги на:
- почуття незначного дискомфорту внизу живота;
- різкий біль в цій галузі;
- часті позиви на сечовипускання вдень і вночі;
- хворобливе сечовипускання;
- імперативні (помилкові) позиви на сечовипускання (з виділенням лише кількох крапель сечі) і так далі.
Захворювання протікає в 1 з 2 варіантів:
- періоди загострення з класичними симптомами гострої форми захворювання змінюються ремісією,
 під час якої прояви хвороби повністю відсутні і жінка відчуває себе задовільно;
під час якої прояви хвороби повністю відсутні і жінка відчуває себе задовільно; - жінка постійно відчуває дискомфорт, пов’язаний із захворюванням, в аналізі сечі стабільно визначаються зміни, характерні для хронічного запального процесу в сечовому міхурі.
Принципи діагностики
Діагностика хронічного циститу – найчастіше непросте завдання для лікаря, що вимагає детального розпитування хворого та призначення йому різних лабораторних і інструментальних методів діагностики.
На підставі скарг пацієнта і вказівки на інфекційні хвороби кишечника або статевих органів, оперативні втручання на них, проведені в минулому, лікар припускає інфекційно-запальну природу поточного захворювання. Щоб упевнитися в цьому, а також визначити локалізацію патологічного процесу (що вражений саме сечовий міхур, а не розташовані поруч із ним органи), лікар призначає хворому ряд додаткових досліджень:
- клінічний аналіз крові;
- загальний аналіз сечі;
- аналіз сечі по Нечипоренко;
- иммунофлюоресцентную мікроскопію;
- посів сечі на живильне середовище з подальшим визначенням чутливості колоній збудника до антибіотиків;
- калібрування уретри (для діагностики її звуження, яке є одним з факторів ризику хронічного циститу);
 ретроградну цистометрію;
ретроградну цистометрію;- урофлоуметрію;
- профілометрію;
- електроміографію тазового дна;
- біопсію слизової сечового міхура;
- консультацію гінеколога з обов’язковим обстеженням жінки на гінекологічному кріслі.
Сечу для дослідження беруть строго до початку антибактеріальної терапії. В іншому випадку аналіз буде неінформативний. Жінка повинна знати, що збирати сечу їй можна лише після ретельного туалету зовнішніх статевих органів.
Тактика лікування
Терапія хронічного циститу повинна в першу чергу бути спрямована на усунення захворювання, яке призвело до запалення сечового міхура. Також його мети такі:
- ліквідація збудника із сечових шляхів;
- відновлення нормального відтоку сечі;
- видалення каменів з порожнини міхура.
Хворому можуть бути призначені такі препарати:
- антибактеріальна терапія (тільки після того, як стане відомий мікроорганізм, що викликає хворобу, а також чутливість його до антибіотиків);
 протизапальні засоби (диклофенак та інші);
протизапальні засоби (диклофенак та інші);- імуномодулятори (екстракт ехінацеї, Рибомуніл та інші);
- транквілізатори з міорелаксуючою дією (феназепам, реланіум і так далі);
- рослинні препарати, що мають спазмолітичну та антисептичну ефектами (мучниця, брусниця, аптечний препарат Канефрон);
- розчини коларголу або нітрату срібла, масло обліпихи або насіння шипшини, розчини антибіотиків (з метою інстиляції в сечовий міхур).
У ряді випадків хворий рекомендують хірургічну корекцію порушень уродинаміки.
Фізіотерапія
Лікування фізичними факторами може бути рекомендовано хворий хронічним циститом як на стадії загострення хвороби, так і в період ремісії. Застосовують його з метою усунення запального процесу і явищ порушення сечовипускання, а також для знеболювання та відновлення нормального відтоку сечі із сечових шляхів.
З протизапальною метою хворому можуть бути призначені такі методи фізіотерапії:
- внутритканевый електрофорез антибактеріальних препаратів (спочатку у вену крапельно вводять хворому фізрозчин з розведеним у ньому антибіотиком (максимальної разової його дозою) і гепарином; коли половина цього розчину вже введена, починають гальванізацію зони над лобком; триває ця процедура до півгодини, проводять їх курсом, тривалість якого залежить від форми і тяжкості перебігу хвороби і становить від 1-2 до 15 впливів);
- ультрависокочастотна терапія (під впливом коливання УВЧ-поля знижується проникність
 капілярів, у результаті чого зменшується вихід з них біологічно активних речовин, що стимулюють запалення; електроди розташовують над зоною сечового міхура за поперечною методикою, процедура триває 10 хвилин, проводять їх кожен день курсом 10 сеансів);
капілярів, у результаті чого зменшується вихід з них біологічно активних речовин, що стимулюють запалення; електроди розташовують над зоною сечового міхура за поперечною методикою, процедура триває 10 хвилин, проводять їх кожен день курсом 10 сеансів); - дециметроволновая терапія області сечового міхура (сприяє активізації регіонарного кровотоку, що призводить до зменшення набряклості в зоні впливу; тривалість сеансу – до 12 хвилин, проводять їх 1 раз на день курсом 10-12 процедур);
- ультразвукова терапія (впливають на область внизу живота (над сечовим міхуром) і попереково-крижовий відділ хребта; застосовують лабільну методику, імпульсний режим; тривалість процедур, що проводяться щодня, становить 10-12 хвилин, курс лікування складається з 10 сеансів);
- інфрачервона лазеротерапія (впливають на зону над сечовим міхуром і в області попереку паравертебрально; тривалість сеансу – до 5 хвилин на кожну зону; лікування повторюють щодня, проводять його курсом до 10 процедур).
З метою розслаблення м’язів сечових шляхів, для усунення симптомів розладу сечовипускання застосовують:
- аплікації парафіну й озокериту (тепловий вплив призводить до зменшення спазму гладких м’язів сечовивідних шляхів; впливають на зону проекції сечового міхура, температура парафіну або озокериту – близько 46-50 °С, тривалість сеансу – до 25 хвилин, повторюють їх 1 раз у 2 дні курсом до 8-10 процедур);
 вібротерапію;
вібротерапію;- інфрачервоне опромінення (підвищує в місці дії температуру тканин, стимулює кровообіг, що призводить до розслаблення м’язів; впливають на нижню частину живота, тривалість процедури – 20 хвилин, повторюють їх кожен день; курс лікування складається з 10 сеансів);
- грязелікування (проводять як у місцевих водолікарнях, так і в умовах санаторіїв; грязьові тампони температурою 40-42 °С вводять у піхву або пряму кишку пацієнтки на час до 45 хвилин; проводять процедури 1 раз в 2 дні, курс лікування – до 15 впливів; паралельно можуть застосовуватися грязьові аплікації на низ живота і зону промежини).
Зменшити вираженість больового синдрому допоможуть:
- ультрафіолетове опромінення (впливають на околопозвоночные зони відповідних сегментів; доза на початку курсу лікування – 2 БД, з кожною наступною процедурою, що проводиться 1 раз в 2 дні, її збільшують на 0,5 до досягнення максимальної – 4 БД);
- діадинамотерапія (позитивний електрод розміщують на промежині, негативний – над лобком або на попереку; силу струму виставляють таку, при якій пацієнт добре відчуває вібрацію; курс лікування включає в себе до 7-10 проводяться щодня впливів).
В якості сечогінних методик можуть бути використані:
- СМТ-форез ганглерона (підвищує тонус м’язового апарата сечового міхура, розслаблює сфінктер; процедури проводять щодня по 10 хвилин, курс лікування – до 7 сеансів);
 ампліпульстерапія;
ампліпульстерапія;- сидячі ванни (якщо має місце гіпертонус детрузора, застосовують йодобромні, або хлоридно-натрієві, при його гіпо – або атонії – радонові ванни; останні доцільно поєднувати з питвом радонової води);
- питна терапія мінеральними водами (застосовують сульфатні, хлоридно-натрієво-кальцієві, маломінералізовані води; температура їх – 24-30 °С; хворому рекомендовано випивати 1-1.5 ст. води 3-4 рази на день; курс лікування – до 25 днів).
При наявності в сечі будь-якої кількості еритроцитів (клітин крові) та/або ознак загальної інтоксикації організму (високої температури тіла) фізіотерапію не проводять.
Санаторно-курортне лікування
Жінки, які страждають хронічним циститом, в стадії ремісії захворювання можуть бути спрямовані на лікування в санаторій. Показаннями до цього є нетримання сечі, підвищений тонус або гіперрефлексія детрузора. Перевагу слід віддавати грязе – і бальнеолечебным здравницям лісового, степового, морського клімату південних широт. Це Трускавець, Желєзноводськ, П’ятигорськ, Південний Берег Криму і інші санаторії. Крім вищевказаних напрямів відповідними варіантами физиолечения на курортах є лікувальна гімнастика і теренкур – вони зміцнюють м’язово-зв’язковий апарат передньої черевної стінки і промежини.
У ряді випадків проведення санаторно-курортного лікування протипоказане. Такими є:
- ознаки активного запалення;
- виразковий цистит;
- наявність еритроцитів в сечі;
- лейкоплакія;
- стриктура (звуження) уретри (сечовипускального каналу), конкременти в сечовому міхурі, склероз шийки цього органу та інші стани, що вимагають втручання хірурга.
Висновок
 Хронічний цистит – це запальне захворювання слизової оболонки сечового міхура, що характеризується або чергуванням періодів загострення і ремісії, або протікає в стадії постійного среднеинтенсивного запалення. Як правило, це вторинний процес, що розвивається на тлі інфекційних захворювань інших органів тазу. Важливо діагностувати хворобу, яка призвела до хронічного циститу, оскільки усунення її – основний напрямок лікування цієї патології. Як правило, застосовують антибактеріальні препарати, імуномодулятори, спазмолітики і рослинні лікарські засоби. У складі комплексного лікування хронічного циститу як на етапі загострення, так і в період ремісії хвороби пацієнта може бути призначена фізіотерапія. Методи останньої допомагають усунути запальний процес, зменшити інтенсивність больового синдрому, розслабити м’язи і прискорити процес виведення сечі, тим самим полегшуючи стан хворого.
Хронічний цистит – це запальне захворювання слизової оболонки сечового міхура, що характеризується або чергуванням періодів загострення і ремісії, або протікає в стадії постійного среднеинтенсивного запалення. Як правило, це вторинний процес, що розвивається на тлі інфекційних захворювань інших органів тазу. Важливо діагностувати хворобу, яка призвела до хронічного циститу, оскільки усунення її – основний напрямок лікування цієї патології. Як правило, застосовують антибактеріальні препарати, імуномодулятори, спазмолітики і рослинні лікарські засоби. У складі комплексного лікування хронічного циститу як на етапі загострення, так і в період ремісії хвороби пацієнта може бути призначена фізіотерапія. Методи останньої допомагають усунути запальний процес, зменшити інтенсивність больового синдрому, розслабити м’язи і прискорити процес виведення сечі, тим самим полегшуючи стан хворого.
Прогноз при хронічному циститі відносно сприятливий. За умови максимально точної діагностики, ліквідації чинників, що викликають загострення хвороби, при адекватному комплексному лікуванні у багатьох хворих відзначається позитивна динаміка – хвороба входить в стадію стійкої ремісії, а якість життя жінки істотно поліпшується.
Фахівці розповідають про циститі у жінок:
 під час якої прояви хвороби повністю відсутні і жінка відчуває себе задовільно;
під час якої прояви хвороби повністю відсутні і жінка відчуває себе задовільно; ретроградну цистометрію;
ретроградну цистометрію;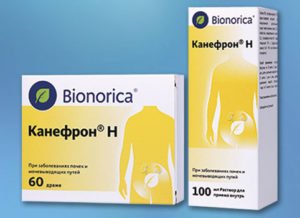 протизапальні засоби (диклофенак та інші);
протизапальні засоби (диклофенак та інші); капілярів, у результаті чого зменшується вихід з них біологічно активних речовин, що стимулюють запалення; електроди розташовують над зоною сечового міхура за поперечною методикою, процедура триває 10 хвилин, проводять їх кожен день курсом 10 сеансів);
капілярів, у результаті чого зменшується вихід з них біологічно активних речовин, що стимулюють запалення; електроди розташовують над зоною сечового міхура за поперечною методикою, процедура триває 10 хвилин, проводять їх кожен день курсом 10 сеансів); вібротерапію;
вібротерапію; ампліпульстерапія;
ампліпульстерапія;