Залози – це органи людського організму, утворені секреторними клітинами, що продукують специфічні речовини різної хімічної будови, наприклад, гормони. Всього виділяють два види залоз: ендокринні і екзокринні. Екзокринні залози виробляють слиз і секрет в порожнину органів і в більшості випадків складаються з келихоподібних клітин епітелію. Ендокринні залози входять до складу ендокринної системи, що складаються тільки з залозистої тканини і відповідають за утворення гормонів, які виконують регулюючу функцію. Існують змішані залози, що виконують зовнішньосекреторну і ендокринну функцію.
Як лікувати підшлункову залозу: симптоми та поради лікаря
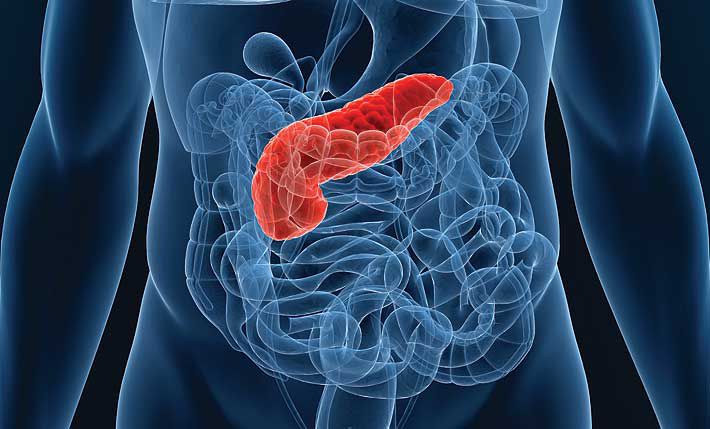
Однією з них є підшлункова залоза – найбільша залоза в організмі людини, що є частиною травної системи. Друга назва органу – панкреас (від латинського слова «p?ncreas»). Підшлункова залоза виконує найважливіші функції: секретує травні ферменти (амілазу, протеазу і ліпазу), а також гормони, наприклад, інсулін, соматостатин і глюкагон. Лікуванням захворювань підшлункової залози займається лікар-ендокринолог, у деяких випадках може знадобитися консультація профільних спеціалістів: гастроентеролога, кардіолога чи проктолога. Щоб зрозуміти, як лікувати підшлункову залозу, необхідно прислухатися до порад лікарів і знати симптоми патології.
Як зрозуміти, що болить підшлункова?
Зміст
- 1 Як зрозуміти, що болить підшлункова?
- 2 Як відрізнити хвороби панкреаса від інших патологій?
- 3 Як зняти напад в домашніх умовах: поради лікарів
- 3.1 Можна пити під час загострення?
- 4 Поради лікарів по харчуванню
- 4.1 Фрукти і овочі
- 4.2 М’ясо і риба
- 4.3 Молочна продукція і яйця
- 4.4 Кондитерські вироби
- 4.5 Хлібобулочна продукція
- 5 Лікування препаратами
- 5.1 Відео — Поради лікаря щодо лікування панкреатиту
- 5.2 Додаткова терапія
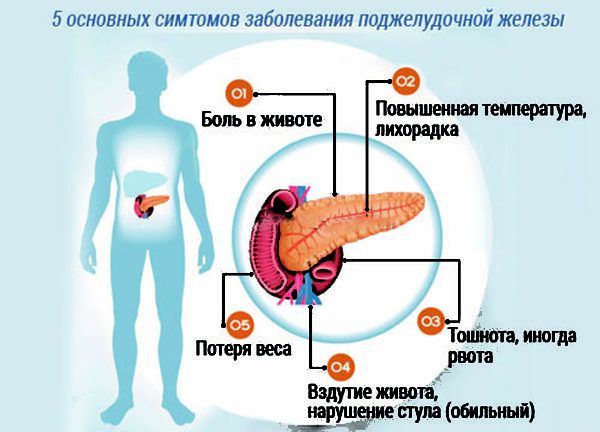
Панкреас розташований у заочеревинному просторі позаду шлунка (проекція на задню стінку очеревину в області епігастрія). При запаленні органу людина відчуває болі в лівій частині живота, що виникають під лівою реберною дугою і иррадиирующие в зону навколо пупкового кільця. Біль може виникати раптово або тривати безперервно, посилюючись протягом години після впливу провокуючого фактора. Найчастіше всі неприємні симптоми при хворобах підшлункової з’являються після прийому їжі. При хронічному запаленні болю у верхній частині живота зліва зазвичай виникають тільки після щільного обіду з підвищеним вмістом жирів і легкозасвоюваних вуглеводів.
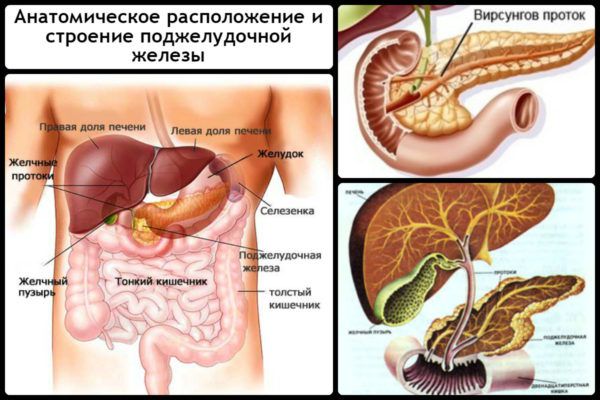
Розташування підшлункової залози
Якщо у пацієнта гостра форма патології, біль, тяжкість, різі в животі можуть з’являтися навіть при вживанні невеликої кількості їжі, тому нерідко для зменшення активності медіаторів запалення хворому призначається голодування протягом 2-3 днів з моменту виникнення перших симптомів. Характер болю при цьому гострий, ріжучий. Деякі хворі описують больовий синдром як кинжаловидную або колючий біль. У поодиноких випадках (менше 9,1 %) пацієнти скаржаться на тупий біль, що з’являється через 10-30 хвилин після їжі.
Зверніть увагу! Для хвороб підшлункової залози не характерне стрибкоподібне виникнення болю або їх прогресуюче посилення. Інтенсивність відчуттів може рівномірно зростати протягом 30-40 хвилин, але після цього синдром приймає постійний характер.
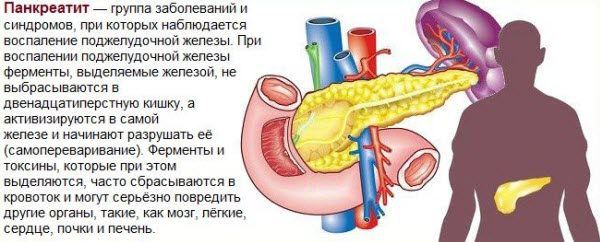
Що таке панкреатит
Як відрізнити хвороби панкреаса від інших патологій?
Нерідко самостійно визначити, який саме орган болить, неможливо. Клінічна картина панкреатиту (запалення залози) та інших патологій сходження з ознаками захворювань шлунка, печінки і кишечника, тому для постановки точного діагнозу хворий повинен пройти комплексне обстеження. В обов’язковому порядку призначаються біохімічні дослідження сечі і крові, УЗД органів очеревинної простору, ендоскопічне дослідження шлунка, стравоходу і кишечника (гастроскопія і ректороманоскопія).
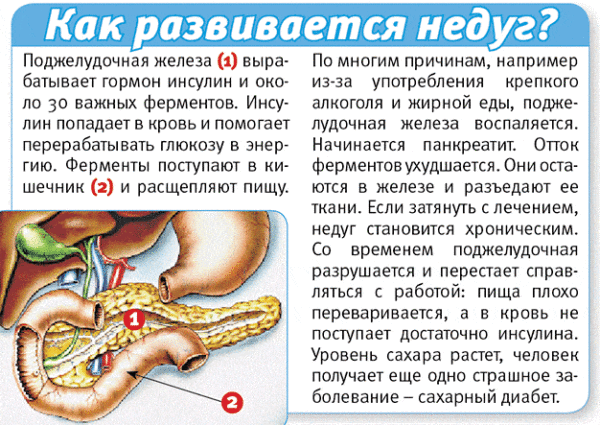
Розвиток панкреатиту
Це необхідно для виключення інших захворювань травного тракту і підтвердження попереднього діагнозу. При гострих хірургічних патологіях, діагностика проводиться безпосередньо під час оперативного втручання. В таблиці нижче подані основні ознаки хвороб підшлункової залози, а також дано їх детальна характеристика.
Симптоми панкреатиту та інших захворювань панкреаса
Клінічний признакИзображение Характеристика



При діареї стілець стає водянистим (рідше хворі скаржаться на частий кашкоподібний стілець), приймає жовте забарвлення. Дефекація безболісна, помилкові позиви до спорожнення кишечника зазвичай відсутні
Додатковими симптомами захворювань підшлункової залози є диспепсичні явища та розлади з боку органів шлунково-кишкового тракту. Це можуть бути: печія, відчуття стороннього тіла в гортані (хворому постійно хочеться ковтнути клубок у горлі), неприємний запах з рота. Із загальних симптомів можна зазначити порушення апетиту, зміни з боку шкірних покривів (підвищена сухість і блідість), слабкість, сонливість і швидку стомлюваність.
Симптоми проблем з підшлунковою
Важливо! При псевдотуморозному панкреатиті відбувається стиснення розташованих поруч органів (лівої частки печінки, дванадцятипалої кишки і шлунка), а також проходять поруч вен і артерій. У цьому випадку біль приймає оперізувальний або розлитої характер і може іррадіювати в зону проекції пошкоджених органів. При здавлюванні артерій у хворого сильно блідне шкіра, з’являються часті запаморочення, задишка. Такі симптоми на фоні болю в животі можуть бути проявом інфекційного або паразитарного запалення підшлункової залози.
Як зняти напад в домашніх умовах: поради лікарів
Більшість хворих навіть при появі виражених симптомів гострого панкреатиту залишаються вдома і не звертаються за медичною допомогою. Якщо з якихось причин людина не може відразу поїхати в лікарню, важливо знати, як правильно надати допомогу при гострому запаленні в домашніх умовах.
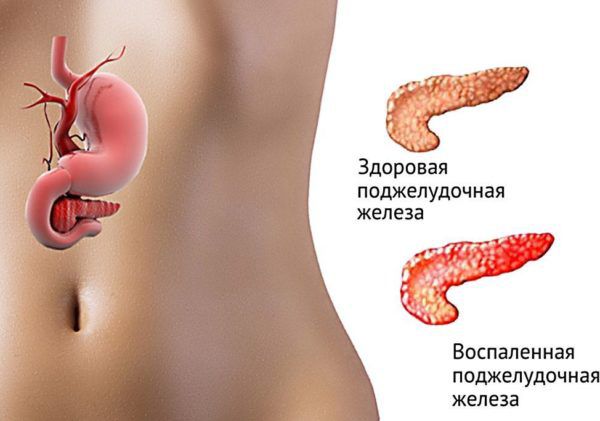
Запалена підшлункова заліза
Алгоритм дій при виникненні патологічних ознак і вираженому больовому синдромі наведено нижче.

Для зменшення болю при панкреатиті на хворе місце необхідно накласти холодний компрес
Якщо біль дуже сильна, допускається застосування лікарських засобів з групи спазмолітиків на основі дротаверину («Но-шпа», «Спазмол», «Спазмонет»). Приймати ці препарати можна до 3 разів на день. Разова доза – 40-80 мг (1-2 таблетки). Спазмолітики знімають спазм гладком’язових волокон, розслаблюють стінки органів і судин, зменшують інтенсивність болю. Без консультації фахівця приймати засоби цієї групи можна не довше двох днів.
Препарат Спазмонет
Важливо! При вираженому блювотний рефлексі «Но-шпа» може використовуватися в ін’єкційній формі для внутрішньовенного та внутрішньом’язового введення. Якщо хворий не страждає діареєю, можна використовувати спазмолітики у формі ректальних супозиторіїв, наприклад, «Папаверин» (по 1 свічці 2 рази на день в пряму кишку).

Препарат Папаверин у формі свічок
Чи можна пити під час загострення?
Деякі радять у період загострення панкреатиту відмовлятися від споживання рідин, так як вода та інші напої підвищують тиск на гладку м’яз, розташовується на внутрішній поверхні дванадцятипалої кишки (сфінктер Одді), що призводить до посилення болю. Така міра вважається виправданою лише в тому випадку, якщо у хворого відсутні ознаки зневоднення: сухість губ, блідість шкіри, посиніння ділянок шкіри під очима. Зневоднення розвивається на тлі багатократному і рясному блювоти, тому при подібною симптоматикою відмовлятися від споживання рідин ні в якому разі не можна.
Лікарі радять у період загострення вживати столову гідрокарбонатно-натрієву воду, наприклад, «Нарзан» або «Єсентуки» (№ 4 і № 17). Робити це потрібно за 1-1,5 години до прийому їжі. Лікувальна доза на один прийом становить від 100 до 300 мл Перед вживанням воду необхідно підігріти до температури 36°-38°: вживання холодних страв та напоїв при гострих запальних процесах у тканинах підшлункової залози може спровокувати посилення наявних симптомів.

Вода Єсентуки №4
Поради лікарів по харчуванню
Для зниження навантаження на запалену залозу і відновлення пошкоджених тканин хворим призначається дієта № 5 за Певзнером. Всі страви при гострій формі хвороби повинні подаватись у протертому, пюреподібному або кашкоподібному вигляді. Після купірування запалення такого харчування доведеться дотримуватися ще протягом кількох місяців, щоб не спровокувати рецидив захворювання. Температура поданих страв і напоїв повинна бути близько 36°. Нижче перераховані продукти, які можна вживати під час лікування панкреатиту та інших патологій панкреаса.

Стіл №5 по Певзнеру
Фрукти і овочі
При гострому запаленні фрукти і овочі можна їсти тільки в запеченому або відвареному вигляді. Корисні червонокачанна капуста, томати, болгарський перець, буряк. Овочі з великим вмістом крохмалю (картопля і морква) можна включати в меню не частіше 2-3 разів у тиждень. Ріпчасту цибулю необхідно пасерувати без додавання олії, тушкувати або відварювати. Після купірування гострого запалення в раціон можна додати огірки, але перед вживанням з них необхідно знімати шкірку. Вибирати краще гладкі сорти, так як в пупирчастих огірках більше насіння, дратують стінки шлунково-кишкового тракту.

Дозволені фрукти і ягоди при панкреатиті
З фруктів основними продуктами повинні стати яблука і груші. Допускається вживання бананів у вигляді суфле, невеликої кількості мандаринів і апельсинів. Дині, хурма, виноград при панкреатиті заборонені, так як вони містять багато цукру і викликають процеси бродіння.

Заборонені овочі при панкреатиті

Дозволені овочі при панкреатиті
М’ясо і риба
М’ясо можна вживати в дрібно нарізаному вигляді, у вигляді запіканок, м’ясного суфле або пюре. Для готування слід використовувати нежирні сорти: яловичу вирізку, кролятину, філе курки і індички. 1 раз в 10 днів можна включати в меню свинину і баранину, але зловживати цими видами м’яса не слід, так як кількість жиру в них майже в 2 рази більше, ніж в телятини і яловичини. Перед приготуванням м’ясо необхідно вимочити в холодній воді і видалити з нього жир, плівки і шкуру.
Рибу і морепродукти виключати з раціону також не слід, але перевагу слід надавати нежирним сортам, до яких відносяться:
- тріска;
- хек;
- тунець;
- минтай;
- палтус;
- навага.

Риба при панкреатиті
Форель, скумбрія, сьомга та інші види з більшим вмістом жирних кислот можна вживати не частіше 1 разу в 1-2 тижні.
Важливо! У період загострення м’ясні і рибні бульйони повинні бути виключені з раціону хворого на 10 днів.
Молочна продукція і яйця
Хворому дозволяється вживати нежирні молочні продукти: пастеризоване молоко з жирністю від 1,5 до 2,5 %, кисле молоко, кефір, сир. Сметана дозволяється тільки в якості заправки в перші страви (не більше 1 чайної ложки в день). Незбиране молоко, вершкове масло, ряжанка та інші жирні продукти з молока з меню виключаються.

Дієта при хронічному і гострому панкреатиті
Яйця можна вживати будь-які, але кількість жовтка не повинно перевищувати 1 штуку в день. Якщо для приготування порції омлету потрібно 2 яйця і більше, необхідно використовувати тільки білок.
Кондитерські вироби
У невеликих кількостях допускається споживання мармеладу, пастили, зефіру, суфле, виготовлених з натурального агар-агару та пектину. Відмінно, якщо до складу будуть додані екстракти морських водоростей – вони позитивно впливають на ферментативну активність підшлункової залози і допомагають налагодити синтез найважливіших гормонів. Як десерт до чаю можна використовувати затяжне печиво, галети, житні сухарі.
Хлібобулочна продукція
Свіжий хліб при будь-якій формі панкреатиту заборонений. Хворому дозволяється хліб з пшеничного борошна, сухий бісквіт, випічка без додавання дріжджів, чорний хліб. Вироби з висівками, а також приготовані з додаванням обдирного борошна, можуть спровокувати бродіння в кишечнику, здуття, важкість, тому їх в раціон краще не вводити.

Дієта при загостренні хронічного панкреатиту
Лікування препаратами
Медикаментозна корекція показана після купірування гострого запального процесу і може включати в себе різні групи препаратів, головними з яких є травні ферменти. Це основа замісної терапії, оскільки недостатнє вироблення ферментів – одне з головних проявів захворювань панкреаса. Препарати даної групи мають низькою системною абсорбцією і діють тільки в просвіті кишечника. Травні ферменти, що використовуються для лікування хронічного панкреатиту, а також схема їх використання, наведено в таблиці.
Назва препарату, форма выпускаИзображение Як приймати?Середня вартість




Важливо! Застосовувати засоби з групи травних ферментів не можна в період гострого перебігу захворювання.
Відео — Поради лікаря щодо лікування панкреатиту
Додаткова терапія
Для симптоматичного лікування до складу лікувальної схеми можуть включатися наступні групи ліків:
- протиблювотні засоби («Мотиліум», «Церукал»);
- препарати, що знижують секрецію шлункового та панкреатичного соку («Омепразол», «Омез»);
- вітрогінні ліки на основі симетикона при здутті і метеоризмі («Еспумізан»);
- проносні засоби при запорах («Лактулоза», «Дюфалак»);
- препарати для нормалізації стільця при діареї («Диара», «Лоперамід»).
Для відновлення роботи кишечника і профілактики дисбактеріозу можуть використовуватися еубіотики, наприклад, «Хілак Форте».
Захворювання підшлункової залози – патології, потребують своєчасної діагностики та лікування. В домашніх умовах поставити точний діагноз і визначити причину епігастральній болю неможливо, тому самолікування при симптомах панкреатиту неприпустимо.