Захворювань, які в народі називають просто – «загострення підшлункової залози», насправді може бути кілька. Найчастіше мова про панкреатиті в гострій формі, хоча не виключені й інші хвороби, що можуть вразити орган. Дисфункція підшлункової залози, викликана будь-яким недугою, здатна істотно погіршити якість життя людини. Підшлункова виконує дуже важливу діяльність – виробляє інсулін і продукує травні ферменти. Відповідно, при захворюванні залози людина буде відчувати неприятнейшие симптоми, а серйозні патології призводять до термінальної стадії хвороби, тобто станом між життям і смертю.
У сьогоднішньому тексті буде розглянуто, які перші симптоми при загостренні проблем в підшлунковій залозі, як діагностувати хворобу на ранніх термінах та які профілактичні заходи потрібно вжити, щоб мінімізувати ризик зіткнення з захворюваннями цього важливого органу.
Загострення підшлункової залози: симптоми
Підшлункова – унікальний орган
Зміст
- 1 Підшлункова – унікальний орган
- 2 Гострий панкреатит
- 3 Типові симптоми загострення підшлункової
- 3.1 Запалення підшлункової: пронос і блювота
- 3.2 Шкірні зміни
- 3.3 Інші симптоми
- 4 Симптоми інших патологій підшлункової
- 5 Діагностика захворювань підшлункової
- 6 Лікування підшлункової
- 6.1 Відео — Панкреатит: лікування + дієта
- 7 Підведення підсумків
Будь-яке захворювання підшлункової залози небезпечно тим, що на час її дисфункції жоден інший орган не здатний взяти на себе виконувану залозою роботу.

Відповідно, загибель тканини підшлункової – непоправна для організму втрата, серйозно впливає на самопочуття пацієнта
Прямі обов’язки підшлункової можна розділити на два великих блоки. До першого відноситься вироблення інсуліну, що необхідно для контролю рівня цукру в крові. Чим менше клітин підшлункової залози беруть участь у виробленні, тим вище для людини ризик захворіти на діабет. У хворих з хронічною формою панкреатиту діабет нерідко є його супутником.
Друга частина функцій органу – вироблення ферментів для травлення. У нормі підшлункова розщеплює жири, вуглеводи і білки, які людина отримує ззовні, з їжею, коли вони надходять в 12-палу кишку. Якщо ж протока закупорюється з якихось причин, ферменти не здатні «вийти» в кишку і залишаються всередині залози, переварюючи вже не їжу, а клітини самого органу. Виходить, що підшлункова починає працювати в режимі саморуйнування.
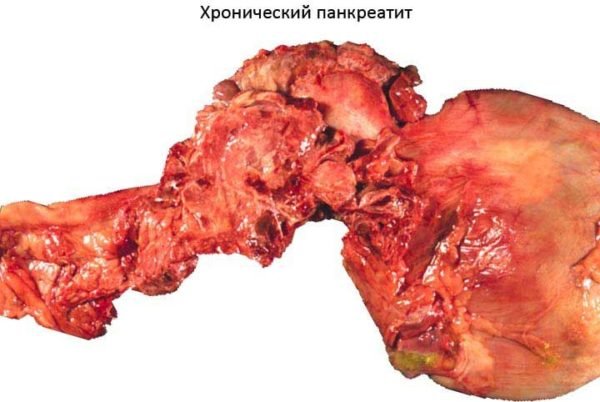
Стан підшлункової залози при хронічному панкреатиті
На тлі саморуйнівної роботи заліза руйнується, жива тканина перетворюється на сполучну, розвивається запалення. Саме такий стан люди називають «загостренням підшлункової», за фактом ж діагностується гостра або хронічна форма панкреатиту. У гострій фазі стрибок руйнування відбувається швидко – протягом короткого часу відмирає ділянку тканини. У хронічному перебігу хвороби підшлункова руйнується дуже повільно, але довго, а поразка може поширитися на площу всього органу.
Гострий панкреатит
Найчастіше перший епізод загострення панкреатиту фіксується у дорослих людей, сорока-п’ятдесяти років. Виникає проблема на тлі зловживання спиртними напоями, жирної і гострої їжею, так і порушення харчового режиму в цілому. Медичні працівники виділяють чотири основних різновиди гострого панкреатиту:
Основною проблемою діагностики гострого панкреатиту вважається мультиспектральность симптомів. Це означає, що у різних людей одне і те ж захворювання може проявлятися абсолютно різними ознаками. Однак класичне протягом недуги все ж має характерні симптоми, які допомагають лікарям виявити недугу.
Типові симптоми загострення підшлункової
Панкреатит у гострій формі неможливо не помітити. Людина відчуває оперізуючий біль, центр якої знаходиться в епігастрії (між ребрами і пупком). На початку запалення може прийти багаторазова блювота, після якої не відчувається полегшення, виникає прискорене серцебиття. Якщо людина здатна ігнорувати ці ознаки, через два-три дні у нього піднімається температура.
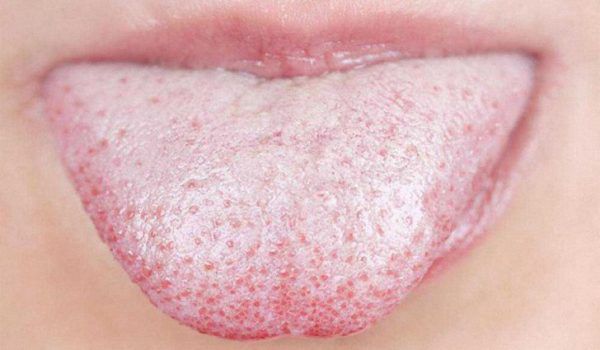
Для хворих панкреатитом характерний білуватий наліт на язиці, гіркий присмак у роті, неприємний запах з рота
При гострому панкреатиті больові відчуття присутні постійно, не корелюються з прийомами їжі або рідини. Однак реакція на трапезу все ж має місце після їди людина відчуває нудоту чи переживає одноразову блювоту, нерідко з елементами не перевареної їжі. При прийомі болезаспокійливих засобів біль вщухає, а по закінченні впливу знеболюючого наростає поступово.
Крім загальних ознак, кожна з різновидів гострого панкреатиту має свої особливі симптоми. Розглянемо характерні прояв у вигляді таблиці.
Таблиця 1. Ознаки різновидів гострого запалення підшлункової
Форма панкреатитаСимптомы і відчуття пацієнтів
Запалення підшлункової: пронос і блювота
Ключовий симптом панкреатиту – функціональні розлади ШЛУНКОВО-кишкового тракту. Пацієнт відчуває нудоту, яка в 80% закінчується блювотою з викидом полупереваренной їжі, одночасно відбувається дисфункція кишечника, або, простіше кажучи, пронос. Рідкий кал також містить полупереваренные волокна їжі. Далі картина може змінюватися – пронос змінюється запорами, хворий страждає від метеоризму, здуття, надмірного газоутворення. Все це – наслідки нестачі травних ферментів.
Блювота і рідкий стілець неминуче призводять до зневоднення. Дегідратація організму також входить в число симптомів гострого панкреатиту. Спершу людина відчуває млявість, відчуття спраги, сухість слизових, дихання стає прискореним. Якщо не вжити заходів до відновлення водного балансу, симптоми прогресують: шкіра втрачає тургор, підвищується пульс, сеча темніє, а її обсяг значно зменшується. На третій стадії зневоднення тиск хворого падає, порушується серцевий ритм, реакції знижені, свідомість затуманюється.
В такому стані потрібна негайна лікарська допомога, в іншому випадку ймовірно припинення серцевої та мозкової діяльності.
Шкірні зміни
При запальному процесі підшлункова набрякає, збільшується в розмірах і починає притискати сусідні органи. Крім дискомфорту цей процес перешкоджає нормальному відтоку жовчі, в результаті шкірні покриви реагують зміною кольору.
Загальний колір шкіри стає блідим, можливий зеленуватий або жовтяничний відтінок. Носогубний трикутник може придбати синюшний колір, синюваті плями з’являються на руках і ногах, в області пупка.
Інші симптоми
Медики відзначають ряд інших характерних симптомів, що дозволяють діагностувати гострий панкреатит у пацієнта ще на етапі огляду і пальпації. Так, лікарі «Швидкої допомоги» орієнтуються на такі сигнали організму:
Симптоми інших патологій підшлункової
Гострий панкреатит – найбільш розповсюджене, але не єдине захворювання підшлункової залози. Більшість недуг виражаються хворобливістю, але це не єдина ознака, що дозволяє діагностувати конкретну проблему.
Таблиця 2. Симптоми інших видів хвороб
ЗаболеваниеБолевые ощущенияНарушение функцій ЖКТОсобенности
Діагностика захворювань підшлункової
Поставити точний діагноз при больових відчуттях в підшлунковій може тільки лікар, спираючись на результати лабораторних і технічних досліджень. Розшифровка аналізу крові має ключову цінність – найбільш показовий рівень лейкоцитів і показники амілази (речовина, яка бере участь у синтезі вуглеводів). По-іншому це речовина так і називають – «панкреатична амілаза». Норма її змісту – 65 одиниць, при перевищенні норми вдвічі ставиться діагноз «Гострий панкреатит». Критична для людини цифра – 1000 одиниць, у цьому випадку стан вважається передсмертним і людини негайно поміщають в реанімацію, на хірургічний стіл.

Панкреатична амілаза
Також пацієнт здає біохімічний аналіз крові для отримання більш широкого списку показників. Аналіз крові – дуже точне дослідження, але трапляється, що показники залишаються в нормі або перевищують її несуттєво. Так буває при стрімкому розвитку хвороби або з-за індивідуальних особливостей людини. У цьому випадку підключаються інші методи.
До них відносять УЗД або рентгенографію черевної порожнини, гастро – або ендоскопію, комп’ютерну томографію. Також робиться аналіз сечі, копрограма, можуть застосовуватися експрес-тести.
Стан крові пацієнта – головний маркер хвороби або її відсутності
Лікування підшлункової
Пацієнту, який прибув з діагнозом «Гострий панкреатит», насамперед призначають знеболювальні ін’єкції, крапельниці для відновлення електролітного балансу (глюкоза, Рінгера). Також хворому виписують препарати-інгібітори, які блокують вироблення ферментів і зупиняють самознищення підшлункової залози.
Величезне значення має режим харчування. У період загострення прописують пацієнтові повний голод, після виписки людина повинна сформувати особливий режим харчування, грунтуючись на дієтичному столі №5 П. Суть лікувального меню в тому, щоб виключити шкідливі і важкі для ШКТ продукти, зробивши наголос на нежирне молоде м’ясо, каші, овочі, молочну продукцію.

Основу раціону повинні складати парові або варені страви, людина повинна їсти дробно і потроху
Ідеальним буде режим харчування в п’ять-шість разів на день, за один прийом їжі слід вживати продуктів не більше, ніж в обсязі стисненого кулака. Повністю виключається газована вода, спиртне, заборонено куріння. Для підтримки підшлункової залози хворі приймають ферментовмісні препарати: «Креон», «Мезим», пропивають курс пробіотиків, вітамінів для підтримання мікрофлори та імунітету.

«Креон»
Варто розуміти, що самолікування у випадку з загостренням підшлункової може бути не просто неефективним, а згубним. Схему терапії повинен становити лікар, до нього ж пацієнт повинен регулярно приходити на прийоми, розповідати про всі зміни.
Відео — Панкреатит: лікування + дієта
Підведення підсумків
Панкреатит, як і будь-яке захворювання підшлункової залози – небезпечна недуга, здатний позбавити людину радості повноцінного життя. Ми згадували, що підшлункова залоза – орган унікальний і незамінний, тому берегти її треба особливо.
Профілактику захворювань цього органу можна починати в будь-якому віці, якісно змінивши свої звички, в першу чергу, харчові. Лікарями доведено, що при інших рівних, у некурящих людей, що займаються спортом і дотримуються розумну дієту, панкреатит виникає на десять-п’ятнадцять років пізніше.