Зміст статті:
Часто у дівчат при вагітності тягне низ живота і хочеться в туалет по-маленькому. Причини дискомфорту на ранніх і пізніх термінах відрізняються. Це може бути банальна гормональна перебудова організму, період активного росту плода або інфекція. Щоб запобігти розвитку патології, рекомендується при перших хворобливих симптомах звертатися до лікаря. Фахівець проведе огляд, направить на діагностику і, виходячи з результатів, оцінить стану здоров’я матері та ризики переривання вагітності.
Причини болю та характерні ознаки
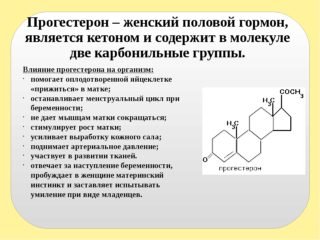 На ранніх термінах вагітності живіт болить після сечовипускання через підвищення вироблення прогестерону. Гормон впливає на м’язовий тонус матки, сечового міхура і кишечника. Посилюються скорочувальні руху органів і в цій області з’являються неприємні відчуття.
На ранніх термінах вагітності живіт болить після сечовипускання через підвищення вироблення прогестерону. Гормон впливає на м’язовий тонус матки, сечового міхура і кишечника. Посилюються скорочувальні руху органів і в цій області з’являються неприємні відчуття.
У деяких випадках здуття живота, проблеми з травленням, запори і часті позиви до сечовипускання ночами є ознакою настання вагітності. Якщо ж походи в туалет супроводжуються сверблячкою в паху, ріжучими болями в піхву, то органи сечовипускання уражені інфекцією.
Починаючи з 20 тижня, клінічна картина вагітності змінюється. Болі в животі виникають унаслідок:
- збільшення розміру плоду;
- застою крові в області малого тазу;
- запалення нирок;
- розвитку патогенної мікрофлори в сечовому міхурі.
Запальні захворювання завжди супроводжуються характерними ознаками. При сечовипусканні з’являється печіння, свербіж і тягне біль внизу живота. Також підвищується температура тіла і сечі, при ураженні нирок з рідиною виділяються різні домішки — гній, кров, слиз. Гостра простреливающая біль може віддавати в поперек, нижні кінцівки.
Надлишок або дефіцит прогестерону може спровокувати викидень. Для контролю рівня гормону слід регулярно здавати на аналіз сечу і кров.
Діагностика
 Діагностика сечостатевих захворювань при вагітності починається з огляду і збору анамнезу. Якщо ускладнення відсутні, лікар призначає стандартну схему досліджень:
Діагностика сечостатевих захворювань при вагітності починається з огляду і збору анамнезу. Якщо ускладнення відсутні, лікар призначає стандартну схему досліджень:
- Загальний аналіз сечі. Запалення характеризується підвищеним вмістом лейкоцитів, бактерій, клітин епітелію, рідше — еритроцитів. Кількість білка помірне. При необхідності роблять додатковий аналіз за Нечипоренком або пробу Зимницьким.
- Загальний аналіз крові. Служить непрямим показником запального процесу. Відзначається невелике збільшення кількості лейкоцитів і ШОЕ.
- Бакпосів. Метод дозволяє ідентифікувати збудник інфекції та визначити його чутливість до антибіотиків.
- УЗД сечового міхура. При прогресуючих запальних процесах ультразвуковий скринінг показує потовщення стінок сечового міхура.
- Цистоскопія. Проводиться тільки у разі хронічних захворювань. З допомогою ендоскопа можна виявити пошкоджені ділянки слизової, нерівності на її поверхні, зони набряку та гіперемії.
Для отримання додаткової інформації призначають дослідження мікрофлори піхви на дисбактеріоз, ПЛР-аналіз, УЗД нирок і органів малого тазу, перевіряють рівень глюкози в крові. З 26 тижня дозволяється проводити МР-томографію черевної порожнини, щоб поставити точний діагноз.
Окрім лікаря, рекомендується проконсультуватися з вузькопрофільними спеціалістами — урологом, нефрологом, венерологом, дерматологом, інфекціоністом.
Методи терапії
 Після того, як був встановлений діагноз, розробляють схему лікування. Золотий стандарт боротьби з запальними захворюваннями — медикаментозний курс терапії. Його тривалість становить 3-7 днів, залежно від ступеня поширення інфекції та індивідуальних особливостей організму. В якості допоміжних засобів використовуються протибактеріальні препарати, які також застосовують курсом. Це можуть бути таблетки, розчини або вагінальні свічки.
Після того, як був встановлений діагноз, розробляють схему лікування. Золотий стандарт боротьби з запальними захворюваннями — медикаментозний курс терапії. Його тривалість становить 3-7 днів, залежно від ступеня поширення інфекції та індивідуальних особливостей організму. В якості допоміжних засобів використовуються протибактеріальні препарати, які також застосовують курсом. Це можуть бути таблетки, розчини або вагінальні свічки.
До 20 тижня лікування проводиться в умовах стаціонару, під наглядом лікаря.
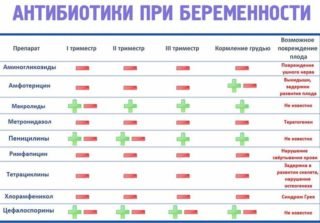
У список антибіотиків, дозволених вагітним, входять:
- Напівсинтетичні пеніциліни. Препарати широкого спектру дії. Надають бактерицидний ефект, знищуючи більшість мікробів, включаючи кишкову паличку. Стійкі до кислого середовища.
- Цефалоспорини. Допомагають відновити природну мікрофлору, підвищують лікарську ефективність інших медикаментів.
- Нітрофурани. Призначені для боротьби з численними мікробними агентами. Сприяють виробленню ДНК, РНК, білків.
- Похідні фосфоновой кислоти. Пригнічують формування бактеріальної клітинної мембрани і гальмують розмноження шкідливих мікроорганізмів.
У комплексі з традиційною терапією можна використовувати народні засоби. Позитивний вплив на сечостатеву систему при циститі, пієлонефриті, генітальних інфекціях роблять відвари сечогінних трав. Найбільш безпечні при вагітності брусничні листя, мучниця, листя і бруньки берези, калина, липа.
Майбутнім мамам слід бути обережними з сечогінними засобами на основі петрушки, пижма, ялівцю, суниці, материнки. Вони сприяють підвищенню маткового тонусу.
Профілактика
 Жінкам, схильним до сечостатевих інфекцій, вживати профілактичні заходи слід ще на етапі планування вагітності. Збудники низки захворювань довгий час можуть розмножуватися в організмі, не даючи про себе знати. Необхідно пройти повне медичне обстеження і вилікувати наявні захворювання до зачаття. Потім протягом вагітності рекомендується проконсультуватися з акушером-гінекологом і підібрати безпечні профілактичні препарати.
Жінкам, схильним до сечостатевих інфекцій, вживати профілактичні заходи слід ще на етапі планування вагітності. Збудники низки захворювань довгий час можуть розмножуватися в організмі, не даючи про себе знати. Необхідно пройти повне медичне обстеження і вилікувати наявні захворювання до зачаття. Потім протягом вагітності рекомендується проконсультуватися з акушером-гінекологом і підібрати безпечні профілактичні препарати.
Корисні поради для зниження ризику патологій:
- У першому триместрі мінімізуйте прийом лікарських препаратів.
- При відсутності набряків, пийте більше мінеральної або очищеної води.
- Сухофрукти, ягоди та ягідні соки закисляють сечу і запобігають розвиток в ній шкідливих бактерій.
- Своєчасно купуйте білизну, одяг за розміром, щоб тісні речі не порушували кровообіг в області малого тазу.
- На пізніх термінах раціон слід ввести більше молочних продуктів і овочів, щоб уникнути запорів. Особливо ефективні чорнослив, буряк, кефір.
- Не можна допускати застою сечі. Для повного звільнення сечового міхура під час сечовипускання злегка нахиліть корпус вперед.
- Щоб уникнути дискомфорту в повсякденному житті використовуйте урологічні прокладки. Головне, міняйте їх кожні 3-4 години.
Не варто забувати і про стандартні правила здорового способу життя, не пов’язаних з виношуванням дитини. Майбутній мамі слід висипатися, гуляти на свіжому повітрі, не переохолоджуватися і дотримувати гігієну інтимної зони.
При своєчасної й адекватної схеми лікування прогноз для вагітної сприятливий. Майже всі жінки народжують природним шляхом. Головне дотримуватися всіх вимог асептики під час вигнання плоду і після катетеризації. Кесарів розтин застосовується вкрай рідко, при наявності гострих патологій. На розвиток дитини запальний процес не впливає.