Зміст
- 1 Функції печінки
- 2 Причини болю
- 2.1 Холестатичний синдром
- 2.2 Токсикоз
- 2.3 Гестоз
- 2.4 Жировий гепатоз
- 3 Симптоми порушення роботи печінки у вагітних
- 4 Захворювання печінки, викликані вагітністю
- 5 Лікування
- 6 Профілактика
Для періоду вагітності характерні перевантаження, які виникають внутрішніми органами, зокрема печінкою. Виникнення неприємних, хворобливих відчуттів в області розташування важливого органу вимагає звернення до лікаря.
Проведені діагностичні та лікувальні процедури допомагають усунути причини печінкових болів і мінімізувати ризик розвитку ускладнень.

Функції печінки
Печінка, щодоби пропускає через себе тисячі літрів крові, забезпечує:
- Вироблення жовчі, необхідної для розщеплення, поліпшення перетравлювання жирів.
- Активізацію кишкової перистальтики, вироблення панкреатичного соку, завдяки чому запобігається розвиток запорів.
- Нейтралізацію (деактивацію) шкідливих речовин (отрут, токсинів, алергенів, продуктів життєдіяльності).
- Захист внутрішніх органів від зовнішніх впливів.
- Нормалізацію гормональних показників, концентрації вітамінних компонентів.
- Регуляцію обмінних процесів, холестеринових показників, задоволення потреб клітин в полисахаридах, ферментних речовин.
- Оптимізацію складу, показників згортання крові.
- Підтримання загального тонусу організму, бессбойной роботи імунітету.

Причини болю
Один з ключових факторів, що обумовлюють появу болів, – тиск, який чиниться зростаючим плодом на печінку, інші внутрішні органи.
Больовий синдром виникає на тлі гормонального дисбалансу, прогресуючого гепатиту, холециститу, холангіту, жовчнокам’яної хвороби, панкреатиту, цирозу, гепатозу, дискінезії жовчний проток, кістозних, пухлинних новоутворень, порушення функціонування імунної системи.
До переліку несприятливих факторів відносять шкідливі звички, надлишкова вага тіла, систематичне вживання продуктів, компоненти яких ушкоджують клітини печінки, травматичні ушкодження, наявність прогресуючих інфекційних недуг, розвинулися до зачаття дитини. Зупинимося на найпоширеніших патологічних явищах більш докладно.
Холестатичний синдром
Розвивається переважно на пізніх місяцях вагітності, обумовлюючийсь порушенням вироблення жовчі, її недостатнім надходженням в шлунково-кишковий тракт, несприятливою спадковістю, анамнезом, важко протікає багатоплідною вагітністю.
Жовчний застій проявляється освітленням калу, потемніння сечі, свербінням, пожовтінням шкірних покривів, травними розладами, появою гіркого присмаку у роті, болями в правому підребер’ї, віддають в шийно-плечовий область.

Високий ризик розвитку печінкової коліки, проникнення жовчних кислот через плацентарну оболонку, що призводить до порушення процесу розвитку, кисневого голодування плоду, необхідності штучно стимулювати пологову діяльність на 7-9-му місяці.
Під час пологів медперсоналу необхідно запобігти розвитку кровотеч, які призводять до вітамінної недостатності (дефіциту вітаміну K).
Токсикоз
Токсикоз являє собою різновид інтоксикаційного синдрому, у більшості випадків виявляється з першого по третій місяць вагітності і приводить до погіршення самопочуття, дестабілізації життєдіяльності внутрішніх органів.
Токсикоз проявляється частою блювотою (до декількох десятків нападів на день), погіршення переносимості різних запахів, запамороченням, тахікардією, гіпертермією, схудненням, появою ацетону в сечі. При збільшенні симптоматики виникає необхідність у госпіталізації.

Гестоз
Патологія, при якій підвищується ризик перинатальної смертності, протікає без вираженої симптоматики або проявляється гіпертонією, головним болем, набряком, судомами, появою білка в сечі, порушенням роботи зорової системи, нирковою дистрофією.
Через підвищену небезпеку тяжких наслідків терапія гестозу, спрямована на нормалізацію показників артеріального тиску, усунення порушень кровообігу, проводиться в стаціонарі.

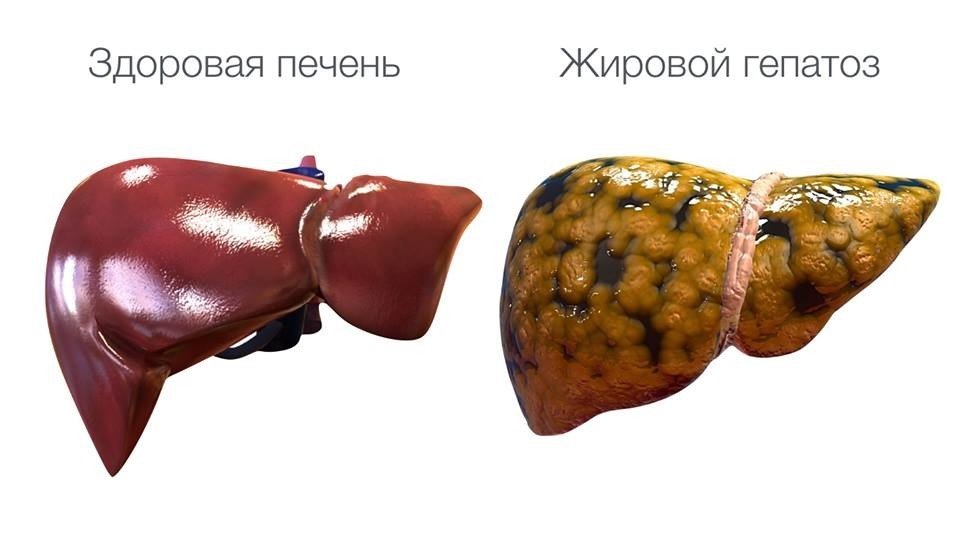
Жировий гепатоз
Захворювання прогресує на тлі ожиріння, зловживання продуктами з високою концентрацією вуглеводів, ліпідів, ендокринних, метаболічних порушень, вживання медпрепаратів, алкоголю. Пацієнтки скаржаться на погіршення пам’яті, концентрації уваги, апетиту, синдром хронічної втоми, болючість в зоні розташування печінки.
Для діагностування використовують лабораторні та інструментальні методи. Терапія передбачає прийом засобів, що заповнюють дефіцит вітамінів B-групи, які відновлюють нормальну тканинну структуру органу, що поліпшують метаболізм. Необхідно підвищити споживання білків, обмеживши прості вуглеводи і рослинні жири, відмовившись від жирної їжі тваринного походження.
Симптоми порушення роботи печінки у вагітних
Патологічні процеси, що вражають печінку, крім дискомфорту, болю в правому боці супроводжуються:
- Порушенням пігментації епідермісу (пожовтінням, появою плям), сверблячкою.
- Освітою «судинних зірочок» (ознака капілярного руйнування), синців, висипу.
- Збільшенням тривалості періоду загоєння гематом, саден.
- Почастішанням кровотеч.
- Підвищеної набряком.
- Судомами.
- Підвищенням температури тіла.
- Проносом, блювотою, нудотою, гіркотою в ротовій порожнині.
- Потемніння сечі, знебарвлення калових мас.
- Асцитом (діагностування асциту може збільшенням матки).
- Погіршенням апетиту.
- Загальним нездужанням.

Захворювання печінки, викликані вагітністю
Токсикоз, нерідко супроводжує вагітність, характеризується активним виведенням рідини з організму з блювотними масами. Зневоднення спричиняє дестабілізацію водно-лужного обміну, виснаження, збої у функціонуванні печінки.
Якщо симптоматика обмежується незначними змінами складу крові (підвищення трансамінази, білірубіну, зниженням показників білкових) без погіршення самопочуття, лікарі обмежуються спостереженням за пацієнткою.
Третій триместр супроводжується підвищеним ризиком розвитку гострого жирового гепатозу, обумовленого метаболічними порушеннями.
До факторів ризику внутрішньопечінкового холестазу, що супроводжується загрозою викидня, відносять підвищену чутливість гепатоцитів до змін складу крові.
Судинні спазми, гіпертензія, некрози, ішемія, судомні явища, мікроангіопатія виникають на тлі прогресуючого гестозу, який на початкових стадіях протікає приховано. Якщо вчасно не провести терапію, створюються передумови для розвитку ниркової, печінкової недостатності, НЕLLP-синдрому, ДВЗ-синдрому, легеневого набряку, печінкових гематом, розриву органу.
При ідентифікації перерахованих симптомів на пізніх термінах показано невідкладне розродження.
Лікування
Проведення терапії передує діагностика, що включає огляд, пальпацію, ультразвукові обстеження, дослідження крові, інших біологічних рідин.
Щоб уникнути нанесення шкоди здоров’ю мами і дитини лікувальні процедури починаються з дієтотерапії. При відсутності позитивних результатів дієтологічної коригування раціону призначається курс прийому медпрепаратів, які мають мінімальні протипоказання і характеризуються низьким ризиком побічних явищ.
До категорії ліків м’якого дії відносять гепатопротекторні засоби на рослинній основі. Терапія доповнюється використанням спазмолітичних, жовчогінних комплексів.
Для попередження ускладнень лікувальні заходи доцільно проводити в умовах медичного стаціонару, де створені необхідні умови для постійного спостереження за станом здоров’я вагітних.
Вкрай небезпечно (можливі катастрофічні наслідки) здійснювати спроби самостійного поліпшення самопочуття за рахунок прийому сильнодіючих препаратів, народних та інших засобів, здатних завдати шкоди багатьом системам організму.
Організація лікувально-профілактичних заходів – прерогатива лікаря.
Профілактика
Зниження ризику розвитку захворювань, характерних для періоду вагітності і супроводжуються біллю в області печінки, досягається за рахунок:
- Відмови від прийому медикаментів, які не призначалися лікарем, шкідливих звичок (в тому числі пасивного тютюнокуріння).
- Споживання достатньої кількості очищеної води.
- Оптимізації (оздоровлення) раціону харчування. Рекомендується регулярно вживати фруктово-овочеві страви, крупи, насичені клітковиною, цільнозерновий хліб, м’ясо і рибу нежирних сортів. Слід відмовитися від спиртних напоїв, смаженої, копченої, жирної, консервованої їжі, кондитерських виробів, консервантів.
- Збільшення кількості часу, проведеного на свіжому повітрі.
- Підвищення рухової активності (прогулянки, легкі фізкультурні заняття надають благотворний вплив на життєдіяльність внутрішніх органів).
- Недопущення психоемоційних перевантажень.
- Дотримання правил гігієни.
Найважливіший компонент профілактики – проходження періодичних оглядів, обстежень згідно розробленого лікарем графіка. При своєчасному виявленні хворобливих процесів (на ранніх, безсимптомних стадіях) їх вдається купірувати з мінімальними ризиками ускладнень.