Зміст статті:
Гострий перитоніт — різновид запалення черевної порожнини. Стан характеризується раптовою інтоксикацією, функціональними розладами організму. У клінічній картині переважають сильні болі в животі, напруження передньої черевної стінки, нудота і блювота. Лікування захворювання докладно описано в міжнародній класифікації хвороб. Код за МКХ-10 гострого перитоніту — K65.0. Як правило, терапія включає екстрене хірургічне втручання і курс антибіотиків. Додатково застосовуються препарати для зняття місцевих симптомів. Успіх одужання залежить від своєчасності надання медичної допомоги.
Етіологія і патогенез патології
 Гострий перитоніт не є самостійним захворюванням. Його джерелом завжди виступає запальний процес неспецифічного походження. Найпоширеніші серед них:
Гострий перитоніт не є самостійним захворюванням. Його джерелом завжди виступає запальний процес неспецифічного походження. Найпоширеніші серед них:
- апендицит — 65%;
- проривна виразка шлунка і 12-палої кишки — 15%;
- запалення малого тазу — 12%;
- гнійний панкреатит — 10%;
- гнійний холецистит — 10%.
Всього у 5% випадків ускладнення у вигляді перитоніту виникає на тлі некрозу тканин очеревини, кишкової непрохідності, защемлення грижі, тромбозу мезентеріальних судин. Ще рідше патології передують механічні пошкодження, оперативні втручання, вроджені аномалії.
Стадії патогенезу гострого перитоніту:
Класифікація гострого перитоніту
 Чіткого поділу гострого перитоніту на категорії не існує. Для діагностики захворювання використовують кілька критеріїв:
Чіткого поділу гострого перитоніту на категорії не існує. Для діагностики захворювання використовують кілька критеріїв:
- етіологія;
- поширеність;
- склад патологічної рідини;
- характеристики збудника;
- характер ускладнень.
По етіології перитоніт класифікують на первинний, вторинний і третинний. Найбільш поширений вторинний — виникає в 95% клінічних випадків на тлі запалення або прориву внутрішніх органів, післяопераційних ускладнень, травм і поранень.
В залежності від ступеня поширеності хвороба може носити відмежований, неотграниченный або розлитий характер. В останньому випадку інфільтрат поширюється більш ніж на 2 анатомічні області.
Склад патологічного випоту також впливає на перебіг перитоніту і способи його лікування. Основні типи інфільтратів:
- серозний;
- фібринозний;
- гнійний;
- геморагічний;
- каловий;
- хімічний.
Іноді в складі випоту присутні відразу кілька типів речовин. Такий перитоніт називається змішаним.
Клінічна картина
 Ознаки запального захворювання мають чітку градацію. На реактивній фазі до симптомів гострого перитоніту відносяться:
Ознаки запального захворювання мають чітку градацію. На реактивній фазі до симптомів гострого перитоніту відносяться:
- сильний біль у животі;
- нудота;
- порушення стільця;
- напруження м’язів передньої стінки очеревини;
- лихоманка;
- сухість у роті;
- прискорене серцебиття.
З настанням токсичної фази стан погіршується. Пацієнт страждає від почуття занепокоєння і нападів паніки, наростаючою органної дисфункції, задишки. Спостерігається помітне випинання живота. М’язове напруга спадає, але больовий синдром зберігається. Блювотні маси мають густу консистенцію і темно-коричневий, близький до чорного колір.
На 3-4 добу інтоксикація прогресує. При цьому відчувається уявне поліпшення стану. Біль стихає, пульс стає ниткоподібним, серцебиття частішає. Дихати стає складніше, так як діафрагма не бере участь в цьому процесі. Хворий переносить термінальну стадію в спутанном свідомості. У нього підвищується потовиділення, можливі судомні напади.
Діагностика
Для діагностики гострого перитоніту потрібна консультація хірурга та гастроентеролога. Методи, які використовуються для оцінки стану пацієнта:
- фізичний огляд;
- рентгенографія;
- МСКТ черевної порожнини.
В якості допоміжних процедур застосовують электроэнтерографию або лапароскопію.
Лабораторні аналізи крові і сечі, ультразвукове дослідження, комп’ютерна томографія, ЕКГ застосовуються тільки на ранніх етапах розвитку перитоніту. При гострому перебігу патології вони вимагають значних тимчасових витрат, що неприпустимо. Медична допомога повинна бути надана в найближчі кілька годин від початку появи симптомів, щоб уникнути ускладнень і летального результату.
При постановці діагнозу обов’язкова диференціація гострого перитоніту від захворювань зі схожою клінічною картиною. Серед них гострий інфаркт міокарда, ускладнення вагітності, патології з симптомокомплексом «гострий живіт».
Методи терапії
 Найкращий період для проведення терапевтичних заходів — реактивна фаза. За статистикою вона має найменшу ймовірність летального результату, в той час як у токсичній фазі гине кожен п’ятий пацієнт. На останній стадії прогресування запалення — термінальної — відсутність медичної допомоги призводить до смерті у 9 з 10 чоловік.
Найкращий період для проведення терапевтичних заходів — реактивна фаза. За статистикою вона має найменшу ймовірність летального результату, в той час як у токсичній фазі гине кожен п’ятий пацієнт. На останній стадії прогресування запалення — термінальної — відсутність медичної допомоги призводить до смерті у 9 з 10 чоловік.
Основні методи, що застосовуються для лікування гострого перитоніту:
- Консервативне хірургічне втручання. Проводиться черезшкірне дренування абсцесу.
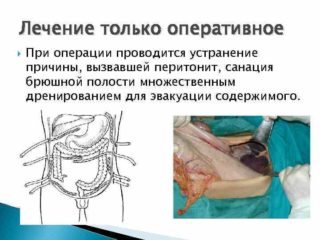
- Оперативне хірургічне втручання. Хірург розкриває черевну порожнину і вводить потужну дозу новокаїну. Потім усуває запальний осередок, проводить знезараження, декомпресію кишкової трубки. В кінці накладає дренажі і ушивает рану.
- Медикаментозна терапія. Пацієнту вводяться антибіотики широкого спектра дії, анальгетики, жарознижуючі, заспокійливі, протиблювотні та протисудомні препарати.
Хірургія і курс антибіотиків доповнюють один одного, тому використовуються в комплексі. При необхідності проводяться процедури по заміщенню роботи внутрішніх органів, ставлять крапельниці для відновлення водно-сольового балансу, вводиться зонд для подачі поживних речовин.
Після операції антибактеріальна терапія триває. Її основна мета — запобігти рецидив і досягти повного регресу запального процесу. Тривалість регулюється лікарем за результатами лабораторних аналізів.
Можливі ускладнення та наслідки
 Захворювання та стани, якими може ускладнюватися гострий перитоніт:
Захворювання та стани, якими може ускладнюватися гострий перитоніт:
- інфікування рани;
- кишкові свищі;
- підвищення внутрішньочеревного тиску;
- зараження крові (сепсис);
- ДВЗ-синдром;
- відсутність кишкової перистальтики;
- сильне зневоднення та ін.
При відсутності лікування або його неефективності настає поліорганна дисфункція і смерть.
Профілактичні заходи і прогноз
Єдиним способом запобігти розвитку гострого перитоніту є своєчасне лікування захворювань, які можуть викликати запальний процес. До них належать виразкова хвороба, гострий апендицит, кишкова непрохідність, позаматкова вагітність і всілякі порушення роботи внутрішніх органів, розташованих в черевній порожнині.
Найбільш точний прогноз може дати тільки лікар в індивідуальному порядку. Результат залежить від віку пацієнта, тривалості хвороби, вираженості симптомів і часу звернення в клініку. Інші показники:
- ректальна температура;
- артеріальний тиск;
- кількість серцевих скорочень;
- частота дихання;
- кислотно-лужний баланс крові;
- рівень лейкоцитів, електролітів, креатиніну.
Чим ближче значення до норми, тим більше у пацієнта шанс на одужання.