Пневмонію називають запальний процес інфекційної природи, локалізований у нижніх дихальних шляхах. Фахівці розрізняють 4 види цієї патології: негоспітальну (внебольничную), госпітальну (нозокомиальную), аспіраційну і пневмонію у осіб з тяжкими дефектами імунітету. Найбільш поширеним є перший вид – саме його має на увазі більшість людей, кажучи про запалення легенів, і саме про негоспітальної пневмонії – про причини, сипмтомах, особливості діагностики та принципи лікування її, в тому числі і методи фізіотерапії, ви дізнаєтеся з нашої статті.
Зміст
- 1 Причини і механізм розвитку пневмонії
- 2 Симптоми пневмонії
- 3 Принципи діагностики
- 4 Тактика лікування
- 4.1 Фізіотерапія при пневмонії
- 5 Пневмонії із затяжним перебігом
- 5.1 Фізіотерапія
Причини і механізм розвитку пневмонії
Основними збудниками негоспітальної пневмонії є бактерії (стрептокок, гемофільна паличка, моракселла, мікоплазма, легіонелла, хламідія та інші) та віруси (особливо грип).
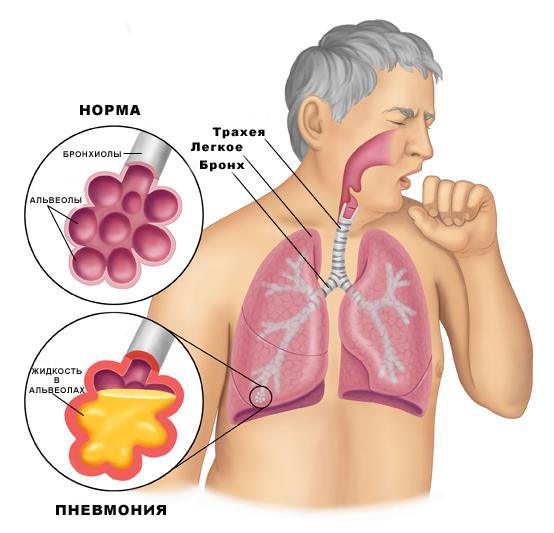 Головний шлях інфікування при цій патології – микроаспирация. Справа в тому, що в ротовій порожнині і глотці людини завжди є деякі умовно-патогенні і патогенні мікроорганізми. Більш ніж у половини людей під час сну має місце феномен микроаспирации (тобто мала кількість вмісту ротоглотки потрапляє в дихальні шляхи). Захисні механізми трахеї і бронхів не дозволяють інфекції поширитися з верхніх дихальних шляхів у нижні. У разі, коли ці механізми слабшають або ж кількість патогенних мікроорганізмів у порожнині рота і глотки дуже високо, і виникають сприятливі умови для розвитку пневмонії.
Головний шлях інфікування при цій патології – микроаспирация. Справа в тому, що в ротовій порожнині і глотці людини завжди є деякі умовно-патогенні і патогенні мікроорганізми. Більш ніж у половини людей під час сну має місце феномен микроаспирации (тобто мала кількість вмісту ротоглотки потрапляє в дихальні шляхи). Захисні механізми трахеї і бронхів не дозволяють інфекції поширитися з верхніх дихальних шляхів у нижні. У разі, коли ці механізми слабшають або ж кількість патогенних мікроорганізмів у порожнині рота і глотки дуже високо, і виникають сприятливі умови для розвитку пневмонії.
Напевно читач задається питанням, чому одна людина хворіє на пневмонію неодноразово, а інший ні разу за своє життя не стикається з цим захворюванням? Справа в тому, що існує цілий ряд факторів ризику, які підвищують можливість розвитку запалення легенів. Чим більше таких факторів впливає на одного і того ж людини, тим вище ризик, що він захворіє. І навпаки, якщо ви не можете віднести до себе жоден з факторів, ризик розвитку хвороби у вас мінімальний.
Факторами ризику є:
- дитячий (особливо дитячий), літній і старечий вік;
- шкідливі звички (паління, регулярне вживання спиртних напоїв, наркоманія);
- хронічна соматична патологія, особливо далеко зайшло її стадії;
- ГРВІ;
- регулярні контакти з тваринами і птахами;
- вроджені і набуті (ВІЛ/СНІД, прийом гормональних препаратів, хіміотерапія) імунодефіцити;
- несприятлива екологічна обстановка;
- переохолодження.
Симптоми пневмонії
Симптоматика цього захворювання різноманітна і залежить від його збудника, факторів ризику та своєчасності та адекватності лікування.
Основними симптомами пневмонії є:
 симптоми інтоксикації (підвищення температури до 38 градусів і вище, озноб, загальна слабкість, стомлюваність, дратівливість, головний біль, запаморочення, погіршення або відсутність апетиту та інші);
симптоми інтоксикації (підвищення температури до 38 градусів і вище, озноб, загальна слабкість, стомлюваність, дратівливість, головний біль, запаморочення, погіршення або відсутність апетиту та інші);- кашель (може бути і сухою, і з виділенням мокротиння);
- кровохаркання;
- болі в грудній клітці, не пов’язані з рухом, пов’язані з кашлем або диханням.
Хвороба починається гостро, потребує термінового лікування і в ряді випадків госпіталізації в стаціонар.
При відсутності лікування можуть розвинутися такі ускладнення пневмонії:
- плеврит;
- емпієма (скупчення гною) плеври;
- абсцес або гангрена легені;
- ураження органів середостіння – медіастиніт;
- ураження перикарда – перикардит, міокарда – міокардит, ендокарда – ендокардит;
- поширення інфекції на мозкові оболонки – менінгіт;
- токсичний набряк легенів;
- гостра дихальна недостатність;
- інфекційно-токсичний шок;
- гостре легеневе серце.
Принципи діагностики
Лікар запідозрить пневмонію на підставі скарг, даних анамнезу захворювання і результатів об’єктивного обстеження хворого. Однак на даному етапі з упевненістю говорити про це захворювання не можна. Підтвердити діагноз допоможе рентгенографія органів грудної клітини – це найголовніший метод в діагностиці пневмонії. Без проведення цього дослідження остаточно бути впевненим в діагнозі не можна.
Допоміжними методами діагностики є:
- загальний аналіз крові (в ньому будуть визначатися ознаки запалення – підвищення рівня лейкоцитів, зсув лейкоцитарної формули вліво (при бактеріальної природи пневмонії), підвищення ШОЕ);
- мікробіологічне дослідження мокротиння (дослідження її під мікроскопом, посів на живильне середовище з метою визначення чутливості збудника до антибактеріальних препаратів);
- визначення в сироватці крові специфічних антитіл і антигенів (призначається в окремих випадках).
Тактика лікування
Лікування повинно бути розпочато безпосередньо після постановки діагнозу і проводитися або в амбулаторних умовах або в стаціонарі – в залежності від стану хворого.
Головним терапевтичним напрямком є антибіотикотерапія. Застосовують антибіотики широкого спектру дії або ж ті, до яких чутливі виділені з біологічного матеріалу хворого бактерії. Залежно від ступеня тяжкості захворювання, препарати можуть застосовуватися у формі таблеток або ж шляхом ін’єкцій, а в особливо важких випадках – інфузій (крапельниць). Також хворому можуть бути призначені відразу 2 або навіть 3 антибіотика.
Другий напрямок лікування – виведення з організму хворого продуктів обміну мікроорганізмів – токсинів. Для цього йому призначають інфузії розчинів глюкози, фізіологічного розчину, реополіглюкіну та інших.
 З метою зменшення запального процесу можуть бути використані нестероїдні протизапальні засоби або НПЗЗ – диклофенак, мелоксикам та інші. Призначають їх не відразу, а після того, як температура тіла знизиться до нормальних значень.
З метою зменшення запального процесу можуть бути використані нестероїдні протизапальні засоби або НПЗЗ – диклофенак, мелоксикам та інші. Призначають їх не відразу, а після того, як температура тіла знизиться до нормальних значень.
Також застосовуються різні інші симптоматичні засоби – муколітики (препарати, що розріджують мокротиння), відхаркувальні, вітаміни та інші.
Фізіотерапія при пневмонії
Лікування фізичними факторами є незамінним компонентом комплексного лікування цієї патології, оскільки сприяє відходженню мокротиння, зменшення запального процесу і якнайшвидшого відновлення легеневої тканини.
Перше місце в фізіотерапії запалення легенів належить інгаляціям. Таким шляхом в організм хворого можуть бути введені спочатку розчини антибіотиків, а згодом і препарати, що розріджують мокротиння.
Другим по значущості є електрофорез препаратів, необхідних хворому, зокрема, НПЗЗ.
Також можуть бути використані такі методи физиолечения, як дециметроволновая, сантиметроволновая і ультрависокочастотна терапія на область грудної клітини. Ці процедури включають у комплексне лікування запалення легенів тільки тоді, коли у лікаря є тверда впевненість у відсутності у хворого ускладнень.
Серед методів світлотерапії більше інших зарекомендувало себе лікування лазером (магнітолазерна терапія і внутрішньовенне лазерне опромінення крові).
 Широке застосування отримали і процедури водолікування.
Широке застосування отримали і процедури водолікування.
УЗ-терапія допоможе закріпити протизапальний ефект препаратів і попередити розвиток рецидиву запального процесу.
Всі вищевказані процедури проводяться, як правило, в умовах стаціонару і призначаються тоді, коли гострі симптоми захворювання вже куповані, тобто в підгостру його стадію.
І в стаціонарі, і в амбулаторних умовах на етапі одужання багатьом хворим може бути призначена така методика фізіотерапії, як електросон. Вона допоможе відновити баланс нервової системи і поліпшити психологічний стан хворого. Також з цією метою іноді використовують апарат «Азор-ІК».
Після виписки хворого з стаціонару йому показано інформаційно-хвильовий вплив – той самий апарат «Азор-ІК». Проводять процедури на ділянку середньої третини грудини, межлопаточную область, область проекції на грудну клітку вогнища пневмонії; застосовують і контактну, і стабільну методики.
Другим ефективним методом физиолечения в період реконвалесценції є використання дихального тренажера Фролова. Процедури рекомендується проводити щоденно, через 60 хвилин після вечері. Тривалість лікування становить від 7 до 30 днів. Хворим, які страждають хронічною легеневою патологією, рекомендовано мати такий інгалятор в особистій власності.
Пневмонії із затяжним перебігом
Така пневмонія виникає, як правило, у разі застосування хворим «неправильного» – того, до якого збудник його захворювання недостатньо чутливий – антибіотика. Іншими причинами затяжного перебігу запалення легень є:
- літній вік хворого;
- шкідливі звички;
- важкі супутні захворювання;
 бронхоектатична хвороба;
бронхоектатична хвороба;- захворювання, що супроводжуються часткової закупоркою дихальних шляхів (стеноз бронха, аденома, рак та інші);
- муковісцидоз;
- імунодефіцити;
- абсцес легені;
- активація туберкульозної інфекції, що знаходилася раніше в організмі хворого в латентному стані;
- рецидивуюча микроаспирация (що це таке, описано на початку статті).
Фізіотерапія
Починаючи з 15-20 дня перебігу хвороби призначають:
- магнітотерапію низкоинтенсивную (підвищує імунітет; використовують прилад «Полимаг-01»);
- електрофорез гепарину на область проекції вогнища пневмонії на грудну клітку;
- индуктотермию на область проекції вогнища пневмонії на грудну клітку;
- УФО грудної клітки;
- масаж грудної клітини, що включає прийоми вібрації (покращує відходження мокротиння);
- гипокситерапию.
Хворим, які перенесли пневмонію, показано санаторно-курортне лікування. Рекомендовані місцеві санаторії, кліматичні курорти з теплим сухим (південний берег Криму), гірським (Киргизія, Кавказ) кліматом. В санаторії пацієнт отримує лікувальне харчування, фітотерапію, масаж, різні процедури физиолечения (поперечна гальванізація постійним електричним струмом, процедури з використанням імпульсних струмів, ртутно-кварцові ванни, лазеротерапія, парафінові аплікації та аплікації озокериту на область ураженої частини легені), ЛФК. Одним з обов’язкових компонентів реабілітації є допомога психолога.
 Завершуючи статтю, хочемо зробити акцент на те, що пневмонія – це серйозне захворювання, яке в ряді випадків призводить до ускладнень і навіть летального результату. Лікування повинно бути розпочато відразу ж після підтвердження діагнозу, проводитися під контролем лікаря амбулаторно чи в умовах стаціонару (в залежності від ступеня тяжкості хвороби) і бути комплексним, що включає в себе антибіотикотерапію, дезінтоксикаційну терапію, протизапальні та інші симптоматичні засоби. Одним з найважливіших компонентів лікування є фізіотерапія.
Завершуючи статтю, хочемо зробити акцент на те, що пневмонія – це серйозне захворювання, яке в ряді випадків призводить до ускладнень і навіть летального результату. Лікування повинно бути розпочато відразу ж після підтвердження діагнозу, проводитися під контролем лікаря амбулаторно чи в умовах стаціонару (в залежності від ступеня тяжкості хвороби) і бути комплексним, що включає в себе антибіотикотерапію, дезінтоксикаційну терапію, протизапальні та інші симптоматичні засоби. Одним з найважливіших компонентів лікування є фізіотерапія.
Окремо зазначимо, що ні в якому разі не можна займатися лікуванням пневмонії самостійно, а потрібно неухильно дотримуватися рекомендацій лікаря – тільки в цьому випадку одужання настане в максимально швидкий термін.
Програма «Будні», сюжет про ознаки пневмонії:
Здоров’язберігаючий канал, сюжет на тему «Лікування пневмонії вдома і в стаціонарі»:
 симптоми інтоксикації (підвищення температури до 38 градусів і вище, озноб, загальна слабкість, стомлюваність, дратівливість, головний біль, запаморочення, погіршення або відсутність апетиту та інші);
симптоми інтоксикації (підвищення температури до 38 градусів і вище, озноб, загальна слабкість, стомлюваність, дратівливість, головний біль, запаморочення, погіршення або відсутність апетиту та інші); бронхоектатична хвороба;
бронхоектатична хвороба;