Якщо майбутня мама виносила дитину спокійно, без ускладнень, вона швидше виняток з правил. На ранніх і пізніх термінах жінок підстерігають ризики; тільки фізично міцні, а також обережні дами в положенні уникають проблем і народжують здорового малюка. Лікарі виділяють найбільш небезпечні періоди внутрішньоутробного життя плода, про яких не заважає знати і вагітним, щоб зберегти своє маленьке диво.
Зміст
-
Як розвивається плід
- Таблиця: небезпечні тижні вагітності
-
Коли вагітність під загрозою
-
Кризи 1-го триместру
- Лікування патологій в першому триместрі
-
Небезпечний проміжок 2-го триместру
- ИЦН
- Передлежання плаценти
- Інші ризики
-
Загрози 3-го триместру
- Гестоз
- Плацентарна недостатність
-
Кризи 1-го триместру
- Як пережити небезпечні тижня
- Відгуки
Як розвивається плід
Від крихітного грудки клітин до повноцінного людини, здатної існувати в зовнішньому світі — така еволюція відбувається протягом 9 місяців. Якщо «пробіжимося галопом» по триместрах — умовним періодів, на які медики ділять час виношування плоду — простежимо, що відбувається в материнській утробі місяць за місяцем. Отже:
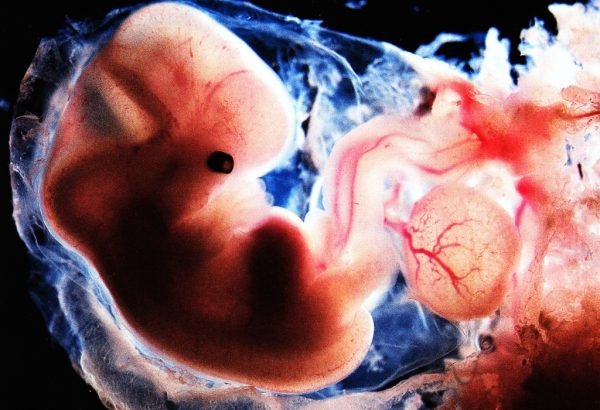 У 1 триместрі зародок поки мало нагадує людину, але основні органи вже закладені
У 1 триместрі зародок поки мало нагадує людину, але основні органи вже закладені У 2 триместрі плід обзаводиться плацентою; малюк вже схожий на людину, правда з великою головою диспропорційно
У 2 триместрі плід обзаводиться плацентою; малюк вже схожий на людину, правда з великою головою диспропорційно До кінця 3 триместру повністю сформувався людина готова до життя поза утроби
До кінця 3 триместру повністю сформувався людина готова до життя поза утробиРозвиваючись всередині тіла мами, малюк не «відірваний від дійсності» — він відчуває зміни в навколишньому середовищі, і в зовнішній, і у утробной; результатом стають реакції плода, іноді негативні. Серед найнебезпечніших — порушення розвитку, що призводять до викиднів, а на пізніх термінах — до передчасних пологів.
Ось головні загрози, які підстерігають майбутнього дитини:
- погана екологія там, де живе вагітна;
- робота майбутньої мами на шкідливому виробництві;
- бідна корисними речовинами харчування — так, у жінки іноді розвивається залізодефіцитна анемія, скорочується кількість надходить до плоду кисню; розвивається кисневе голодування — гіпоксія, слідом — проблеми зі здоров’ям у крихти;
- інфекційні запалення у матері — особливо небажані на ранніх термінах, коли у плода немає плацентарної перешкоди від мікробів;
- зловживання ліками — речовини з препаратів безперешкодно проникають до плоду в 1 триместрі, але здатні також долати плацентарну захист, викликаючи проблеми у розвитку малюка; приймати медикаменти вагітним радять тільки в крайніх випадках;
- стреси у жінки;
- шкідливі звички — куріння, спиртні напої, наркотики;
- генетичні патології у майбутньої матері.
Десятиліттями акушери і гінекологи спостерігали за тим, як протікають вагітності, і виділили нарешті проміжки, в які ризики для життя малюка найбільш високі з-за підвищеної вразливості організму матері.
Таблиця: небезпечні тижні вагітності
| 1 триместр |
|
| 2 триместр | з 18 по 22 |
| 3 триместр | з 28 по 34 |
Коли вагітність під загрозою
Лікарі виявили таку закономірність: початку критичних періодів вагітності, як правило, припадають на дні, коли у жінки очікувалися б місячні, не будь та в положенні. Випадково чи ні, в такі тижні плід, а також плацента розвиваються найбільш інтенсивно.
Якщо жінка перш робила аборт, небезпечним для наступної вагітності вважають термін, на якому проводили процедуру. Те ж відноситься до попередніх викиднів, загибелі дитини в утробі.
Кризи 1-го триместру
Зачаття позаду. Перед згустком клітин, ще не перетворився на плід, стоять завдання — дістатися до матки і приліпитися до стінки органу. Перешкодити цьому здатна купа факторів:
- ембріон не добереться до матки і імплантується в яєчнику, матковій трубі або черевної порожнини — тоді розвинеться позаматкова вагітність, врятувати зародок у такій ситуації неможливо;
- плодове яйце не прикрепится до внутрішнього шару матки (ендометрія) з-за стоншування слизової в результаті абортів, пошкоджень після довгого використання спіралі, запалення матки; рубці після кесаревого розтину або міоми також порушують цілісність ендометрію;
 Міоми — доброякісні пухлини в матці, однак вони заважають плоду прикріпитися до стінки органу
Міоми — доброякісні пухлини в матці, однак вони заважають плоду прикріпитися до стінки органу - хромосомні аномалії та генетичні відхилення, несумісні з життям, завадять зародку втриматися на ендометрії; відбувається по Дарвіну: в результаті природного відбору «бракуються» і викидаються он нежиттєздатні елементи.
Буває, жінка ще не підозрює про те, що зачала, і продовжує вести колишній спосіб життя: з ентузіазмом лікується препаратами, курить, вживає алкоголь. У підсумку — викидень; на ранніх термінах і природне вигнання плоду часто проходить непомітно для дівчини. А іноді тест сигналізує про зачаття двома смужками, але далі — тиша, жодного розвитку, потім — рясні місячні. Коли виношування плоду почалося, але відразу урвався, медики говорять про біохімічної вагітності.
Таким чином, найбільш небезпечні в 1 триместрі — 2 і 3 тижні: на 8 день після зачаття плодове яйце намагається закріпитися на внутрішньому шарі матки, і тому безліч перешкод; оскільки в ці дні вирішується доля майбутньої дитини, вони визнані найбільш ризикованими і для всієї вагітності.
Отже, етап прикріплення завершений, у плода через ендометрій налагоджено харчування і дихання. Далі — органогенез, заключний етап ембріональної стадії розвитку: у майбутньої дитини формуються головні органи. Процес тонкий, чутливий; найменший несприятливий вплив ззовні — і щось піде не так, як задумала природа.
Найчастіше з’являються:
- порок серця;
- недорозвинення головного мозку;
- порушення в нервовій системі;
- хвороби органів зору;
- ендокринні патології.
Тому 5-6 тижні також називають кризовими: великі загрози втратити дитину або народити неповноцінну дитину.
На кінець 1 триместру припадають перші етапи формування дитячого місця (плаценти) і пуповини. Плацента виробляє гормон, що відповідає за вагітність — прогестерон, який перш синтезувався в жовтому тілі яєчника. На етапі передачі функцій від одного органу до іншого рівень прогестерону загрожує знизитися, що збільшить небезпеку викидня. Так що з 10 по 12 тиждень виношування життя плоду знову може перерватися — це третій кризовий період 1 триместру.
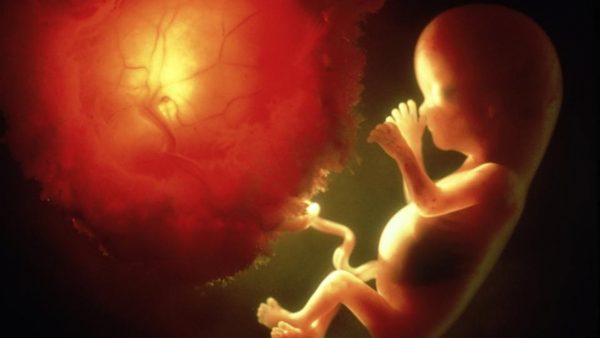 Плацента створюється для захисту плода, однак в процесі формування служить додатковим фактором ризику для життя малюка
Плацента створюється для захисту плода, однак в процесі формування служить додатковим фактором ризику для життя малюка
Якщо жінкам, які завагітніли природним шляхом, потрібно уважно стежити за власним здоров’ям і самопочуттям, то майбутнім мамам, які пройшли процедуру ЕКО, потрібно бути обережними подвійно. Дисбаланс гормонів в організмі після ЕКЗ більш яскраво виражений. Постільний режим, спокій і гормональна терапія допоможуть уникнути відторгнення плоду. Частіше в таких жінок трапляється і позаматкова вагітність. В цілому небезпечні тижня у тих і у інших вагітних збігаються.
Лікування патологій в першому триместрі
Часткова відшарування плодової оболонки — хоріона, що загрожує втратою дитини, супроводжується:
- матковими кровотечами;
- тягнуть болями в нижній частині живота.
При таких симптомах без зволікань телефонуйте у швидку; з загрозою викидня борються виключно в умовах стаціонару. Головне, щоб відшарування не прогресувала. Доведеться залишатися в ліжку під наглядом медперсоналу та приймати препарати:
- прописані доктором спазмолітики;
- кошти з прогестероном: перорально — таблетки Дюфастон, вагінально — свічки Утрожестан.
 Для поповнення запасів гормону прогестерону майбутнім мамам з загрозою викидня призначають Дюфастон
Для поповнення запасів гормону прогестерону майбутнім мамам з загрозою викидня призначають Дюфастон
Оберігайте організм від бактеріальних і вірусних інфекцій; мікроби здатні нашкодити беззахисному плоду. Враховуйте, що на ранніх термінах імунітет вагітної знижений, тому уникайте поїздок в переповнених автобусах і метро, не спілкуйтеся з тими, хто підхопив застуду, і в холоди одягайтеся тепліше.
Отруєння неякісними продуктами викликає кишкові інфекції, а значить — пронос і блювоту; зневоднення організму матері критично небезпечно для плоду. Тому стежте за раціоном, не їжте що попало.
І не піднімайте тяжкості — інакше навряд прикрепившийся зародок відірветься від ендометрію.
Небезпечний проміжок 2-го триместру
Середину вагітності традиційно вважають спокійним часом: пріоритетні органи у малюка сформовані і починають працювати, десь з 16 тижні плацента вже служить бар’єром для збудників інфекцій, отруйних речовин. І токсикоз майбутню маму не мучить, самопочуття в нормі. Жінка розслабляється: головні загрози позаду.
Однак динамічний розвиток дитини в утробі тягне за собою нові ризики:
- істміко-цервикальную недостатність (ИЦН) — порушення функції шийки матки, передчасне скорочення і розкриття проходу, що веде у піхву;
- низьке передлежання плаценти — край тимчасового органу розташований ближче 6 сантиметрів від каналу шийки.
Патології виникають на 18-22 тижня виношування плоду, тому цей період поповнить список небезпечних під час вагітності.
ИЦН
Коли в шийці дітородного органу знижується м’язовий тонус, вона не в змозі утримувати виріс і обважнілий плід; той опускається. Під тиском майбутньої дитини шийка розкривається, частина плодових оболонок потрапляє у просвіт. Життя крихти висить на волосині, тому що висока ймовірність:
- розриву плодового міхура з-за найменшого зростання фізичного навантаження; послідують передчасні пологи, врятувати дитину на такому терміні неможливо;
- інфікування плода патогенною мікрофлорою, яка живе в сечових шляхах.
До останнього моменту жінка не підозрює, що настала загроза викидня — у цервікальної недостатності майже немає відмітних ознак; зрідка відчувається тяжкість внизу живота, приходить відчуття розпирання, але такі симптоми списують на «цікаве положення». Виявити патологію здатний гінеколог при огляді жінки на кріслі; діагноз підтверджують процедурою трансвагінального УЗД. Термінова госпіталізація і накладення шва в області шийки запобіжать втрату плоду.
За медичною статистикою кожна десята майбутня мама відчуває у 2 триместрі (рідше в 3 триместрі) істміко-цервикальную недостатність; патологія у відповіді за звичне невиношування плоду в одному з чотирьох випадків.
Небезпека ИЦН зростає при багатоплідному виношуванні; відсоток народження близнюків або двійнят вище серед тих, хто завагітнів після ЕКЗ. Багатоплідність потребує пильному контролі з боку лікарів навіть у відносно безпечному 2 триместрі.
 Двоє в утробі вимагають подвійного уваги: у 2 триместрі під тиском малюків може передчасно розкритися шийка матки
Двоє в утробі вимагають подвійного уваги: у 2 триместрі під тиском малюків може передчасно розкритися шийка матки
Передлежання плаценти
Якщо утворився у 2 триместрі тимчасовий орган, що має форму коржика, прикріпився у верхньому секторі матки, плід не постраждає: ця галузь добре забезпечується кров’ю. Крім того, розташована таким чином плацента не загороджує вихід з матки.
А ось так звана низька плацентация означає ризики для життя обох — і жінки, і дитини. Кровопостачання внизу гірше. Під тиском плоду «коржик» опускається, частково або повністю закриває цервікальний канал. Можливі наслідки:
- анемія у жінки, спровокована рясними кровотечами;
- геморагічний шок від крововтрати — смертельно небезпечний стан;
- гіпоксія плоду — через здавлених судин і погіршення кровотоку, що веде до затримки внутрішньоутробного розвитку;
- відшарування плаценти раніше часу — коли відійшла половина тимчасового органу, плід гине;
- низько лежить плацента не дає голівці дитини опускатися перед пологами в малий таз, це ускладнює природні пологи; часто в такій ситуації лікарі вибирають кесарів розтин.
Медикаментами патологія не лікується. Щоб поправити здоров’я, яке постраждало від наслідків низького передлежання, і продовжити виношування, доктор призначає жінці:
- для зниження тонусу матки і зупинки передчасних переймів — таблетки Гинипрал, супозиторії Папаверин;
- для підвищення рівня гемоглобіну краплі Гемофер, розчин Ферлатум;
- для збільшення кількості прогестерону — Утрожестан;
- для поліпшення кровотоку в пуповині — таблетки Курантил, а також безпечні препарати з магнієм, фолієвою кислотою.
 Ферлатум збагатить кров вагітної гемоглобіном і позбавить від анемії
Ферлатум збагатить кров вагітної гемоглобіном і позбавить від анемії
Щоб доносити плід, жінці потрібно змінити спосіб життя і звички. Рекомендують:
- не робити порывистых рухів;
- відмовитися від навантажень;
- на час забути про вагінальних процедурах;
- не сидіти, схрестивши ноги;
- не нервувати, уникати стресових ситуацій.
При сильних кровотечах вагітну кладуть на збереження. Зі збільшенням терміну ситуація ускладнюється; плід росте, починає крутитися в утробі і іноді пошкоджує плаценту.
На 20-22 тижні низьку плацентацию діагностують у чотирьох з п’яти майбутніх мам, але не все так страшно; на більш пізніх термінах плацента, як правило, піднімається у дев’яти з десяти жінок, перш мали патологію, і займає безпечну позицію у верхній частині матки.
Інші ризики
З 16 тижня вагітності у плода утворюється кісткова тканина; процес може порушитися, якщо жінка застудилася і отримала ускладнення у вигляді інфекції. У дитини не виключені патології кісткової системи.
 Застуда входить до числа головних ворогів для вагітних; викликає інфекції, запалення, що згубно відбивається на розвитку плода
Застуда входить до числа головних ворогів для вагітних; викликає інфекції, запалення, що згубно відбивається на розвитку плода
На 20 тижні у плода жіночої статі утворюються яйцеклітини, після починається формування матки. А у майбутньої мами такі зміни викликають поперекові болі, труднощі з травленням і навіть розлади кишечника.
Розслабляючись у 2 триместрі, не забувайте регулярно навідуватися до гінеколога і проходити планові обстеження.
Загрози 3-го триместру
Заключний етап вагітності супроводжується посиленим навантаженням на організм жінки. Майбутній мамі важче рухатися, нахилятися; хода важчає, самопочуття, як правило, погіршується. Мало приємного, коли:
- постійно втомлюєшся;
- мучишся задишкою;
- страждаєш від безсоння — через виріс живота важко відшукати зручну позу для сну, до того ж нищить страх майбутніх пологів;
- болять суглоби.
Але це не головні небезпеки. Передчасні пологи — ось чого варто боятися по-справжньому. Проте розумну поведінку майбутньої мами, пильність і своєчасне звернення до лікаря у разі тривожних симптомів допоможуть «дотягнути» вагітність до того моменту, коли малюк зможе самостійно жити в зовнішньому світі.
З 28 по 34 тиждень вагітним потрібно дотримуватися максимальної обережності — це останній період підвищеного ризику для внутрішньоутробного розвитку плоду. В наші дні навчилися виходжувати недоношених дітей, які народилися на 28 тижні, але небезпека втрати дитини зберігається і краще, якщо той з’явиться на світ, як кажуть, «дозревшим».
Гестоз
Ця патологія підстерігає жінок у положенні якраз на порозі 3 триместру. Гестоз (інша назва — пізній токсикоз) називають «хворобою теорій»: лікарям досі не вдається точно встановити її причини. Тим гестоз і небезпечний, оскільки з’являється раптово. Хворіють виключно вагітні; після пологів пізній токсикоз проходить.
Гестоз супроводжується порушеннями кровообігу, ураженнями судин; далі — по ланцюжку порушується робота найважливіших органів, у тому числі серця, нирок. Симптоми патології:
- набряки — спочатку на кінцівках, потім розповзаються по тілу;
- зростання артеріального тиску;
- білок в сечі;
- сечовипускання малими порціями;
- ниркова недостатність;
- неприборкана блювота — 20 і більше разів за день (якщо хвороба набуває важку стадію);
- пелена перед очима — сигналізує про порушення кровообігу в мозку (стан прееклампсії);
- судоми, непритомність (еклампсія — важка форма гестозу); не виключені відшарування сітківки, набряк мозку.
У рідкісних випадках майбутня мама впадає в кому і вмирає.
Ускладнення при гестозу несуть загрози для плода, серед яких:
- гіпоксія;
- порушення роботи внутрішніх органів;
- відшарування плаценти;
- асфіксія (задуха) при народженні;
- передчасні пологи;
- загибель в утробі.
Важкий гестоз вимагає госпіталізації; іноді щоб врятувати життя матері, вагітність переривають. В інших випадках контролюють у жінки:
- тиск вимірюють 5-6 разів за день;
 Щоб тримати гестоз під контролем, у вагітної перевіряють артеріальний тиск кожні 3-4 години
Щоб тримати гестоз під контролем, у вагітної перевіряють артеріальний тиск кожні 3-4 години - вага — перевіряють раз на 4 доби;
- випиту і виділену рідина — щодня;
- рівень білка в урині — кожні 2-3 дні;
- режим харчування — менше вуглеводів, більше білків і вітамінів;
- стан майбутньої дитини — кожен день.
З ліків лікар вибирає ті, що покращують кровообіг в органах малого тазу, знижують тиск, зміцнюють судини. Завдання медиків — продовжити вагітність хоча б до 37 тижня, коли вже можливі природні пологи.
Гестоз наздоганяє від 25 до 30 відсотків жінок; у списку причин смерті вагітних займає другу сходинку. Якщо у майбутньої мами гострий гестоз, ймовірність смерті плоду досягає 32 відсотків.
Щоб знизити ймовірність пізнього токсикозу, ще на початку вагітності:
- киньте шкідливі звички;
- зменшити фізичні навантаження;
- забудьте про стреси;
- перейдіть на правильне харчування; забудьте про смажених, солоних, жирних стравах, копченостях, шоколаді; контролюйте вагу;
- випивайте щодня півтора-два літри води.
Плацентарна недостатність
Тимчасовий орган реагує на патологічні зміни в організмі жінки; як результат — плацента перестає нормально працювати, тобто живити і захищати плід. Порушується кровопостачання майбутньої дитини, а значить:
- у плода розвивається гіпоксія;
- сповільнюється внутрішньоутробний розвиток малюка;
- плацента відшаровується;
- зрідка плід завмирає в матці (фактично — вмирає від задухи).
Трапляється, плацента передчасно старіє; «коржик» тоншає, вкривається цяточками, набуває хвилясту структуру. Працювати в повну силу, як перш, орган вже не в стані, що, зрозуміло, критично небезпечно для незрілого плоду.
До псування тимчасового органу, як правило, наводять:
- інфекції статевих шляхів жінки, подальше зараження плода;
- гестоз;
- спадкові патології у вагітної;
- низьке розташування плаценти;
- цукровий діабет;
- гіпертонія;
- пієлонефрит;
- вроджені дефекти розвитку плода.
При важкій плацентарної недостатності майбутню маму поміщають у стаціонар, призначають:
- фізіопроцедури, поліпшують роботу надниркових залоз;
- іонофорез матки;
- процедури, стимулюють кровообіг в органах малого тазу;
- судинорозширювальні засоби, не заборонені вагітним;
- Актовегін внутрішньовенно — розслабляє матку;
 Препарат Актовегін перешкоджає інтенсивним скороченням матки і відтягує пологи
Препарат Актовегін перешкоджає інтенсивним скороченням матки і відтягує пологи - препарати, що розріджують кров — антикоагулянти (Фраксипарин підшкірно).
Щоб попередити патології плаценти, вагітним з групи ризику (цукровий діабет, антифосфолипидным синдромом) прописують Дипіридамол; ліки оживляє кровообіг і перешкоджає появі тромбів.
Після ЕКЗ за плацентою потрібен особливий контроль; процедура штучного запліднення несприятливо впливає на розвиток органу, небезпека дострокового старіння підвищується.
Як пережити небезпечні тижня
Спокій і пильність — ваші союзники при настанні періодів підвищених ризиків. Тривога, паніка, навпаки, тільки додадуть загроз.
Не уявляйте вагітність суцільним випробуванням; виношуючи майбутньої дитини, неодмінно відчуєте припливи радості, щастя — а це головне. Тепер знаєте, коли ваш організм більш вразливий — і це корисне знання. Щоб без ускладнень пройти через небезпечні тижня, дотримуйтеся простих правил:
- вчасно з’явитеся в жіночій консультації і встаньте на облік;
- сумлінно проходите скринінги (пренатальну діагностику) у кожному триместрі;
- дотримуйтесь порад лікарів, не захоплюйтеся самолікуванням;
- якщо з’явилися дивні болі або виявили незвичні виділення, поспішіть до лікаря;
- ведіть здоровий спосіб життя, викресліть з ужитку шкідливі звички;
- харчуйтеся продуктами, які багаті вітамінами, а смачні, але шкідливі відкладіть до інших часів;
- більше рухайтеся — ваш кращий друг відтепер не диван, а свіже повітря; але уникайте значних фізичних навантажень.
 Прогулянки на природі — вірний засіб зміцнити організм і знизити загрози в небезпечні періоди вагітності
Прогулянки на природі — вірний засіб зміцнити організм і знизити загрози в небезпечні періоди вагітності
На жаль, після ЕКЗ кожна п’ята жінка не доношує плід; проте це не причина відмовлятися від спроб завести дітей — в кінці кінців, четверо з п’яти отримують шанс стати матір’ю.
Відгуки
У нас лікарі до 12 тижня вважають небезпечними, поки плацента не сформована повністю. А потім все індивідуально. Я двічі лежала на збереженні з тонусом, двічі з–за своєї дурної голови — перший раз на роботі убегалась і перехвилювалася, другий раз на городі укопалась. А так треба думати про позитивне.
Лисичка
https://www.babyblog.ru/community/post/sterility/1778031
Я була абсолютно спокійна. Відчувала себе дуже непогано, поки не пішла на облік вставати в 5-6 тижнів… всі перепитії і жахи не буду описувати… але з РК відправили в лікарню з діагнозом «абортация в ходу»… гінеколога в приймачі низький уклін… привела мене до тями і сказала, що з плодиком все в порядку, а лікар в ЖК злякався плацентарного поліпа. Тільки найжахливіше, що за 10 днів у лікарні надивилася і наслухалася всяких різниць. ДІВЧАТКА, БУДЬТЕ АКУРАТНІ В ПЕРІОД 17-18 тижнів… в цей період найбільше викиднів на нервовому грунті. Коли вийшла з лікарні, прям психоз був, боялася навіть ворушитися, а потім вирішила — що таке, треба брати себе в руки і зі щасливим оптимізмом дивитися вперед і чекати цієї прекрасної зустрічі.
Аніка
https://www.baby.ru/community/view/22562/forum/post/26340776/
А у мене виходить саму себе заспокоювати. Не переживаю ні перед УЗД (було тиждень тому), ні після аналізів. Просто кажу собі: «А в честь чого щось має бути не так? Ми з чоловіком здорові, я себе і малюка березі. Все буде відмінно.» Переконайте себе в тому, що все добре, тоді так і буде.
Наталек
https://www.baby.ru/community/view/22562/forum/post/26340776/
Якщо дуже хвилюєтеся — краще зробити додаткове узд і переконатися, що дитинка в порядку. Може і шкідливо часто скануватися, але хвилюватися шкідливі. Я по собі знаю, що значить бути вагітною після невдачі. Трохи перестане нудити — я вже в паніці, так що ми сканування робили частіше, ніж рекомендується, і коли я бачила працює сердечко дитинку, це повертало мені душевну рівновагу.
Donna Wetter
https://www.u-mama.ru/forum/waiting-baby/pregnancy-and-childbirth/148771/
Небезпечні тижні не міфи, не лікарські страшилки; ігнорувати погрози — значить ризикувати здоров’ям, а то й життям малюка. Грамотні дами в положенні ведуть календар вагітності і з приходом «критичних днів» підвищують пильність. Важливо враховувати спадковість, перебіг попередніх вагітностей, попередні аборти — такі глибоко особисті історії не соромтеся розповідати лікаря. Тоді проведете корабель повз рифів і в покладений термін народите маленький скарб.
 Міоми — доброякісні пухлини в матці, однак вони заважають плоду прикріпитися до стінки органу
Міоми — доброякісні пухлини в матці, однак вони заважають плоду прикріпитися до стінки органу Щоб тримати гестоз під контролем, у вагітної перевіряють артеріальний тиск кожні 3-4 години
Щоб тримати гестоз під контролем, у вагітної перевіряють артеріальний тиск кожні 3-4 години Препарат Актовегін перешкоджає інтенсивним скороченням матки і відтягує пологи
Препарат Актовегін перешкоджає інтенсивним скороченням матки і відтягує пологи