Зміст
- 1 Причини виникнення
- 2 Симптоматика
- 3 Методи діагностики
- 4 Лікування обтурационного холециститу
- 4.1 Медикаментозне лікування
- 4.2 Хірургічне втручання
- 4.3 Народні засоби
- 4.4 Дієта
- 5 Можливі ускладнення
- 6 Профілактика
Калькульозним холециститом називають запалення жовчного міхура, що характеризується наявністю одного або декількох каменів у його шийці або протоках. При гострому перебігу захворювання відбувається закупорка органу такими елементами, що перешкоджає виходу жовчі. У медичній термінології такий патологічний процес іменують обтурационным холециститом.
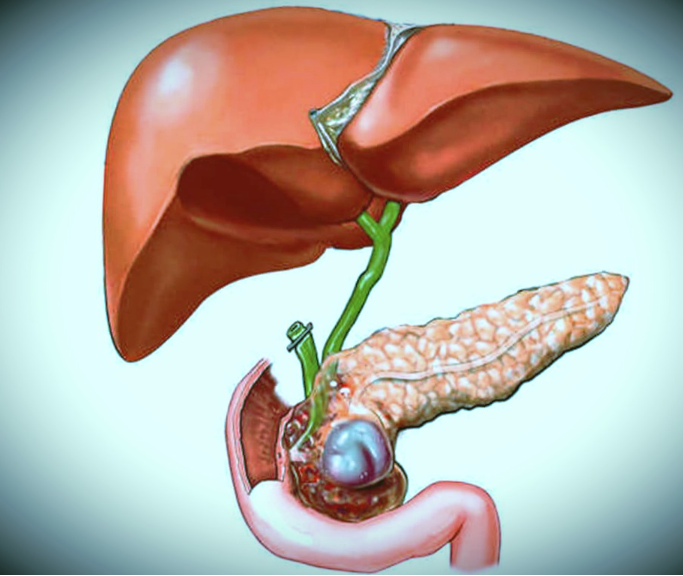 Обтураційній холецистит характеризується наявністю каменів у шийці або протоках
Обтураційній холецистит характеризується наявністю каменів у шийці або протоках
Причини виникнення
Патологія не розвивається самостійно, а є ускладненням жовчнокам’яної хвороби. Виділяють наступні фактори, що сприяють згущення та кристалізації жовчі, що і стає причиною утворення конкрементів:
- інфекційні захворювання бактеріальної та вірусної природи (тиф, дизентерія, гепатит);
- травми жовчного міхура;
- малорухливий спосіб життя;
- застій жовчі, що виникає внаслідок дискінезія, пухлини і кісти жовчовивідних проток, а також при переїданні, ожирінні, порушення метаболізму, зловживанні жировмісних продуктів і алкоголю;
- алергії;
- часті дієти;
- брак необхідних мікронутрієнтів у раціоні харчування, що провокує розвиток авітамінозу;
- цукровий діабет;
- захворювання травних органів (панкреатит, дуоденіт, цироз);
- гельмінтоз;
- тривала антибактеріальна терапія, призводить до порушення мікрофлори кишечника;
- безкам’яного холецистит, що виникає на тлі атеросклерозу, ішемії або гіпертонії;
- зловживання гормональними препаратами;
- вроджені або придбані перегини стінок жовчного міхура;
- вагітність;
- різке схуднення.
Ризику виникнення обтурационного холециститу схильні пацієнти, яким проводилася ваготомія або резекція тонкої кишки.
Патологія діагностується в основному після 40 років, причому у жінок відсоток її розвитку набагато вищий за причину частих змін гормонального фону і високою літогенності жовчі. У дітей захворювання зустрічається вкрай рідко.
Симптоматика
Лікар може запідозрити обтурацонный холецистит при появі таких симптомів у пацієнта:
- жовтушність шкіри, склер очей і слизової рота;
- можливість промацування жовчного міхура через передню черевну стінку внаслідок збільшення його розмірів;
- різке виникнення сильних болів після рясної трапези в правому підребер’ї, иррадиирующие в грудну клітку, поперек, праву лопатку та плече. Вони посилюються при виконанні дій, пов’язаних із фізичним навантаженням;
- нудота;
- багаторазова блювота з жовчю;
- присмак гіркоти;
- печія зі смердючою відрижкою;
- збільшення температури тіла, озноб і лихоманка;
- слабкість і швидка стомлюваність;
- підвищена пітливість;
- сухість ротової порожнини;
- втрата апетиту;
- зниження ПЕКЛО, тахікардія.
Урина пацієнта стає темною (коричневого), а калові маси, навпаки, світлішають.
В залежності від проявів клінічної картини виділяють 3 види патології:
Це початкова стадія захворювання, при якій приступи болю можуть тривати від декількох годин до 2 днів. Вони самостійно завершуються внаслідок відходження конкременту і відкриття протоки, тому лікування в цьому випадку проходить легко. Не варто нехтувати зверненням до лікаря, так як ослаблення симптоматики не свідчить про видужання.
Надалі деструктивний процес набуває більш яскраво виражені симптоми через скупчення гнійного ексудату в жовчному міхурі. Болі стають все сильніше і поширюються по всій очеревині, посилюючись при кашлі і рухах, підвищується температура до 40 градусів. Існує великий ризик прориву стінки міхура і закидання гною в черевну порожнину, що є приводом до призначення оперативного втручання.
При несвоєчасному зверненні до лікаря флегмонозна стадія переходить в гангренозную, при якій відбувається відмирання тканин органу і біль слабшає. У пацієнта розвивається важка інтоксикація і погіршується загальний стан. В цьому випадку висока ймовірність виникнення перитоніту і розриву міхура, що загрожує людині летальним результатом.
Методи діагностики
Для підтвердження попереднього діагнозу гастроентеролог на першому прийомі вивчать анамнез пацієнта для виявлення можливої причини патології, проводить опитування з метою уточнення характеру проявилися симптомів, наявності захворювань печінки та жовчного міхура у найближчих родичів, способу харчування, умов професійної діяльності та здійснює огляд методом пальпації. Лікар обмацує уражений орган, що дозволяє визначити його збільшення та напружений стан.
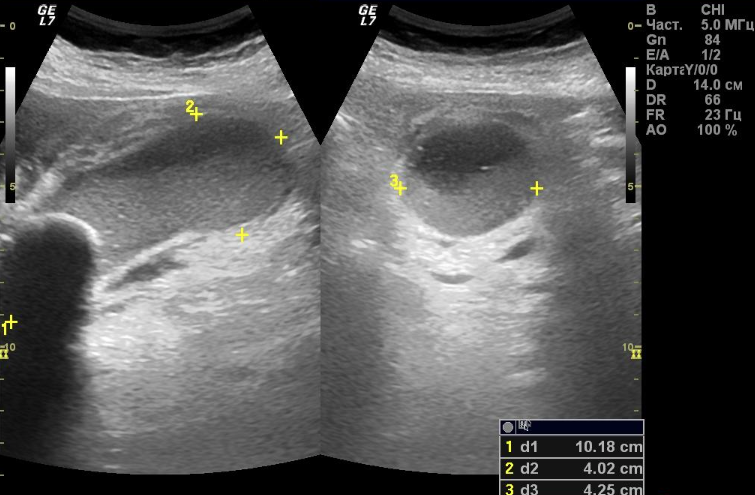 Обутрационный холецистит показаний на фото
Обутрационный холецистит показаний на фото
Далі призначаються такі види діагностичних досліджень:
- клінічний аналіз крові для уточнення наявності інфекції (підвищення лейкоцитів і ШОЕ) і біохімія (збільшення рівня білірубіну);
- аналізи сечі й калу проводяться з метою уточнення концентрації білірубіну. При розвитку патології вона знижується, так як жовчний пігмент надходить в шкіру, надаючи їй жовтяничний відтінок;
- асд (печінкові проби) вказує на зміни в печінці, пов’язані з закупоркою загальної жовчної протоки;
- УЗД (МРТ, КТ). Є основним методом діагностики, за допомогою якого визначається збільшення розміру ураженого органу (до 10-11 см), потовщення (5 мм і більше) і подвоєння його стінки, наявність каменів і скупчення жовчі. УЗД дозволяє виявити супутні патології і ускладнення;
- дуоденальне зондування. З допомогою зонда виконується забір жовчі для проведення дослідження, яке допоможе визначити її насиченість та рівень білірубіну в ній.
В обов’язковому порядку під час діагностики необхідно диференціювати захворювання від таких патологій зі схожою клінічною картиною, як виразка, печінкова колька, гострий панкреатит і апендицит.
Лікування обтурационного холециститу
Основними цілями лікування є усунення причини патології, полегшення симптоматики, запобігання переходу захворювання в більш складну форму і попередження розвитку ускладнень. Залежно від результатів досліджень вибирається спосіб лікування.
У початковій стадії терапія проводиться за допомогою медикаментозних препаратів, а при діагностуванні ускладнених форм призначається оперативне втручання.
Медикаментозне лікування
Консервативна терапія передбачає прийом таких препаратів:
- анальгетики (Баралгін);
- антибіотики у вигляді внутрішньом’язових ін’єкцій (Эритомицин, Цефтріаксон);
- протимікробні (Нітроксолін, Бісептол);
- антигельмінтні (Вермокс, Немозол);
- спазмолітики (Папаверин, Бускопан);
- дезінтоксикаційні (Реамберін);
- потиворвотные (Церукал, Метоклопромид);
- імуномодулятори (Имунофан);
- препарати, дія яких спрямована на розчинення жовчних каменів (Хенофальк, Литофальк).
В окремих випадках з допомогою тільки медикаментозного лікування можна добитися вирішення проблеми, тому для дроблення каменів призначають неінвазивні операції (холедохостомия, назобилиарное дренування, холецистомия та ін) і радикальне хірургічне втручання.
Лікарські препарати при цьому використовують в післяопераційний період для запобігання розвитку запалення і рецидиву.
Хірургічне втручання
Полягає у видаленні жовчного міхура. Існує 3 види холецистектомії:
Здійснюється за допомогою лапароскопа і хірургічних інструментів, які вводиться через невеликі проколи (до 1 см) в черевній стінці. Лапароскоп обладнаний невеликий камерою і дозволяє контролювати хід операції, видаючи зображення на монітор. Перевагою лапароскопії є відсутність шрамів. Реабілітаційний період у цьому випадку скорочується до 4 доби, так як ризик виникнення ускладнень мінімальний.
Черевна порожнина розкривається в області жовчного міхура і уражений орган разом з конкрементами видаляється. На животі залишається рубець, довжина якого становить 20-25 см. лапаротомія використовується в основному при відсутності можливості проведення більш делікатної операції або підозрі на розвиток ускладнень.
Призначається при наявності протипоказань до проведення вищезазначених операцій. При цьому пацієнту в область поразки через невеликий розріз на передній черевній стінці вводять дренажну систему і відкачують конкременти, жовч, гній.
У післяопераційний період необхідно дотримуватися дієти і всі рекомендації лікаря щодо прийому медикаментозних препаратів та ведення способу життя, що дозволить знизити ризик розвитку ускладнень і рецидивів.
Народні засоби
Нетрадиційна медицина застосовується в якості допоміжного лікування, так як самостійно не здатна вирішити виниклу проблему. Вибір народного засобу і його дозування необхідно попередньо обговорити з лікарем, так як неправильне лікування може ускладнити перебіг захворювання.
Представимо наступні рецепти, використовувані при обтурационном холециститі:
- відвар з кори крушини, кульбаби, кореня барбарису і цикорію. Інгредієнти беруться в пропорції 1:2:2:2. Подрібнені рослини заливають 250 мл окропу і залишають варитися на дрібному вогні 30 хв. Засіб вживають в теплому вигляді перед сном по 1 склянці;
- відвар кульбаби. 40 г сухих коренів рослини заливають 0,5 л води. Доводять засіб до кипіння і знімають з вогню через 10 хв. Після охолодження відвар проціджують. Вживають по ? склянки перед прийомом їжі;
- відвар з м’яти і чистотілу. Інгредієнти змішуються в рівних частинах. Заливають 2 ст. л. отриманого збору 250 мл окропу і залишають на водяній бані. Через 30 хв. засіб проціджують. Пити відвар потрібно 2 р. на добу (вранці і ввечері) по 250 мл;
- зелений чай необхідно вживати хоча б по 1 чашці в день у гарячому вигляді;
- чай з полину і хвоща польового. Трави, взяті в рівних пропорціях, заливають окропом. Приймають вранці та ввечері;
- настоянка на березових листя. 3 ст. л. листя заливають 0,5 л окропу і настоюють в термосі протягом 8 год. Вживають 3 р. в день, розділивши отриману настоянку на 3 частини.
При погіршенні стану необхідно припинити прийом народного засобу та звернутися до лікаря.
Дієта
Лікування будь-якого захворювання не обходиться без дотримання дієти, метою якої при обтурационном холециститі є зниження кислотності і виділеної жовчі. Для цього необхідно виключити з раціону харчування такі продукти:
- борошняне;
- солодощі;
- копченості;
- смажена їжа;
- кислі ягоди і фрукти;
- печінка;
- сало;
- жирне м’ясо;
- гриби;
- бобові;
- капуста;
- часник і цибулю;
- цитрусові;
- соління;
- консерви;
- маринади;
- свіжий хліб;
- продукти з какао;
- кави;
- алкоголь;
- газовані напої.
Приготовлені страви не повинні включати прянощі, оцет і гострі приправи. Вони повинні подаватися у відварному, тушкованому або запеченому вигляді. В якості перших страв перевагу необхідно віддавати овочевим протертим супів або бульйону, приготованим на нежирному м’ясі (індичка, кролик, курка, телятина). На друге рекомендується вживати розварені каші (гречка, пшенична, вівсяна каша) з котлетами або тюфтельками. З молочних продуктів можна їсти нежирну сметану, кефір і сир. Дуже корисними будуть свіжі фрукти і овочі.
Необхідно дотримувати наступні правила прийому їжі:
- добова доза рослинних жирів не повинна перевищувати 80 г;
- їжа вживається невеликими порціями 5-6 р. в день;
- рідини потрібно випивати 2-2,5 л на добу;
- перевага віддається білкової їжі;
- калорійність добового раціону харчування становить 2000 калорій;
- обмеження вуглеводних продуктів;
- страви подаються в теплому вигляді;
- мінімальне вживання солі;
- заборона на алкоголь.
Повернення до звичного раціону харчування має бути обговорений з лікарем, введення нових продуктів дозволяється не раніше ніж через місяць після проведення операції.
Можливі ускладнення
При несвоєчасному зверненні до лікаря або неефективності терапії внаслідок неправильно встановленого діагнозу у пацієнта можуть виникнути наступні ускладнення:
- перитоніт;
- холангіт;
- перфорація стінок жовчного міхура;
- скупчення гнійного ексудату в ураженому органі (эпиема);
- водянка;
- околопузырный і поддіафрагмальний абсцес;
- печінкова недостатність і цироз;
- билирубиновая енцефалопатія.
Некроз тканин і інфекція може стати причиною сепсису, який у більшості випадків призводить до смерті, тому не варто нехтувати зверненням до лікаря при появі болю в області жовчного міхура.
Профілактика
Попередити розвиток обтурационного холециститу можна з допомогою профілактичних заходів, спрямованих на зниження ризику виникнення конкрементів у жовчному міхурі. Для цього необхідно виконувати наступні дії:
- якомога рідше вживати алкоголь;
- дотримуватись правил здорового харчування;
- стежити за масою тіла;
- вживати необхідну кількість рідини;
- уникати травмонебезпечних ситуацій;
- не зловживати певними лікарськими препаратами;
- своєчасно проходити профогляди у лікаря і пролечивать хронічні захворювання органів травної та ендокринної системи.
Патологія вважається небезпечною, оскільки може викликати серйозні ускладнення і стати причиною смертельного результату. Її виникнення пов’язане з ЖКХ, тому лікування необхідно починати при перших проявах болю в області жовчного міхура. Це допоможе знизити ризик розвитку обтурационного холециститу і позбавить вас від хірургічного втручання.