Зміст статті:
УЗД малого тазу у жінок проводиться з метою профілактики захворювань або для підтвердження наявної патології. Провідною ознакою, за якою лікар робить висновок, є товщина ендометрію. Неправильно вибраний час для проведення діагностики може зробити процедуру неінформативні. Залежно від цілей обстеження лікар рекомендує жінці пройти діагностику в певний момент циклу, щоб точно поставити діагноз.
Що таке УЗД малого тазу
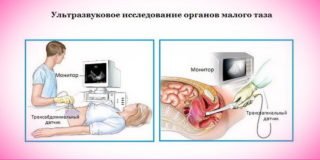 Ультразвукове обстеження внутрішніх органів, що знаходяться в малому тазі, вважається одним з найбільш безпечних. Його використовують для вагітних жінок, маленьких дітей. Принцип ультразвуку заснований на обміні інформацією між датчиком і організмом. Датчик посилає сигнал, який по-різному відбивається від здорового і хворого органу. На екрані монітора лікар бачить зміни, що відбуваються всередині.
Ультразвукове обстеження внутрішніх органів, що знаходяться в малому тазі, вважається одним з найбільш безпечних. Його використовують для вагітних жінок, маленьких дітей. Принцип ультразвуку заснований на обміні інформацією між датчиком і організмом. Датчик посилає сигнал, який по-різному відбивається від здорового і хворого органу. На екрані монітора лікар бачить зміни, що відбуваються всередині.
Для діагностики жіночих захворювань використовують кілька видів датчиків:
- абдомінальні;
- трансвагінальні;
- трансректальные.
Абдомінальний прилад дозволяє проводити обстеження через черевну стінку. На досліджуваний ділянку наноситься спеціальний гель, по якому лікар водить датчиком. Трансвагінальні пристрою показано при гінекологічних захворюваннях шийки матки, піхви. Прилад вводиться в піхву. Трансректальные датчики застосовуються в проктології, онкології, гінекології, щоб оцінити ступінь пошкодження сусідніх тканин. Перед дослідженням пацієнтові роблять клізму і очищають пряму кишку.
Показання до діагностики
Профілактичні обстеження з допомогою апарату УЗД повинні проводитися один раз у 2 роки. Жінкам у період менопаузи або після 40 років показано щорічне відвідування діагностичного кабінету.
 Гінеколог направляє на обстеження в наступних випадках:
Гінеколог направляє на обстеження в наступних випадках:
- якщо є порушення в менструальному циклі;
- для визначення причини безпліддя;
- при плануванні вагітності;
- перед операцією з видалення пухлин – міоми, фіброми;
- перед перериванням вагітності або після аборту;
- при підозрі на позаматкову вагітність;
- пухлинні і запальні захворювання сечостатевої системи;
- ендометріоз;
- на різних строках вагітності.
При пухлинах молочної залози проводиться обов’язкове обстеження органів малого тазу для виключення метастазів в матку, придатки або лімфатичні вузли.
Уролог призначає діагностику при хворобливому сечовипусканні, наявності крові в сечі.
Оптимальний час проведення УЗД в залежності від цілей обстеження
УЗД органів малого тазу роблять в будь-який день, крім місячних. Зазвичай на 5 – 7 день після їх початку. У цей період шар ендометрію має товщину 3 – 6 мм, що дозволяє побачити самі незначні зміни внутрішнього шару матки: пухлинні процеси, кісти ендометрію або жовтого тіла, поліпи. Різна ступінь ехогенності дає можливість лікарю точно поставити діагноз.
Дослідження проводяться також в інші дні, але враховуються зміни, характерні для даного періоду. Шар ендометрія потовщується до моменту овуляції і може приховувати деякі процеси в матці, тому при підозрах на пухлину рекомендується дотримуватися строків, визначених лікарем.
При підозрі на міому матки
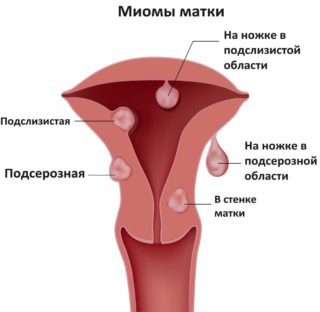 Міома – це доброякісна пухлина, яка росте з м’язового шару матки. Має круглу форму і більш щільну консистенцію, ніж сусідні тканини. На початкових стадіях захворювання слабо себе проявляє. Щоб побачити невелику пухлину, ультразвукове дослідження проводять не пізніше 7-денного місячного циклу, коли шар ендометрію має найменшу товщину.
Міома – це доброякісна пухлина, яка росте з м’язового шару матки. Має круглу форму і більш щільну консистенцію, ніж сусідні тканини. На початкових стадіях захворювання слабо себе проявляє. Щоб побачити невелику пухлину, ультразвукове дослідження проводять не пізніше 7-денного місячного циклу, коли шар ендометрію має найменшу товщину.
Міома може розташовуватися в м’язовому шарі матки, під слизовою оболонкою або по зовнішньому контуру.
- Субсерозная (зовнішня) пухлина рідко проявляє себе і діагностується при випадкових оглядах. Може доставляти незначний дискомфорт, якщо має великий діаметр і здавлює сусідні тканини і органи. Не має особливого значення, на який день циклу робити УЗД малого тазу у жінок, так як внутрішній шар не впливає на зовнішній контур матки.
- Внутрішньом’язова (интрамуральная) міома впливає на місячний цикл, викликаючи його порушення і хворобливі відчуття в малому тазу.
- Підслизова (субмукозная) пухлина росте в глибокому шарі м’язів. При такому розташуванні найяскравіше проявляються симптоми захворювання. УЗД призначають на 23 – 25 день циклу.
- Межмышечное (інтерстиційний) миоматозное розростання викликає рясні менструації і болю, якщо вузол набрякає або некротизирует. Чинить негативний вплив на сусідні органи – сечовий міхур, пряму кишку.
- Шийкова міома росте в просвіті шийки матки. Виявляється у 5% пацієнток. Лікар призначає вагінальне УЗД при появі болю під час статевого акту і виділення крові з піхви. Визначити наявність міоми в шийці матки можна в будь-який день циклу.
Завдання лікаря – визначити місце розташування пухлини, якщо необхідно буде робити операцію. При множинних вузлах потрібно точно знати їх кількість і розташування у матці або на зовнішньому контурі.
При ендометріозі
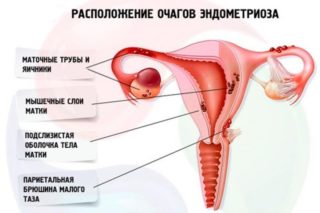 Обстеження жінки на предмет розростання шару ендометрію проводиться на 24 – 25 день циклу, тобто максимально близько до початку менструації. У цей період ендометрій має найбільшу товщину і добре візуалізується. Ендометрій реагує на жіночі статеві гормони, тому при наявності вогнищ в інших органах вони також проглядаються на екрані монітора. Збільшена тканина змінює контури матки. Для того щоб точно встановити, чи є форма органу неправильної спочатку, чи це результат захворювання, необхідно провести діагностику на початку циклу. Якщо правильний контур відновлюється, значить, у жінки є ендометріоз.
Обстеження жінки на предмет розростання шару ендометрію проводиться на 24 – 25 день циклу, тобто максимально близько до початку менструації. У цей період ендометрій має найбільшу товщину і добре візуалізується. Ендометрій реагує на жіночі статеві гормони, тому при наявності вогнищ в інших органах вони також проглядаються на екрані монітора. Збільшена тканина змінює контури матки. Для того щоб точно встановити, чи є форма органу неправильної спочатку, чи це результат захворювання, необхідно провести діагностику на початку циклу. Якщо правильний контур відновлюється, значить, у жінки є ендометріоз.
Завдання лікаря – побачити вогнища в черевній порожнині або на яєчниках, що є показанням до оперативного втручання. Мінус УЗД діагностики при ендометріозі у тому, що апарат погано визначає початкову стадію захворювання. Єдиним інформативним методом в даному випадку є лапароскоп.
За допомогою ультразвуку визначають стадії ендометріозу:
- невеликі вогнища;
- глибокі вогнища;
- множинні глибокі ураження з утворенням кіст;
- множинні осередки, які проростають стінки сечового міхура, яєчники, піхву.
Точно визначити наявність вогнищ можливо лише на другій стадії захворювання. Эндометроз є однією з причин безпліддя, тому перевіряється не тільки матковий шар, але і фаллопієві труби, яєчники, черевна порожнина.
На початку циклу ендометріоз визначають по наявності вогнищ на яєчниках і маткових трубах. Додатковою ознакою є кругла форма матки.
Для кращого результату рекомендується проводити діагностику на одному і тому ж апараті. Контролювати процес лікування також необхідно на одному пристрої. Таким чином можна провести порівняльний аналіз знімків і виявити відмінності до і після лікування.
При плануванні вагітності
Якщо планується вагітність, УЗД органів малого тазу у жінок краще робити до її настання. Деякі захворювання здатні викликати зміни кровотоку в матці, що може призвести до ускладнень під час вагітності.
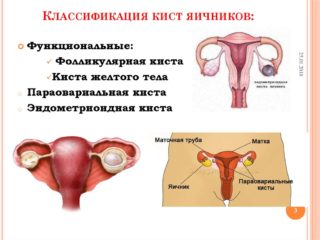 Що виявляє ультразвукове обстеження:
Що виявляє ультразвукове обстеження:
- вроджені патології репродуктивної системи – недорозвинена матка, перегородки в порожнині, подвоєння статевих органів (часткове або повне);
- кісти яєчників, які можуть бути причиною безпліддя;
- запальні процеси в фаллопієвих трубах, внаслідок чого плодове яйце не потрапляє в матку, а закріплюється в трубі і починає зростати;
- хронічний ендометрит – запалення матки, при якому порожнина збільшується і в ній накопичуються гази;
- пухлинні новоутворення – доброякісні або злоякісні.
Будь-які захворювання необхідно лікувати на етапі підготовки до вагітності, особливо якщо в минулому були запалення. При вроджених аномаліях розвитку статевих органів можливість мати дітей природним шляхом не гарантована.
При підготовці до протоколу ЕКО
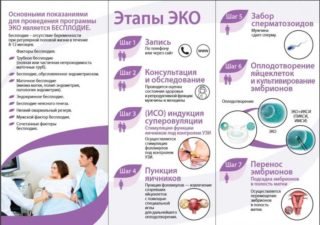 При виборі екстракорпорального методу запліднення жінці призначається ряд діагностичних процедур і тестів для визначення можливості виносити штучно впроваджений ембріон. На першому етапі з допомогою УЗД визначають стан внутрішніх статевих органів – матки і придатків. Не повинно бути ознак запального процесу, так як він впливає на приживлюваність плодового яйця.
При виборі екстракорпорального методу запліднення жінці призначається ряд діагностичних процедур і тестів для визначення можливості виносити штучно впроваджений ембріон. На першому етапі з допомогою УЗД визначають стан внутрішніх статевих органів – матки і придатків. Не повинно бути ознак запального процесу, так як він впливає на приживлюваність плодового яйця.
Проводиться оцінка прохідності фаллопієвих труб. Застосовуються два методу: лапароскопічний або УЗД. Другий більш безпечний і не травматичний.
Огляд внутрішнього шару матки виконується вагінальним датчиком або гистероскопом. Обидва методу інформативні, але можуть бути свідчення на користь першого чи другого.
Перед зачаттям УЗД також роблять чоловікові, щоб виключити варикоз вен мошонки. Якість сперми в такому разі може бути гірше із-за поганого обміну речовин у тканинах.
Під час вилучення яйцеклітин УЗД апарат використовують для контролю за голкою. Після запліднення і перенесення цистобласты в порожнину матки у жінки починає вироблятися гормон ХГЛ, за яким визначають успіх ЕКО. Перше УЗД робиться через місяць після підсадки ембріонів при високому рівні ХГЛ. Зазвичай використовують абдомінальний датчик, що фіксує наявність плода в матці.
На більш ранніх термінах за медичними показаннями застосовують вагінальний спосіб обстеження. Це важливо, якщо є підозра на неправильну імплантацію плідного яйця – у трубах, яєчниках або черевної порожнини.
Під час вагітності
Діагностику під час нормально протікає вагітності проводять 3 – 4 рази. При патологіях може знадобитися більш часте обстеження.
Перший раз рекомендують пройти УЗД, коли ембріон досягає віку 11 тижнів. Більш ранні огляди не рекомендуються, так як відбувається закладка і формування внутрішніх органів плоду, а ультразвукове вплив до кінця не вивчено.
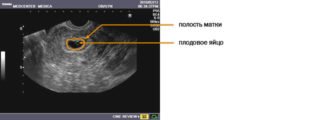 УЗД на ранніх термінах вагітності
УЗД на ранніх термінах вагітності
На ранніх стадіях вагітності проводять дослідження, якщо у жінки є мажучі кров’янисті виділення з піхви або присутні болісні відчуття. Це може свідчити про позаматкової вагітності. На терміні 11 – 12 тижнів виключаються порушення в розвитку, не сумісні з життям, завмерла вагітність. Якщо у плода є генетичні відхилення, можливо переривання вагітності за медичними показаннями.
Друге обстеження проводиться після 20 тижнів. На даному етапі добре візуалізуються всі внутрішні органи плода. В першу чергу – стан серцево-судинної і нервової системи. В цей час вже визначається стать дитини.
Третє відвідування кабінету УЗД необхідно на 32 тижні. Лікар визначає передлежання плода та вивчає діяльність усіх систем організму. Важливе значення має стан плаценти і шийки матки, її готовність до пологів. Лікар використовує метод Доплера, щоб оцінити кровоносну систему і швидкість руху крові по судинах у дитини. У матері оцінюється кровотік у плаценті та матці.
Проведення УЗД під час менструації
Для проведення УЗД малого тазу при місячних є певні свідчення:
- болі під час менструації, які припиняються після місячних;
- наявність кісти яєчника, структура якої добре візуалізується в перші дні менструального циклу;
- перевірка дозрівання фолікула, порушення якого може приводити до безпліддя.
Якщо почалася кровотеча з невідомих причин, УЗД проводять в екстреному порядку, незалежно від наявності виділень. Може бути рекомендовано як абдомінальне дослідження, так і вагінальне. Метод визначає лікар залежно від передбачуваної причини.
Підготовка до процедури її проведення
Підготовка до ультразвукового обстеження проводиться по-різному. Це залежить від мети і способу дослідження: абдомінальний або вагінальний.
 Якщо в лікувальному закладі використовується застаріле обладнання, лікар попередить пацієнтку, що для ефективності необхідно наповнити сечовий міхур. Це означає, що протягом 3 – 4 годин до передбачуваного обстеження не можна мочитися. При цьому випивають близько 1,5 л води. На новому обладнанні такої необхідності немає.
Якщо в лікувальному закладі використовується застаріле обладнання, лікар попередить пацієнтку, що для ефективності необхідно наповнити сечовий міхур. Це означає, що протягом 3 – 4 годин до передбачуваного обстеження не можна мочитися. При цьому випивають близько 1,5 л води. На новому обладнанні такої необхідності немає.
Загальні рекомендації зводяться до живлення. Небажано включати в раціон газоутворюючі продукти і грубу клітковину, так як це викликає застій в кишечнику і відбивається на результатах УЗД.
Впливає на результати обстеження рентген з контрастом, в якості якого використовується барій. Рекомендується почекати 3 – 4 дні між рентгеном і ультразвуковою діагностикою.
При трансвагінальної обстеженні рекомендується повністю випорожнити сечовий міхур. Незайвою буде очисна клізма. Жінці потрібно взяти з собою в кабінет презерватив, який одягають на датчик.
Якщо УЗД призначено на перші дні місячних, не можна спринцюватися. Шийка матки в цей час прочинені, можливе інфікування. Досить гігієнічних заходів і всмоктуючої пелюшки, яку можна купити в аптеці.
Безпосередньо перед процедурою жінка повинна роздягнутися, щоб забезпечити доступ до нижньої частини живота. Лікар видавлює невелику кількість гелю, щоб зручно було маніпулювати датчиком і проводить огляд. Дослідження займає 15 – 20 хвилин. Після цього залишки гелю прибирають серветкою.
Розшифровка УЗД
Перше, що показує діагностика – це розміри органів: матки, яєчників, труб. Збільшення розмірів говорить про патологічному процесі. Збільшення яєчників можливе у другій половині місячного циклу, тому лікар враховує час проведення діагностики.
Положення органу щодо черевної порожнини впливає на функціональність. Загин матки може призводити до безпліддя.
Основною ознакою, на якій ґрунтується принцип УЗД, є ехогенність. Тканини організму мають різну щільність і по-різному відображають сигнал датчика. Сірим кольором на моніторі показані ділянки з нормальною ехогенністю. Більш темні та чорні – ділянки з низькою щільністю. Це говорить про наявність рідини. Світлі або білі – області з підвищеною ехогенністю. Це щільні утворення, через які погано проходить сигнал. Можливо, є доброякісне або злоякісне новоутворення, кальцинати. Якщо структура внутрішнього шару матки неоднорідна, має місце злоякісне переродження тканин ендометрію.
Розшифровку даних УЗД проводить вузький фахівець після письмового висновку лікаря ультразвукової діагностики.