Зміст статті:
Об’ємні утворення малого тазу відповідно до Міжнародної класифікації хвороб (МКБ) позначаються кодом від С51 до D29, диференціюються на злоякісні (C51-C63) і доброякісні (D25-D30) пухлини. За останні 10 років частота гінекологічних онкопатологій зросла на 8,5 %. Найбільш фатальною формою новоутворень є рак яєчників, займає 4-е місце серед причин летальності всіх онкологічних захворювань.
Причини утворень пухлин малого тазу у чоловіків і жінок
 Вогнищеві новоутворення в малому тазу можуть виникати в кістках, сечостатевих органах, кишечнику. Фактори, при яких утворюється пухлина, достовірно не встановлені. Дослідження виявили високу захворюваність раком у високорозвинених країнах. Це пов’язують з особливостями харчування, вживанням жирних висококалорійних продуктів, алкоголю, нікотину, кофеїну, хоча переконливих доказів немає.
Вогнищеві новоутворення в малому тазу можуть виникати в кістках, сечостатевих органах, кишечнику. Фактори, при яких утворюється пухлина, достовірно не встановлені. Дослідження виявили високу захворюваність раком у високорозвинених країнах. Це пов’язують з особливостями харчування, вживанням жирних висококалорійних продуктів, алкоголю, нікотину, кофеїну, хоча переконливих доказів немає.
Найбільш ймовірними причинами розвитку онкології малого тазу прийнято вважати наступні обставини:
- гормональний фактор: безпліддя, гормональна стимуляція та індукція овуляції;
- злоякісні утворення молочних залоз в анамнезі;
- овуляторная гіпотеза Фаталла;
- спадкова схильність: сімейний рак яєчників, молочної залози і яєчників, а також синдром Лінча II.
У новонароджених поява кісти яєчника звичайно пояснюється впливом материнських естрогенів плаценти. У підлітковий період у дівчаток можливий розвиток гематокольпоса внаслідок скупчення менструальних виділень з-за дівочої пліви або атрезії піхви. Жінки дітородного віку частіше страждають онкологічними захворюваннями через патологічної вагітності, а також травмування органів репродуктивної системи при пологах, кесаревому розтині. Найчастішою карциномою малого тазу у чоловіків є пухлина передміхурової залози.
При обстеженні у чоловіків і жінок іноді зустрічаються вроджені освіти — гідатіди яєчника, що виникають під час внутрішньоутробного розвитку статевих органів. Патологія протікає безсимптомно, до її хірургічного лікування вдаються вкрай рідко.
Класифікація новоутворень тазової локалізації
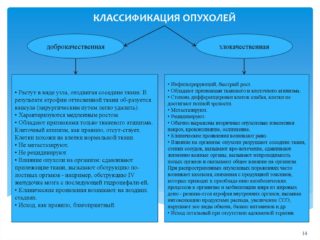 Відповідно до хірургічної класифікацією місцево-поширених пухлин, розташованих в малому тазі, виділяють 4 види новоутворень:
Відповідно до хірургічної класифікацією місцево-поширених пухлин, розташованих в малому тазі, виділяють 4 види новоутворень:
Класифікацією Grade новоутворення типируются за ступенем диференціювання клітин пухлини в такому порядку:
- Gх – не вдається визначити ступінь відмінності клітин;
- G1 – високий ступінь диференціації;
- G2 – клітини з середнім ступенем функціональних відмінностей;
- G3 – низкодифференцированные;
- G4 – клітини пухлини не мають відмінностей.
Визначення функціональних відмінностей відіграє велику роль при виборі способу терапії, а також обсягу лікувальних заходів.
 Органні і івнеорганние перитонеальні пухлини, локалізовані у малому тазі, розвиваються з наступних мезодермальных тканин:
Органні і івнеорганние перитонеальні пухлини, локалізовані у малому тазі, розвиваються з наступних мезодермальных тканин:
- ліпоми, липогранулемы — жирова клітковина;
- лейомиосаркомы — гладком’язові;
- фіброми – фіброз сполучної тканини);
- рабдомиосаркомы — поперечнополосатая мускулатура;
- лимфангиосаркомы, лимфангиомы вражають судини лімфатичної системи;
- вузлові гіперплазії, лімфоми;
- гемангіоми, гемангиосаркомы.
Для заочеревинних новоутворень характерно виявлення крові у випорожненнях, розвиток анемії внаслідок крововтрат, болі в нижній частині живота, запори.
 Симптоми пухлини малого тазу у жінок залежать від типу новоутворення. Морфологічна класифікація об’ємних утворень яєчників підрозділяє їх на 8 основних видів:
Симптоми пухлини малого тазу у жінок залежать від типу новоутворення. Морфологічна класифікація об’ємних утворень яєчників підрозділяє їх на 8 основних видів:
- епітеліальні;
- стромальноклеточные, що вражають статевої тяж і строму;
- липидноклеточные;
- герміногенні;
- гонадобластомы;
- неспецифічні для яєчника новоутворення;
- некласифіковані або недиференційовані;
- метастатичні (вторинні);
- пухлиноподібні утворення.
Доброякісні кісти в малому тазі являють собою пухлиноподібні новоутворення, всередині яких є порожнина з рідким вмістом. У них відсутня проліферативний ріст, їх капсула розтягується по мірі накопичення рідини.
В залежності від її характеру виділяють наступні різновиди кіст:
- фолікулярна (зустрічається найбільш часто, до 80%);
- кіста жовтого тіла (лютеїнова);
- Тека-лютеїнова;
- гипертекоз, гіперплазія строми;
- ендометріоїдна;
- пиовар (запальна);
- параовариальная;
- полікістоз яєчників.
До доброякісних утворень яєчника відносяться також багатокамерні кісти з порожниною, розділеного перегородками на кілька відділень.
Різновиди пухлин матки і маткових труб
 За особливостями гістологічної будови доброякісні утворення ділять на типи:
За особливостями гістологічної будови доброякісні утворення ділять на типи:
- міома (фіброзна) розвивається з клітин гладкої мускулатури;
- лейоміома — підслизова, подбрюшинная, міжм’язова;
- рабдомиома виникає поперечно-м’язової тканини;
- поліп — розростання залозистої тканини.
Виділяють наступні види злоякісних маткових пухлин:
- аденокарцинома — онкологія ендометрію, частіше розвивається на тлі гормональних змін в постклімактеричний період;
- плоскоклітинний рак — відбувається з плоского многоклеточного епітелію;
- диморфный железистоплоскоклеточный — змішаної етіології;
- світлоклітинний — уражаються гландулоциты;
- серозний — зустрічається рідко, зазвичай після 50 років;
- муцинозный — залозистий;
- найнебезпечнішим вважається недиференційована карцинома.
Частота захворюваності на онкологію маткових труб вкрай мала і становить 0,1-1,9%. Дана група утворень вивчена недостатньо, розпізнається з працею вже на останніх стадіях.
Трубчасті карциноми за гістологічними особливостями поділяються на такі типи:
- аденокарцинома;
- сосочковая аденокарцинома;
- ендометріоїдна;
- залозисто-солідний пухлина;
- низкодифференцированная карцинома.
Характерними клінічними ознаками новоутворень матки є вагінальні та ректальні кровотечі, порушення менструального циклу, виділення під час менопаузи, тягнучі болі внизу живота, домішка крові в сечі, одностороння набряклість ніг.
Характерні ознаки кістозних утворень малого таза
 На розвиток пухлиноподібних, лютеиновых або фолікулярних кіст у жінок репродуктивного віку вказує збільшення яєчників. Злоякісні утворення диференціюються за їх клініко-эхографическим ознаками. Фолікулярні кісти розташовуються збоку по відношенню до матки, мають властивість добре зміщуватися. Для них характерна наступна ехо-картина:
На розвиток пухлиноподібних, лютеиновых або фолікулярних кіст у жінок репродуктивного віку вказує збільшення яєчників. Злоякісні утворення диференціюються за їх клініко-эхографическим ознаками. Фолікулярні кісти розташовуються збоку по відношенню до матки, мають властивість добре зміщуватися. Для них характерна наступна ехо-картина:
- однокамерні, правильна, овальна форма;
- діаметр в межах 3-10 см, зазвичай 6 або 7 см;
- тонкі стінки, всередині – гладкі;
- анэхогенное вміст, присутній дистальне посилення від задньої стінки;
- у стінці кісти є поодинокі судини.
Фолікулярні кісти зазвичай зникають протягом 1-3 місяців.
Серозні або муцинозні цистаденоми мають невеликий розмір, гладкі стінки, найчастіше бувають односторонніми. Ехоструктура може визначатися як гомогенна, у муцинозных кіст конгломератное вміст з наявністю гіперехогенних суспензії.
Кісти ендометрія з неоднорідним содержимых з численними включеннями виявляються з одного боку, являють собою однокамерні пухлини, капсула нерівномірно потовщена з-за згустків крові.
Генералізовані форми карцином яєчників відрізняються неправильними обрисами конгломерату кіст солідного будови. Їх межі розмиті, по зовнішньому контуру проглядаються розростання. У більшості діагностується асцит. Пухлина проростає в товщу матки у вигляді гіпоехогенних метастазне вузлів.
Кісту малого тазу слід відрізняти від екзостозів – доброякісного наросту кістково-хрящової тканини. Причинами його розвитку є різні захворювання опорно-рухового апарату, травми.
Методи діагностики
 Виявлення різних факторів необхідно для вибору ефективної тактики лікування. Діагностика новоутворень малого тазу включає наступні заходи:
Виявлення різних факторів необхідно для вибору ефективної тактики лікування. Діагностика новоутворень малого тазу включає наступні заходи:
- збір анамнезу;
- фізикальний огляд — гінекологічне дослідження, пальпація лімфовузлів;
- лабораторна діагностика — розгорнутий аналіз крові, загальний аналіз сечі, визначення біохімічних показників, тест на онкомаркери, коагулограма, забір мазків шийки матки;
- обстеження із застосуванням спеціального обладнання.
Інструментальна діагностика пухлин малого тазу заснована на застосуванні наступних методик:
- аспіраційної біопсії ендометрію;
- пункції порожнин утворень;
- діагностичного вискоблювання, лапароскопії, які дозволяють визначити гістологічні характеристики новоутворення;
- УЗД органів малого тазу, черевної порожнини виконують з метою визначення ступеня поширеності патологічного освіти, вивчення стану лімфатичних вузлів;
- рентгенографії грудної клітки;
- контрастної магніторезонансної томографії (МРТ) області малого тазу, щоб оцінити глибину інвазії пухлини;
- при экстрагенитальном поширення новоутворення призначають позитронно-емісійну томографію (ПЕТ);
- всім пацієнтам роблять електрокардіографію (ЕКГ).
Ультразвукове дослідження є рутинним методом діагностики пухлин малого тазу.
При новоутвореннях невеликого розміру найбільш інформативна трансвагинальная ехографія, якщо освіта перевищує 6-7 см раціональніше проводити трансабдоминальную ехографію.
Для вибору оптимальних варіантів терапії рекомендується проводити додаткові дослідження. За показаннями роблять цитологічний аналіз змивах з очеревини, а також цитоскопию, кольпоскопію, ректороманоскопію, колоноскопію, сцинтиграфію. Після хірургічного видалення пухлини проводять її гістологічне дослідження.
Особливості терапії
 Пацієнтам з підозрою на функціональну кісту яєчника необхідно через кілька менструальних циклів пройти контрольну ехографію. У сприятливому випадку відзначається зменшення розмірів освіти протягом 4 місяців. Якщо є ускладнення, біль, збої циклу або кіста перевищує 5-6 см показано оперативне видалення пухлини. При наявності запальних процесів призначають курс антибіотиків.
Пацієнтам з підозрою на функціональну кісту яєчника необхідно через кілька менструальних циклів пройти контрольну ехографію. У сприятливому випадку відзначається зменшення розмірів освіти протягом 4 місяців. Якщо є ускладнення, біль, збої циклу або кіста перевищує 5-6 см показано оперативне видалення пухлини. При наявності запальних процесів призначають курс антибіотиків.
Основним принципом лікування є максимальне збереження органів і тканин, а також малоинвазивность. Пухлиноподібні новоутворення невеликих розмірів без ускладнень лікують за допомогою комбінованих оральних контрацептивів, вазоактивними засобами, способами метаболічної терапії. Більш кардинальними методами лікування є цистектомія, лапароскопія, эндокоагуляция і репозиція яєчника.
При наявності доброякісних або злоякісних пухлин у пацієнтів репродуктивного віку виконують цистектомію, овариоэктомию, біопсію здорового яєчника. Під час менопаузи проводять операцію з тотальної або субтотальної гистерэктомией з матковими придатками, при необхідності проводиться променева терапія.
У післяопераційний і постлучевой період рекомендовано симптоматичне знеболювання, правильне збалансоване харчування, контроль функціонування кишечника і запобігання утворення запорів, легка фізичне навантаження.
Можливі наслідки та ускладнення
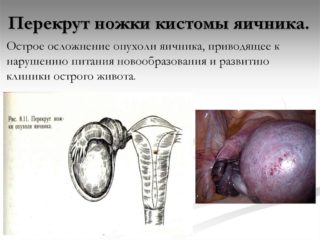 Найбільш частими ускладненнями кіст малого тазу є апоплексия і перекрут ніжки. Завжди присутній ризик розриву капсули кістозного освіти, освіти ковоизлияний всередину порожнини.
Найбільш частими ускладненнями кіст малого тазу є апоплексия і перекрут ніжки. Завжди присутній ризик розриву капсули кістозного освіти, освіти ковоизлияний всередину порожнини.
Перекрут ніжки кісти і апоплексия клінічно проявляються ознаками гострого живота. При перекруте при ехографії видно потовщення стінок, іноді визначається подвійний контур із-за набряку та крововиливів. Про тяжкості патологічного процесу свідчить відсутність або наявність кровопостачання тканини яєчника. Апоплексия виникає внаслідок розриву кістозної капсули або крововиливи.
Внаслідок порушення функціонування лімфатичної системи органів малого тазу у післяопераційний період є ймовірність розвитку ускладнень у вигляді лімфореі, лимфокисты, лімфостазу, сіроми, набряку.
Способи профілактики новоутворень малого тазу
Запобігти розвитку гінекологічних пухлин, а також перетворення доброякісних утворень у злоякісні, допомагає регулярне спостереження за жінками і чоловіками, особливо входять у групу ризику щодо онкологічних захворювань.
З метою профілактики рекомендується проводити фізикальне обстеження пацієнтів, що включає гінекологічний огляд, аналіз мікрофлори піхви. Слід щорічно виконувати ультразвукове дослідження заочеревинного простору, черевної порожнини, малого тазу. Прооперованим хворим протягом 3 років УЗД роблять кожен квартал 4 рази в рік, протягом 4-го і 5-го років – раз у півроку.
Не менше 1 разу на рік необхідно проходити рентгенографію грудної клітки. При наявності скарг або симптомів побічно або безпосередньо вказують на пухлину, а також виявлення ущільнень при огляді, слід виконувати поглиблене діагностування з використанням більш інформативних методів дослідження.
Прогноз і виживаність пацієнтів
 Однією з найважчих в онкології є проблема діагностики і лікування пухлин. Більшість новоутворень малого тазу виявляється на пізніх стадіях розвитку, а терапевтичні заходи часто не приносять бажаних результатів.
Однією з найважчих в онкології є проблема діагностики і лікування пухлин. Більшість новоутворень малого тазу виявляється на пізніх стадіях розвитку, а терапевтичні заходи часто не приносять бажаних результатів.
Загальна виживаність пацієнтів з онкологією статевих органів за п’ятирічний період залишається на рівні 35-40 %. Згідно зі статистикою смертність від раку яєчників стоїть на 5 місці, випереджаючи злоякісні утворення матки. Протягом першого року з моменту виявлення патології помирає близько 35% хворих. Прогноз при лікуванні новоутворень на 1 стадії становить 75-85%, другий до 75%, третьої-до 25%, виживання пацієнтів з 4 стадією не більше 10%.
За останній час відзначається незначне підвищення рівня п’ятирічної виживаності приблизно на 3-4%. Це обумовлено не тільки підвищенням якості методів діагностики, але і застосуванням ефективної платинової хіміотерапії герміногенних утворень (дисгерміноми, недисгерминомы, дермоїдні кісти) і дисемінованих видів раку яєчників.