Реактивний панкреатит – серйозне захворювання, яке в дитячому віці становить особливу небезпеку, оскільки може завдати чималої шкоди зростаючому організму. У дітей воно розвивається раптово, і найголовніше в даному випадку – надати хворому своєчасну допомогу і запобігти можливі ускладнення. У нашій статті ви дізнаєтеся, як розпізнати реактивний панкреатит у дітей, які симптоми і методи лікування існують.
Реактивний панкреатит у дітей: симптоми і лікування
Що таке реактивний панкреатит?
Зміст
- 1 Що таке реактивний панкреатит?
- 1.1 Причини реактивного панкреатиту у дітей
- 1.2 Симптоми реактивного панкреатиту
- 2 Чим небезпечний реактивний панкреатит?
- 3 Перша допомога
- 4 Діагностика реактивного панкреатиту
- 5 Лікування реактивного панкреатиту
- 6 Харчування при реактивному панкреатиті
- 7 Профілактика
- 7.1 Відео — Панкреатит у дитини
Підшлунковою залозою називають орган, який виконує в організмі відразу кілька функцій – бере участь у травленні і виробляє гормони, що регулюють рівень цукру в організмі. Реактивний панкреатит – захворювання, яке характеризується розвитком патологічних процесів в протоках залози, з-за чого виробляються ферменти не потрапляють в дванадцятипалу кишку, а залишаються в її тканинах, внаслідок чого вони починають руйнуватися. З часом захворювання може придбати хронічний характер і призвести до серйозних порушень роботи травної системи та інших органів.
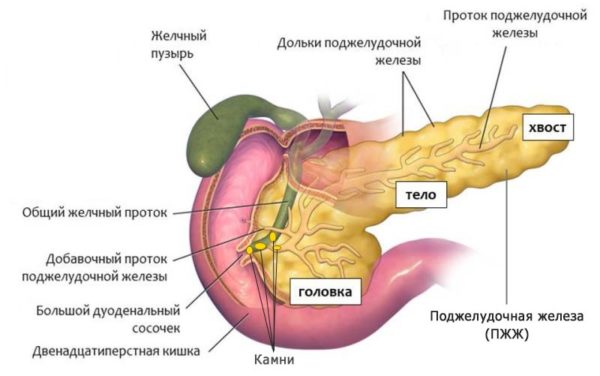
Підшлункова заліза
Для довідки: раніше реактивний панкреатит був «дорослої» хворобою, але в останнє десятиліття він часто діагностується у дітей – це пов’язано із збільшенням кількості нездорової їжі, консервантів і хімічних добавок в дитячому раціоні.
Причини реактивного панкреатиту у дітей
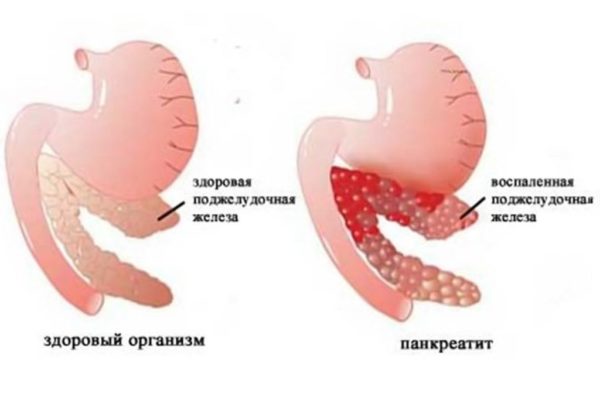
Запалення підшлункової залози при панкреатиті
Реактивний панкреатит виступає не самостійним захворюванням, а розвивається на тлі ряду захворювань і патологічних станів, в число яких входять:
- неправильне харчування, відсутність режиму прийому їжі, регулярне вживання напівфабрикатів, снеків (чіпсів, сухариків, горішків);
- інфекційні, запальні та аутоімунні хвороби, включаючи паротит, краснуху, циталомегавирус і т. д.;
- жовчнокам’яна хвороба, закупорка жовчних протоків та інші порушення роботи жовчовивідних шляхів;
- анатомічні порушення будови підшлункової залози, жовчних шляхів, травного тракту;
- спадкова схильність (муковісцидоз та інші генетичні захворювання);
- метаболічні порушення, що супроводжуються високою концентрацією ліпідів або кальцію;
- прийом деяких лікарських препаратів (антибіотики, кортикостероїди, цитостатики);
- травми живота та грудної області;
- ендокринні і гормональні порушення;
- стреси, психоемоційні навантаження.
Дітям перенести панкреатит набагато важче, ніж дорослим
Увага: найчастіше реактивний панкреатит викликають погрішності в харчуванні (68%), на другому місці стоять інфекційні захворювання (21%), далі йдуть патології травної системи і травми області живота.
Симптоми реактивного панкреатиту
Захворювання у дітей розвиваються раптово, іноді буквально за кілька годин – вранці дитина може бути абсолютно здорова, а ввечері з’являються яскраво виражені симптоми.
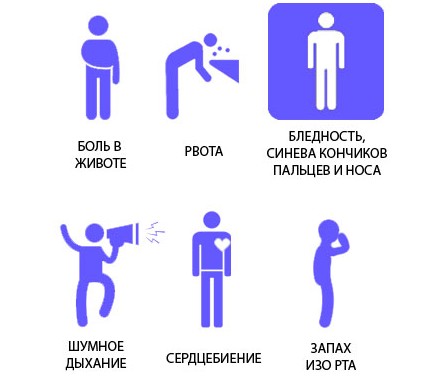
Ознаки панкреатиту

Блідість шкіри і загальна слабкість — насторожуючі симптоми
У число інших симптомів реактивного панкреатиту входить пожовтіння або блідість шкірних покривів, білий наліт на язиці, сухість у роті, відрижка, підвищене газоутворення і метеоризм.
Зверніть увагу. Чим молодша дитина, тим менш виражені симптоми захворювання, тому батькам не варто ігнорувати навіть незначні прояви неспокою і поганого самопочуття.
Чим небезпечний реактивний панкреатит?
У більшості випадків порушення виникає як реакція організму на потрапляння в організм шкідливих хімічних речовин, дисфункції травної системи, інфекції і запальні процеси. При своєчасній терапії ці зміни безпечні для організму, але якщо лікування відсутній, у дитини може розвинутися цукровий діабет й незворотні зміни в підшлунковій залозі, які потребують хірургічного втручання і видалення частини органа.

При появі перших симптомів потрібно показати дитину лікарю
Крім того, панкреатит підвищує ризик розвитку одного з найбільш серйозних та несприятливих в діагностичному плані видів онкології – раку підшлункової.
Перша допомога
При розвитку симптомів реактивного панкреатиту у дитини слід відразу ж викликати «швидку допомогу» – будь-яке зволікання, а тим більше самолікування може призвести до непоправних наслідків.

Перша допомога при реактивному панкреатиті у дитини ділиться на кілька кроків
У переважній більшості випадків дітям з підозрою на захворювання потрібна госпіталізація і лікування в умовах стаціонару. В очікуванні бригади медиків необхідно зробити наступне:
- укласти дитини (краще за все на бік, щоб запалений орган не тиснув на сонячне сплетіння) і не давати йому є;
- помістити на область живота холодний компрес або грілку з водою;
- у перервах між нападами блювоти давати пити чисту воду невеликими ковтками.

Використовуючи мішок для льоду, можна зробити холодний компрес
Увага: при підозрі на розвиток панкреатиту не можна використовувати болезаспокійливі препарати – вони можуть змазати картину захворювання і ускладнити встановлення діагнозу.
Діагностика реактивного панкреатиту
Симптоми захворювання схожі на ознаки отруєння, апендициту та інших шлунково-кишкових патологій, тому ставити діагноз, грунтуючись виключно на зовнішніх проявах, не можна.
Діагностика захворювання
Для виявлення панкреатиту необхідна комплексна діагностика, яка включає інструментальні та клінічні методи.
МРТ — більш комфортний метод діагностики ніж всі інші, тому його застосовують навіть для дітей
Крім перерахованих вище досліджень, дитині може знадобитися КТ, МРТ, рентгенологічне обстеження кишечника, а також консультація гастроентеролога, генетика та інших вузьких фахівців.
Лікування реактивного панкреатиту
В першу чергу дитині слід забезпечити постільний режим і повний спокій. У перші добу хворим показано лікувальне голодування – можна пити тільки лужну мінеральну воду без газу або неміцний чай. Терапія проводиться консервативними методами, а вибір схеми лікування і конкретних препаратів залежить від вираженості симптомів, віку й особливостей організму дитини.

Самостійні спроби батьків впоратися з положенням можуть призвести до тяжких наслідків
Як правило, реактивний панкреатит лікується наступними медикаментозними препаратами:
- болезаспокійливі засоби та спазмолітики (Но-шпа, Дротаверин, Баралгін М);
- препарати для зниження вироблення шлункового соку (Пирензепин та його аналоги);
- протиблювотні засоби (Церукал);
- ліки, що містять ферменти підшлункової залози (Мезим, Панкреатин, Креон);
- глюкозо-сольові розчини для усунення інтоксикації і зневоднення.

Спосіб застосування «Баралгін М» у дітей
У випадках, коли порушення роботи підшлункової залози розвивається на тлі іншого захворювання, його обов’язково слід вилікувати, інакше терапія панкреатиту буде неефективною.
Важливо: давати дитині будь-які лікарські препарати самостійно категорично заборонено – вони можуть викликати побічні ефекти, а в деяких випадках погіршення стану. Так, препарати з вмістом ферментів підшлункової залози в гострому періоді захворювання активізують діяльність органу і посилюють больові відчуття.
Харчування при реактивному панкреатиті
Основну роль при лікуванні реактивного панкреатиту відіграє правильне харчування. Брати їжу можна на 2-3-й день після появи перших симптомів хвороби, коли пройде нудота, блювання і больові відчуття – можна їсти сухарі, легкі бульйони з нежирного м’яса, нежирний сир, варені овочі, печені яблука. Суворої дієти необхідно дотримуватися протягом як мінімум кількох тижнів, причому харчування повинно ґрунтуватися на кількох важливих принципах.

Поговоріть з дитячим лікарем та спеціалістом з дієтології про раціоні дитини

Фаст-фуд потрібно виключити
Таблиця 1. Дозволені та заборонені продукти
Дозволені страви і продуктыЗапрещенные страви і продукти








Увага: якщо дитина хоче солодкого, зрідка його можна побалувати карамелькою, зефіром або мармеладом (шоколад і морозиво необхідно виключити).
Профілактика
Профілактика реактивного панкреатиту полягає в правильному, збалансованому харчуванні, виключення шкідливих продуктів, особливо чіпсів, сухариків, пакетованих соків і прянощів. У дитини повинен бути чітко організований режим дня, повноцінний відпочинок і фізичні навантаження, які відповідають віку. Інфекційні та запальні захворювання необхідно лікувати вчасно, а будь-які медикаментозні препарати приймати тільки після консультації з лікарем, суворо дотримуючись дозування і інструкції по застосуванню.
Лікування дітей проводять тільки за приписами лікаря
Реактивний панкреатит – серйозне захворювання, яке може завдати непоправної шкоди організму, що росте, але при своєчасній діагностиці та лікуванні, а головне, правильної організації харчування і режиму дня, що від нього можна позбутися без наслідків для здоров’я.