Зміст
- 1 Причини
- 2 Класифікація
- 3 Симптоматика
- 4 Методи діагностики
- 5 Лікування
- 6 Можливі ускладнення
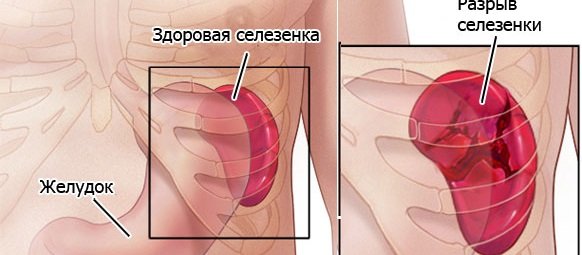
Розрив селезінки — порушення цілісності тканин. Виникає стан через травми органа або розвитку інфекційних захворювань, які стають причиною збільшення його розмірів, що погано відбивається на стані тканин.
Небезпека пошкодження полягає в рясному кровотечі. Якщо допомога буде надана несвоєчасно, то людина гине. Іноді смерть настає при втраті близько 0,5 л крові в результаті розвитку аноксії.
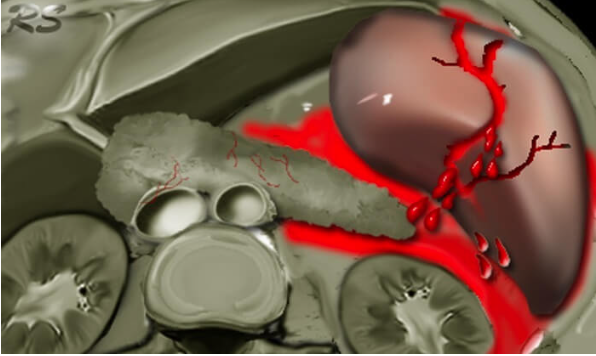 Розрив селезінки — смертельно небезпечний стан
Розрив селезінки — смертельно небезпечний стан
Причини
Травмування органу відбувається в наступних ситуаціях:
- навмисні удари;
- падіння;
- автокатастрофа;
- поранення;
- зіткнення зоною органу з різними предметами на виробництві;
- природні катаклізми, в результаті яких стався удар каменем або деревом (ураган, землетрус);
- спортивні тренування. Зазвичай в цьому випадку розрив діагностується у спортсменів, які нехтують правилами техніки безпеки при виконанні вправ для досягнення нових результатів.
Важливою характеристикою є момент удару.
Якщо травмування відбувається на видиху, то ризик розриву селезінки підвищується через її близького розташування до черевної стінки.
Запальні процеси, пов’язані з інфекційним ураженням окремих органів (гепатит, пієлонефрит, туберкульоз, мононуклеоз), призводять до патологічного стану. Виникає він внаслідок спленомегалії, що приводить до розтягування і пухкість тканин органу. Підвищені навантаження є провокуючим фактором.
Високому ризику піддаються люди, які мають в анамнезі порушення:
- ракові пухлини. Імунітет ослаблений і навантаження на орган зростає;
- низьке розташування селезінки;
- розлади метаболізму;
- неміцність капсули, що виникає внаслідок вроджених аномалій або розвитку певних патологій.
Вагітні жінки схильні до ризику розриву органу, в її організмі відбувається збільшення об’єму крові. У процесі пологів провокуючим фактором буде напруга живота.
Патологічний стан настає після проведення колоноскопії, коли внутрішню поверхню товстого кишечника оглядають за допомогою ендоскопа. Процедуру не рекомендується проводити пацієнтам з психічними розладами. Її повинен здійснювати досвідчений лікар, дії якого не стануть причиною появи травм внутрішніх органів.
Класифікація
Існують різновиди розривів:
- контузія. Пошкодження невеликої ділянки залозистої тканини органу, капсула залишається не ушкодженою;
- розрив капсули. Не супроводжується ураженням паренхіми;
- одномоментний. Порушується цілісність залозистої тканини і капсули;
- двухмоментный. Відбувається розрив паренхіми, а після певного часу — капсули;
- уявний двухмоментный. Розриваються залозиста тканина і капсула, але при цьому утворюється кров’яний згусток тампонирует джерело кровотечі, і воно припиняється. Після чхання, кашлю або фізичного навантаження відбувається його вимивання і кровотеча відновлюється;
- уявний трехмоментный – це двухмоментный розрив, повторне кровотеча самостійно припиняється внаслідок тампонади. Як і в попередньому випадку, потім відбувається його подальше виникнення.
Симптоматика
Якщо відбувається розрив паренхіми, то людина відчуває поштовх у лівій області живота.
У нього виникає тупий біль у лівому підребер’ї, іноді віддає в ліву лопатку.
Під час прориву капсульного мішка відкривається кровотеча. Симптоматика підсилюється й ускладнюється проявами:
- зростає інтенсивність больових відчуттів;
- нудота, блювання;
- темрява в очах, що супроводжується періодичними яскравими спалахами;
- запаморочення;
- втрата апетиту;
- труднощі з диханням;
- сплутаність свідомості, дезорієнтація, сонливість;
- зниження АТ;
- шум в голові;
- блідість шкіри;
- слабкість;
- покриття тіла холодним потом;
- почастішання пульсу (більше 120 уд/хв);
- свідомість як наслідок гемороїдального шоку.
Спостерігаються такі диспептичні прояви, як здуття живота через скупчення газів, парез кишечника і запори.
Запідозрити такий патологічний стан можна за позі ембріона (лежачи на лівому боці із зігнутими і притягнутими до живота колінами), яку вимушено приймає людина з метою полегшення больового синдрому.
Методи діагностики
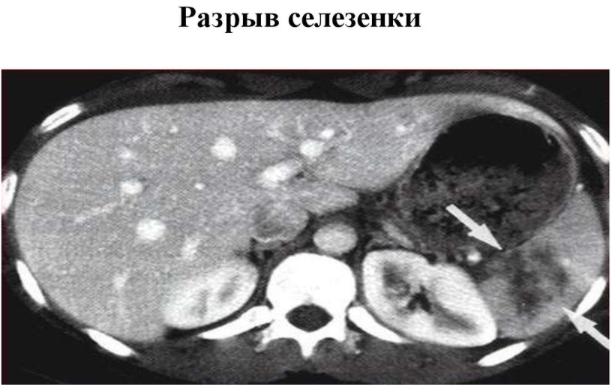
Клінічна картина нагадує інші захворювання, що супроводжуються внутрішньою кровотечею. Це значно ускладнює процес постановки точного діагнозу, тому виявляють розрив лише в 30 % випадків до проведення операції.
Ще проблемою є одночасне пошкодження сусідніх органів, що провокує виникнення симптомів, що маскують ознаки порушення цілісності тканин селезінки.
Лікар вивчає анамнез з метою виявлення патологій, які будуть причиною ослаблення і розриву тканин органу. Проводиться опитування пацієнта для уточнення характеру ситуації, що передує появі больового синдрому і проявилися симптомів.
Після пошкодження аналіз крові не покаже змін, для діагностики проводять апаратні дослідження:
- УЗД. Визначається розмір органу, стан травмованих тканин;
- рентген. Крововилив відображається на знімку тінню під діафрагмою. Також дослідження допомагає виявити зміщення ободової кишки, розширення шлунка і піднесеність діафрагми, які свідчать про порушення цілісності селезінки;
- лапароскопія. На черевній стінці роблять прокол, через який вводять лапароскоп. На екрані комп’ютера з’являється зображення черевної порожнини. Дослідження дозволяє встановити місце і площа розриву;
- при відсутності лапароскопа можна провести лапароцентез, який полягає у виконанні проколу з допомогою троакара. Метод виявляє кровотеча, але не визначає його джерело.
Діагностику проводять шляхом МРТ, які дозволяють виявити на органі мінімальні пошкодження. Для визначення ступеня тяжкості внутрішньочеревної кровотечі проводять вимірювання показників тиску.
Дослідження проводиться в динаміці, воно дозволить достовірно оцінити тяжкість стану хворого.
Лікування
Невідкладна допомога при розриві селезінки полягає в діях:
- укласти хворого на спину і стежити, щоб людина не рухався;
- прикласти лід або холодний компрес на уражену область;
- натиснути на сонячне сплетіння. Залишатися в цій позі до приїзду медиків.
Людини обов’язково госпіталізують і призначають постільний режим, якщо діагностичні заходи не дозволяють сказати про характер пошкодження органу. За пацієнтом спостерігають протягом 1-2 ч. Якщо стан людини не змінюється або погіршується, то проводять спленектомія відкритим способом.
У першому випадку виконують розтин черевної порожнини, а потім в залежності від ступеня ураження проводять висічення селезінки або окремої її частини. Ушивання ураженої ділянки можливе лише при фрагментарних розривах.
При лапароскопії доступ до ураженого органу здійснюється через 3 невеликих розрізу на черевній стінці, тому операція вважається більш щадною. Після її проведення ризик розвитку післяопераційних ускладнень і період реабілітації істотно знижується.
Повна екстракція необхідна у випадках:
- неможливість припинення кровотечі;
- перфорація ШКТ;
- відрив селезінки від судинної ніжки;
- обширні гематоми тканин органу;
- погіршення стану людини після проведення реанімації.
Під час реабілітаційного періоду (1-2 тижні) пацієнту необхідно дотримуватися наступних рекомендацій:
- пройти вакцинацію від пневмококової інфекції;
- дотримувати постільний режим;
- дотримуватися дієти. З раціону харчування виключаються прянощі, спеції, консерви, маринади і солодощі. Необхідно відмовитися від смажених, гострих і кислих страв. Їжа подається у відварному, запеченому, тушкованому або паровому вигляді. Температура її не повинна бути занадто високою або холодною. Рекомендується вживати, червону рибу, овочеві супи, бульйони, приготовані на нежирному м’ясі, і дієтичні крупи. Добова калорійність споживаної їжі повинна становити 2000 ккал;
- приймати лікарські препарати, призначені лікарем.
Поле часткової резекції на повернення нормальної функціональності селезінки потрібно не менше 2 міс., а при повному видаленні органу необхідно проводити трансплантацію.
Можливі ускладнення
Основною функцією селезінки є очищення і відновлення кров’яних клітин, тому її висічення стає причиною виникнення ускладнень:
- зараження інфекційними хворобами через ослаблення імунітету;
- тромбоз. Розвивається із-за неможливості організму нейтралізувати віджилі тромбоцити, що призводить до їх збільшення;
- ателектаз легенів;
- диспепсичні явища.
Розрив селезінки – це небезпечний стан, коли існує високий ризик летального результату. При цьому можливість смерті не виключається і після проведення операції.
Тому людині потрібно дотримуватися дієти, виключити важкі фізичні навантаження, пити препарати для розрідження крові, проводити профілактику інфекційних захворювань.