Зміст статті:
Функціонування нижніх кінцівок у повному обсязі неможливо без стійкості колінного зчленування. Однак у медичній практиці нерідко зустрічаються випадки, коли коліно вискакує з суглоба. Важливо розуміти, чим викликане розвиток такого явища, які дії повинні бути зроблені.
Причини розвитку патології
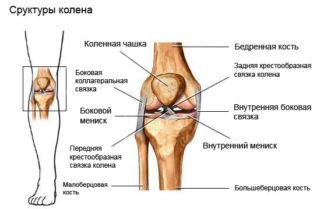 Нестабільність колінного суглоба (так в медицині називається випадання колінної чашечки) може діагностуватися у пацієнтів будь-якого віку, які ведуть рухливий спосіб життя та/або професійно займаються спортом, особливо командними видами.
Нестабільність колінного суглоба (так в медицині називається випадання колінної чашечки) може діагностуватися у пацієнтів будь-якого віку, які ведуть рухливий спосіб життя та/або професійно займаються спортом, особливо командними видами.
Основні причини, які можуть спровокувати порушення стабільного положення зчленування:
- періодичні пошкодження коліна;
- порушення цілісності зв’язкового і м’язового апарату;
- травми, які мають механічне походження: удар, падіння з великої висоти, ДТП і т. д.
- підвищене навантаження на коліна, яка виникає на тлі виконання вправ одноманітного характеру;
- несподівані, не природні рухи коліном, наприклад, подворачивание.
Травми часто супроводжуються порушенням цілісності одного або цілого пучка зв’язок. Якщо пошкодження має великі масштаби, можуть діагностуватися розриви сухожиль і менісків.
Хондромаляция
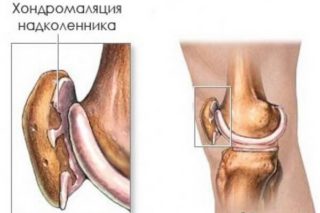
Патологія супроводжується порушенням цілісності структур хряща, внаслідок чого він втрачає свою пружність і щільність. Простонародне назва захворювання – «коліно бігуна».
Симптоми хондромаляція проявляються через деякий час після появи провокуючого фактора. Для больового синдрому властивий нестабільний характер, тому часто хворі списують її на елементарну втома, перенапруження. Характерна ознака стану – посилення больових відчуттів при спробі здійснювати активні рухи колінним суглобом.
Розвитку хондромаляція сприяють такі явища:
- Вроджені патології: слабкість зв’язкового-м’язового апарату, порушення фіксації колінної чашечки.
- Патологічне розташування надколінка, дисплазія колінного зчленування.
Найбільш часта причина – травма, яка з’явилася на тлі надлишкової пронації стоп, плоскостопості, запального процесу в сухожиллях.
Щоб підтвердити, що зміщення колінної чашечки відбувається саме через хондромаляція, проводять ретельне дослідження. Найбільш інформативним діагностичним методом є УЗД або МРТ.
Остеохондропатия
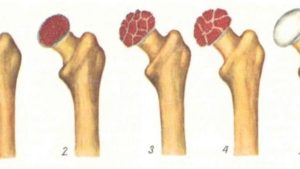 Остеохондропатия колінних суглобів
Остеохондропатия колінних суглобів
В колінному суглобі відбуваються патологічні зміни, результатом яких є остеофіти. Провокуючими факторами виступають травми: удар об тверду поверхню або предмет, різке випрямлення гомілки.
Захворювання часто діагностується у дітей, які вступили у фазу активного росту. Також в групу ризику входять відвідують спортивні секції школярі. Ознаки стану:
- посилюється при розгинанні кінцівки больовий синдром;
- неприродні звуки під час руху;
- скупчення рідини в порожнині суглоба і, як наслідок, набряк.
Остеохондропатию підозрюють, якщо коліно вилітає і стає на своє місце. Підтвердити або спростувати діагноз дозволяє діагностична методика.
Стадія, при якій стабільність коліна значно порушується, вимагає виключно хірургічного втручання. Під час операції видаляються всі остеофіти, при необхідності проводиться реконструкція поверхні кісток.
Вивих, підвивих надколінка
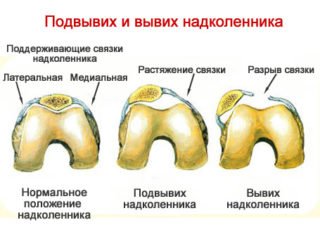
Вивих та підвивих найчастіше стає причиною вильоту колінного суглоба. Анатомічно передбачається певна рухливість зчленування, але всі компоненти фіксуються м’язовим апаратом гомілки та стегна, які знижують вірогідність зміщення надколінка. Природний захисний механізм порушується при сильному механічному впливі.
Підвивих – часткове зміщення колінного суглоба, точки дотику кісток при цьому зберігаються. Пошкодження візуально помітно, але незначно. Відчувається біль, набряк, обмеженість руху. У ряді випадків відзначається розвиток гематоми.
Якщо вилетіла колінна чашечка, не слід робити самостійні спроби її вправити. Потрібно забезпечити постраждалої кінцівки спокій, прикласти холод і в короткі терміни звернутися за медичною допомогою.
Повний виліт колінної чашечки спостерігається при одночасному поєднанні кількох факторів – різке напруження м’язового апарату і розтягнення зв’язок. Фактори ризику розвитку такого пошкодження:
- перенесений в ранньому дитинстві рахіт;
- вальгусне викривлення гомілок.
Медичною практикою виділяється кілька видів вивиху:
- вертикальний – вибитий ділянку зсувається по горизонталі і переміщається в суглобову щілину;
- ротаційний – зміщення навколо власної осі;
- бічний – відхилення елементів, складових колінне зчленування, назовні.
Крім візуально помітного зсуву вивих супроводжується різкою пронизує болем, утрудненим згинанням і розгинанням, розвитком набряку.
Перелом
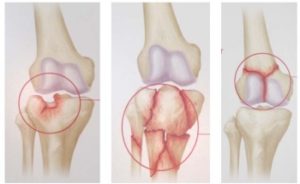 Переломи в області колінного суглоба
Переломи в області колінного суглоба
Перелом в колінної чашечки відзначається вкрай рідко. Лікування тривале. Травма найчастіше діагностується у людей похилого віку, які через порушення вестибулярного апарату більше інших вікових категорій схильні до випадкових падінь.
В більшості випадків буває перелом внутрішньосуглобовими. Найчастіше травма трапляється під час падіння на тверду поверхню при зігнутому коліні. Однак нерідко перелом зустрічається при різкому скороченні чотириголового м’яза стегна.
Виходячи з тяжкості патології, фахівці виділяють кілька ступенів нестабільності колінного зчленування:
- Легка – зміщення коліна поверхневе, не перевищує позначки в 5 мм. На поверхні суглобової капсули відзначаються часткові пошкодження.
- Середня — колінна чашечка зміщена більш ніж на 5 мм, відзначаються порушення функціонування хрестоподібної зв’язки.
- Важка – коліно зміщене більше на 10 мм, діагностується частковий розрив хрестоподібної зв’язки.
При діагностиці нестабільність розраховується в градусах. Мінімальний градус – 5, середній – від 5 до 8, сильний – більше 8.
Загальні клінічні ознаки
Незалежно від причини розвитку нестабільності колінної чашечки можна виділити загальні клінічні ознаки:
- гострий період супроводжується сильними больовими відчуттями, які виникають на фоні розриву зв’язкового апарату; нерідко відзначається гемартроз, суглобова порожнина може наповнюватися синовіальною рідиною;
- згладженість контурів надколінка виникає за незначної травми;
- гематома, якщо коліно вилетіло з-за часткового розриву бічної зв’язки;
- сторонні звуки;
- відчуття надмірної рухливості;
- часткова або повна блокування суглоба з-за травми меніска;
- відсутність можливості спертися на пошкоджену кінцівку.
Діагностичні заходи
Щоб призначити лікування при вильоті колінної чашечки, важливо провести детальну діагностику.
Якщо пошкодження стало причиною появи гематоми, лікар вводить в порожнину суглоба анестезуючий лікарський засіб. Це допомагає зменшити больові відчуття і розслабити м’язовий апарат. З’являється можливість взяти пункцію для подальшого вивчення.
Серед інших діагностичних заходів – магнітно-резонансна терапія, томографія, рентгенографія. У ряді випадків використовується артроскопія. Цей метод дозволяє встановити діагноз та оцінити стан зв’язкового апарату, а також розташованих навколо колінної чашечки тканин.
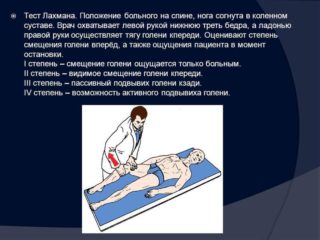
У ряді випадків лікарі вдаються до додаткових методів дослідження. Щоб визначити стадію травми передньої хрестоподібної зв’язки використовують клінічне тестування.
Симптом висувного ящика в своїй основі має визначення ступеня зміщення гомілки. Тест проводиться наступним чином:
- Постраждалого укладають на спину, пошкоджену кінцівку згинають на 90°.
- Лікар захоплює гомілку під колінним зчленуванням і намагається змінити її назад і вперед. Якщо у постраждалого спостерігаються розрив хрестоподібних зв’язок, гомілку набуває неприродне рухливість вперед і назад. Для одержання достовірних результатів тестування проводять і на здоровій кінцівці. Також змінюють положення ноги – разогнутая, а потім зігнута.
Тест визнається позитивним, якщо зміщення більше ніж 5 мм або ж відзначається деформація чотириголового м’яза стегна. Якщо результат негативний, нестабільність коліна викликана механічними причинами. Головними клінічними проявами такого стану є блокада суглоба і больовий синдром.
Нестабільність хронічного характеру визначають дослідних тестів. Наприклад, тест Lachman дозволяє виявити дегенеративную нестабільність колінної чашечки.
Лікувальна тактика
Після проведення ретельної діагностики та визначення основної причини патології позначають основні напрямки терапевтичної програми.
Лікування традиційно ділиться на консервативне та оперативне. Операцію проводять у тому випадку, коли нестабільність колінного зчленування досягла третьої, найбільш важкого ступеня. При цьому на реабілітацію може піти до півроку.
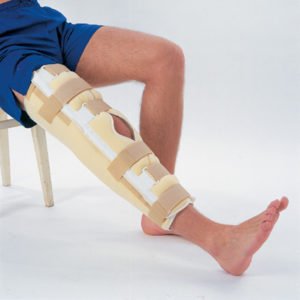 Ортез сильної фіксації на колінний суглоб
Ортез сильної фіксації на колінний суглоб
Методи консервативної терапії:
- носіння медичних пристосувань, які дозволяють надійно фіксувати ногу в коліні;
- курс нестероїдних протизапальних препаратів;
- фізіотерапевтичні процедури, спрямовані на відновлення пошкоджених тканин;
- курс кріотерапії;
- масаж;
- лікувальна гімнастика.
Медикаментозна терапія
Причин для розвитку нестабільності колінного зчленування досить багато. Тому призначаються різні препарати. Найчастіше терапевтичну програму складають:
- нестероїдні протизапальні препарати;
- препарати,спрямовані на зняття набряклості в пошкодженій ділянці;
- хондропротектори – відновлюють деформованої хрящової тканини;
- препарати, що нормалізують кровообіг;
- вітаміни Ст.
Якщо захворювання, яке спровокувало виліт колінної чашечки, досягло гострої фази, больовий синдром досить яскраво виражений. Для його усунення призначають ін’єкції безпосередньо в порожнину суглоба. Коли клінічна картина втрачає свою яскраву вираженість, хворому призначають таблетовану форму.
В усуненні суглобової нестабільності великою ефективністю володіють препарати зовнішнього дій – гелі, мазі, креми.
Хірургічне втручання
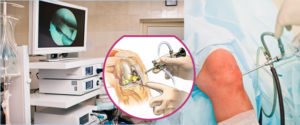 Артроскопія колінного суглоба зазвичай проводиться з епідуральної анестезією
Артроскопія колінного суглоба зазвичай проводиться з епідуральної анестезією
У ряді випадків медикаментозне лікування не дає бажаних результатів. Щоб усунути розвинулася патологію проводять оперативне втручання. Метод артроскопії ефективний у тих випадках, коли коліно вилітає на тлі пошкодження зв’язкового апарату.
Через невеликі отвори вводять артроскоп, спеціальними інструментами зшивають порушені тканини. Метод користується великою популярністю за рахунок малої інвазивності та короткого часу реабілітації.