Під час вагітності організм майбутньої матері відчуває посилене навантаження, адже він забезпечує життєдіяльність відразу двох людей. Серцево-судинна система працює з подвоєною силою, тому немає нічого дивного в тому, що частота пульсу жінки, яка чекає дитину, може відрізнятися від звичайних значень. Прискорене серцебиття під час виношування малюка повинно насторожити будь — які зміни в роботі серця можуть призвести до проблем зі здоров’ям не тільки у майбутньої мами, але і у плода.
Зміст
-
Норми пульсу при вагітності
- Відео: що таке тахікардія
-
Види тахікардії
- Синусова
- Пароксизмальна
- Фотогалерея: електрокардіограма в нормі і при тахікардії
-
Причини тахікардії
- На ранніх термінах вагітності
- На пізніх термінах вагітності
- Напади на протязі вагітності
- Чим небезпечна тахікардія у майбутньої мами
- Симптоми тахікардії
- Діагностика тахікардії
-
Лікування тахікардії при вагітності
- Перша допомогу для нормалізації пульсу
-
Лікарські препарати
- Таблиця: лікарські препарати, які лікарі можуть призначати при тахікардії вагітним
- Фотогалерея: медикаментозні засоби
- Народні засоби
- Профілактика
- Прогноз
- Відгуки жінок, які перенесли тахікардію при вагітності
Норми пульсу при вагітності
Нормою пульсу у вагітних жінок вважається діапазон від 60 до 120 скорочень серця за хвилину. Стан, при якому пульс падає нижче 60, називається брадикардією. Перевищення значення 120 — тахікардією.
Визначити частоту пульсу досить просто, необхідно лише мати при собі апарат, дозволяє заміряти час з точністю до секунди (це можуть бути годинник — як електронні, так і механічні, таймер, телефон, секундомір), і знайти точку на тілі, де пульсація крові відчувається досить сильно. Таких зон трохи, найбільш підходящими вважаються:
- зап’ястя руки — там проходить променева артерія;
- зігнутий лікоть — ліктьова артерія;
- скроня — місце проходження скроневій артерії;
- шия — сонна артерія;
- край нижньої щелепи — лицева артерія.
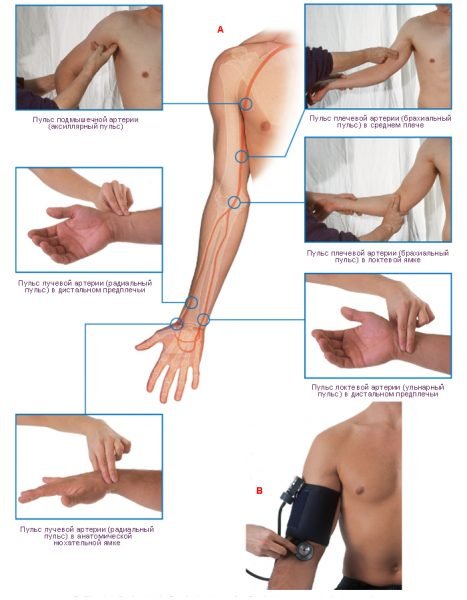 На тілі людини є безліч точок, на яких можна перевірити пульс
На тілі людини є безліч точок, на яких можна перевірити пульс
У всіх цих місцях значення частоти скорочення серця буде однаковим.
При вимірюванні пульсу необхідно намацати пальцем місце, де пульсація артерії відчувається чітко. Почавши завмер, відраховувати кількість пульсацій протягом хвилини. Якщо немає можливості проводити вимірювання так довго, то треба вважати пульс як мінімум 15 секунд, після чого помножити отримане кількість на 4.
Варто пам’ятати, що чим менше час, протягом якого проводився замір, тим більшу похибку він дасть при перерахунку кількості пульсацій в хвилину.
Перед проведенням вимірювань бажано полежати кілька хвилин, так як будь-які фізичні вправи, навіть ходьба, збільшують навантаження на серце, а значення має частота пульсу в стані спокою.
Відео: що таке тахікардія
Види тахікардії
Розрізняють два види тахікардії в залежності від локалізації вогнищ збудження.
Синусова
Діагноз синусова тахікардія ставиться, якщо під час нападу ритм серця не змінюється, при цьому число ударів в хвилину збільшується до 90 і вище. Називається патологія так по синусному вузлі серця — саме там виникають електричні імпульси, що і веде до такого частого скорочення передсердя з правого боку.
Коли цей стан викликано фізіологічними (зумовленими нормальним перебігом вагітності) причинами, реакцією на фізичне навантаження, стрес, воно є безпечним, і все, що потрібно від жінки в цей час — стежити за своїм самопочуттям і вчасно сповіщати лікаря, якщо будуть відбуватися якісь зміни. До фізіологічних причин можна віднести:
- збільшення об’єму крові, що спричинює посилену роботу серця за її перекачування;
- збільшення ваги;
- анемію;
- перебудову гормонального фону;
- зміна кола кровообігу для харчування плода;
- емоційні переживання.
Крім цих причин, існують і інші, які можна виділити в групу патологічних. До них відносяться:
- захворювання кардіоваскулярної системи;
- розлади ендокринної системи;
- попадання інфекції в організм;
- шкідливі звички — алкоголь, куріння, надмірне споживання кофеїну;
- відшарування плаценти.
Якщо прискорене серцебиття виникло в результаті фізичного навантаження чи стресу, не супроводжувалося іншими неприємними відчуттями і припинилося після відпочинку, то воно, швидше за все, не несе для матері та дитини нічого загрозливого. Тим не менше про нього варто повідомити лікаря і постаратися надалі берегти себе і не повторювати подібних ситуацій.
Пароксизмальна
Причиною пароксизмальної тахікардії стають патології серця і судинної системи. На тлі вагітності із-за збільшеного навантаження на серце непомічені раніше проблеми можуть зрости в повноцінні захворювання.
Напад пароксизмальної тахікардії може бути досить тривалим — кілька годин або навіть днів, а може тривати лише кілька секунд. Частота пульсу при цьому різко зростає до 140-200 ударів в хвилину. Названа патологія так від слова «пароксизм» – посилення хворобливого стану до найвищого ступеня.
Причина нападу полягає в електричних імпульсах, порушуваних в одному з відділів серця, — передсерді або шлуночках. У зв’язку з цим пароксизмальна тахікардія може називатися передсерцевій або шлуночкової.
Фотогалерея: електрокардіограма в нормі і при тахікардії
Електрокардіограма — це дуже простий та інформативний метод, який дозволяє вивчити роботу серця людини
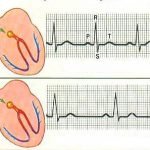
При синусової тахікардії ритм серця залишається колишнім, а частота його скорочень збільшується
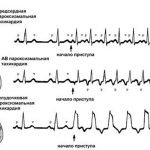
При пароксизмальній тахікардії змінюється і ритм серця, частота його скорочень
Причини тахікардії
Список причин, що викликають тахікардію, великий і різноманітний. Наявність аномалії залежить від стану жінки, настрої, прийнятих нею медикаментів і навіть від терміну вагітності.
На ранніх термінах вагітності
На ранньому етапі вагітності тахікардія виникає досить рідко, якщо до неї немає серйозних передумов. Зазвичай це результат емоційного напруження, шкідливих звичок, гормональних перебудов в організмі. Якщо ж у першому триместрі напади тахікардії часто повторюються, супроводжуються поганим самопочуттям, нудотою, запамороченням, то це привід перевірити стан серця.
Щоб впоратися з легким нападом прискореного серцебиття, майбутньої матері необхідно прийняти зручне положення, заспокоїтися, прикрити очі і повільно вдихати і видихати з затримкою після вдиху.
 При легкому приступі тахікардії вагітній необхідно прилягти і заспокоїтися
При легкому приступі тахікардії вагітній необхідно прилягти і заспокоїтися
На пізніх термінах вагітності
Ближче до кінця вагітності напади тахікардії бувають практично у кожної жінки. Напружена робота серця, зміщення його дном зростаючої матки, стреси — все це впливає на роботу серцево-судинної системи і може викликати тимчасову «перевантаження». Але слід повідомити лікаря, якщо:
- прискорення пульсу почалося раптово, не на фоні фізичного чи емоційного навантаження;
- тахікардія супроводжується онімінням кінцівок, нудотою, запамороченням;
- напади відбуваються часто, і після них жінка продовжує погано себе почувати.
Напади на протязі вагітності
Напади можуть відбуватися на будь-якому терміні вагітності.
Причинами їх зазвичай є:
- проблеми зі щитовидною залозою;
- емоційні проблеми;
- недолік сну;
- понижений вміст цукру в крові;
- хвороби серця.
Існують певні закономірності між причинами тахікардії та її симптомами:
- якщо після нападів жінка втрачає вагу, то, швидше за все, це викликано гормональним дисбалансом;
- тремор кінцівок вказує на перенесений стрес або реакцію на медикаменти;
- посилене потовиділення відбувається при надмірному вживанні кофеїну;
- підвищена нервова збудливість виникає через занадто високих фізичних і емоційних навантажень.
Чим небезпечна тахікардія у майбутньої мами
При підвищенні швидкості серцебиття майбутня мати іноді відчуває слабкість, запаморочення, оніміння кінцівок і інші неприємні симптоми, які можуть призвести до негативних наслідків — жінка може впасти, втратити свідомість, її може вирвати. Крім того, подібні відчуття нервують вагітну, погіршуючи її психоемоційний стан.
Тахікардія може бути наслідком неполадок в роботі кардіоваскулярної системи у жінки, і збільшення навантаження на серце при вагітності може призвести до проблем у дитини, оскільки саме кровоносна система забезпечує плід киснем і всіма необхідними речовинами для його зростання і розвитку. Крім того, залишена без належної уваги патологія здатна спровокувати розвиток серцевих захворювань, що може спричинити за собою серйозні наслідки, аж до смерті жінки.
Симптоми тахікардії
Головний і основний симптом тахікардії — це, звичайно ж, прискорене серцебиття. Але не завжди жінка в положенні, раптово відчула себе погано, буде перевіряти свій пульс. Тому варто знати і інші ознаки, які можуть супроводжувати напад тахікардії, щоб при їх появі звернути увагу на серцево-судинну систему:
- запаморочення;
- нудота і/або блювота;
- втрата свідомості;
- сильна слабкість;
- відчуття гіпоксії — нестачі кисню;
- оніміння або поколювання в кінцівках;
- біль у ділянці серця чи за грудиною.
При таких симптомах слід звернутися за медичною допомогою. Швидше за все, це синусова тахікардія, викликана патологічними причинами, і потрібне ретельне обстеження для виявлення інфекцій, захворювань чи інших змін в організмі вагітної.
Необхідно негайно звернутися до лікаря або викликати швидку допомогу в тому випадку, якщо жінка відчуває раптовий напад посилення серцевих скорочень на тлі одного або декількох симптомів, таких як:
- постійна слабкість і млявість;
- запаморочення, шум і дзвін у вухах;
- зниження тиску;
- здуття живота, нудота;
- підвищене потовиділення;
- переднепритомний стан;
- «пропуск» удару серця;
- посилене сечовипускання після нападу.
Ці нездужання можуть свідчити про пароксизмальної тахікардії. Затримка з отриманням медичної допомоги, так само як і спроби займатися самолікуванням, вкрай небезпечні і можуть призвести до ускладнень, так і до загибелі матері і/або дитини.
Діагностика тахікардії
Перший лікар, якого чекає дитину жінка повинна повідомити про своїх скаргах на роботу серця — це гінеколог. Саме він визначає подальший план дій. У список заходів, виконуваних для обстеження стану пацієнтки, входять:
- загальний аналіз крові — для виключення захворювань крові визначається рівень еритроцитів і гемоглобіну;
- аналіз крові на гормони — перевіряється робота щитовидної залози;
- аналіз сечі визначається рівень продуктів розпаду адреналіну;
- електрокардіограма — графічно відображає електричну активність серця;
- реографія — дозволяє оцінити загальний стан кровопостачання;
- ехокардіограма — оцінює стан серцевого м’яза.
За результатами аналізів і процедур лікар запропонує ефективну і безпечну терапію, яка скоректує і поліпшить самопочуття жінки, не впливаючи при цьому на плід. При необхідності майбутня мати буде направлена до профільного лікаря.
Лікування тахікардії при вагітності
Лікування можна розділити на дві складові. Перша — це зняття симптомів нездужання, повернення жінки в нормальний стан. Друга — це усунення причин патології.
Перша допомогу для нормалізації пульсу
Перше, що необхідно зробити при нападі тахікардії у вагітної жінки — це укласти її і забезпечити відпочинок. При легких формах фізіологічної тахікардії цього буває достатньо для зняття симптомів і повернення роботи серця у нормальний стан.
Якщо ж відпочинок не допоміг, то слід викликати швидку допомогу, а до її прибуття виконувати наступні вправи:
- повільне і глибоке дихання з затримкою перед видихом — це насичує кров киснем і знижує навантаження на серце;
- тиск (в межах розумного) на очні яблука — натиснути, потримати 10-12 секунд, відпустити, повторити кілька разів;
- умивання холодною водою або прикладання до голови тканини, змоченою у холодній воді.
Якщо напад тільки почався, то його можна спробувати перервати, викликавши у жінки сильний кашель або блювоту.
Вікна потрібно відкрити навстіж для вступу до хворої максимальної кількості кисню. Становище жінки має бути найбільш комфортним, всі предмети одягу, що утрудняють дихання, необхідно зняти.
Лікарські препарати
Терапія захворювання кардинально різниться в залежності від його виду. Пароксизмальна тахікардія, будучи патологічним і небезпечним станом, погано сумісні з вагітністю, лікується тільки в стаціонарі під наглядом лікаря.
Методи терапії синусової тахікардії залежать від причин, що її викликали. Якщо вона пов’язана з фізіологічними змінами в організмі в результаті вагітності, то досить дотримуватися здоровий спосіб життя, правильно харчуватися, дихати свіжим повітрям, не забувати про фізичну активність і необхідність відпочинку. Для стабілізації емоційного стану майбутньої матері лікар може прописати заспокійливі, дозволені при вагітності, — засоби на основі пустирника, валеріани, меліси.
Якщо ж синусова тахікардія викликана патологічними причинами, то на допомогу майбутньої матері приходять лікарські препарати. У деяких з них вагітність є протипоказанням. Але іноді прийом таких медикаментів необхідний у випадку, якщо користь перевищує шкоду. Наприклад, якщо напад тахікардії, що загрожує життю майбутньої матері, то порятунок жінки є більш пріоритетним завданням, ніж безпека ліків для плода.
Будь-які медикаменти повинні прийматися тільки за призначенням та під контролем лікаря. Самолікування може призвести до неконтрольованих побічним ефектам, нести в собі небезпеку для матері та/або плода, спотворити картину хвороби і перешкодити лікареві поставити точний діагноз.
Таблиця: лікарські препарати, які лікарі можуть призначати при тахікардії вагітним
| Назва | Дія | Протипоказання | Побічні ефекти | Середня вартість |
| Ново-Пасит | заспокійливе |
|
|
200 р. |
| Персен |
|
|
|
200 р. |
| Магне B6 | заповнення дефіциту магнію | тяжка ниркова недостатність | алергічні реакції | 300 р. |
| Флекаїнід | антиаритмічна |
|
|
5000 р. |
| Пропранолол |
|
|
5000 р. | |
| Аденозин |
|
|
|
250 р. |
| Валідол |
|
гіперчутливість |
|
20 р. |
| Панангін |
|
|
|
150 р. |
Фотогалерея: медикаментозні засоби

Ново-Пасит — це комбіноване седативну лікарський засіб з рослинної сировини

Приймати Персен при вагітності рекомендується під контролем фахівця

Магне В6 — це ліки, що заповнює дефіцит магнію в організмі

Пропранолол застосовується для лікування порушень серцевого ритму

З перевтомою і симптомами стресу ефективно справляється Валідол

Панангін при вагітності не під забороною, але приймати його потрібно строго за показаннями і під контролем лікаря
Народні засоби
До народних засобів відносяться відвари різних лікарських трав, які допомагають заспокоїтися, розслабитися і впоратися з емоційним напругою. При цьому не варто забувати, що рослини так само, як і медикаменти, мають свої побічні дії, тому їх теж слід приймати тільки після дозволу лікаря.
Використовуються такі народні засоби:
Профілактика
Як відомо, що хворобі простіше запобігти, чим лікувати. Особливо вірно це ствердження під час вагітності, адже діапазон доступних медикаментозних засобів у цьому стані різко звужується. Тому корисно запам’ятати кілька принципів профілактики тахікардії:
- слід уникати стресових факторів;
- необхідно дотримуватися принципів правильного харчування, що покращує метаболізм і знижує навантаження на серцево-судинну систему;
- варто знизити споживання кави та чаю — напоїв, піднімають тиск;
- не варто забувати про фізичну активність, яка зміцнює організм в цілому, так і кровоносну систему;
- необхідно відмовитися від шкідливих звичок, це знижує ризик виникнення тахікардії.
Прогноз
Якщо тахікардія викликана фізіологічними змінами в організмі вагітної жінки, то прогноз сприятливий — після пологів вона проходить самостійно і безслідно.
Якщо ж причиною нападів були патологічні зміни, особливо якщо жінка ігнорувала хвороба, не повідомляла про неї лікаря і не приймала необхідні ліки, то наслідки можуть бути сумні:
- передчасна пологова діяльність;
- розвиток серцевої недостатності;
- утворення тромбів.
Відгуки жінок, які перенесли тахікардію при вагітності
Всім добрий вечір! У мене третя вагітність зараз, а це стан почалося у мене, коли я була вагітна другою дитиною. Природно, перевірялася я по повній і лякалася страшно — тиск, тахікардія та екстрасистолія страшні були. При цьому нервяк на роботі постояннно. Нічого страшного лікарі не знайшли, синусова тахікардія і гіпертензія. Виписали тоді мені кон-кор (погано впливає на плацентарний кровотік) , т до він знижував тиск і пульс, але на екстрасистоли зовсім не впливав, так серце стрибало — жах. Народжувала я в підсумку сама, але в кардіологічному пологовому будинку. Найцікавіше, що в пологовому будинку ще до пологів екстрасистоли пройшли самі, і ще рік після пологів не турбували. Тому в цю вагітність я вже навчена, відразу пішла на ВІДЛУННЯ і ЕКГ. Порадившись потім з кардіологом, зупинилися на Пустирнику форте плюс магній В6 і валерианке. Також п’ю йодомарин. Тиску поки немає підвищеного, слава богу — саме знизилася в другому триместрі. Висновок тривіальний такий — намагатися не психувати і відпочивати як можна більше.
Олена*
http://beremennost.net/forum/showthread.php?11711-takhikardija&p=873177&viewfull=1#post873177
У мене було так: з початком вагітності ніс заклало. Дихати було неможливо особливо вночі. Порятунком став глазолин (причому я його какпать стала з перших тижнів, коли ще вагітною себе і не відчуваєш). Але виявляється, він викликає цю саму тахікардію.
olgau
https://forum.materinstvo.ru/index.php?showtopic=32549
На 3-му місяці вагітності мене замучило прискорене серцебиття. Серце калатало так, що здавалося вилетить скоро, перед очима все пливло і ставало важко дихати. Хоча мені 23 роки, зайвої ваги немає і ніяких проблем з серцем не було. Коли я поскаржилася своєму гінекологу на це, вона відправила мене на ЕКГ. Результати ЕКГ показали синусову тахікардію, лікар сказав, що це із-за навантажень на організм з-за вагітності і призначив Панангін по 1 таблетці 3 рази на день 2 тижні. У підсумку: повторне ЕКГ було як у космонавта, решту вагітність проходила без тахікардії, ніяких побічних явищ не було.
Himera167
http://irecommend.ru/content/spas-menya-ot-takhikardii-vo-vremya-beremennosti-foto-tabletok
У різних жінок протягом вагітності відрізняється. Ті симптоми, при яких одну майбутню матір покладуть в лікарню на госпіталізацію, для іншого можуть бути варіантом норми. Саме тому не варто панікувати завчасно, якщо ви раптом відчули прискорення серцевого ритму, але і ігнорувати це теж не треба. Про це обов’язково слід повідомити лікаря (а якщо нездужання протікає гостро або триває досить довго — то викликати швидку негайно), тільки він може оцінити ступінь небезпеки та при необхідності призначити лікування.