Зміст статті:
Болі внизу живота на 30 тижні вагітності можуть бути пов’язані з розвитком нормальних фізіологічних процесів або вказувати на формування патології. Жінка повинна вміти прислухатися до свого організму і виявляти тривожні симптоми. Якщо вчасно повідомити про їх існування акушера-гінеколога, вдасться благополучно виносити малюка.
Основні причини тягнуть болів внизу живота на 30 тижні
 До пологів залишається зовсім небагато часу, тому вже можна починати готуватися до появи на світ малюка. Жінка до зазначеного терміну набирає вагу, стає повної і незграбною. Їй важко даються деякі рухи. Без сторонньої допомоги стає неможливо виконувати свої звичні домашні обов’язки.
До пологів залишається зовсім небагато часу, тому вже можна починати готуватися до появи на світ малюка. Жінка до зазначеного терміну набирає вагу, стає повної і незграбною. Їй важко даються деякі рухи. Без сторонньої допомоги стає неможливо виконувати свої звичні домашні обов’язки.
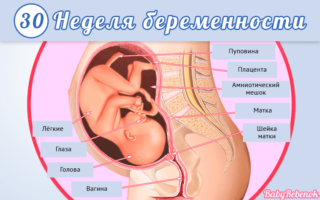
Малюк важить вже примітно 1600 грамів, його зріст становить 40 див. Шкірний покрив плода розгладжується. Це відбувається за рахунок формування жирового прошарку. Росте і розвивається мозок, постійно з’являються нові звивини. Триває «налаштування» нервової системи. Легкі зовсім скоро будуть в змозі самостійно дихати. А поки в утробі дитина пробує робити свої перші вдихи. Очі відкриті.
Велику частину часу майбутній немовля спить, а коли спить, веде себе активно: смокче палець, руками стосується свого тіла, штовхається ногами, якщо йому щось не подобається. Ці поштовхи добре відчуває мама. Вони заподіюють їй незначний біль внизу живота, але вона короткочасна — виникає раптово і відразу проходить, коли дитина заспокоюється.
Матка піднімається над пупком на рівні 10 див. Зв’язки, що утримують її, відчувають високе навантаження. Їх розтягнення теж завдає відчутного дискомфорту: тягне низ живота, як при місячних. Біль присутній постійно, але проходить, коли жінка лягає і відпочиває, обклавши себе подушками.
Поява ниючих болів, швидкоплинних по колу і віддаються в поперек, може бути пов’язано зі зміщенням центру ваги. З кожним днем жінка стає все більше. Для того щоб утримувати живіт і не падати, вона змушена змінювати ходу і переносити навантаження на спину. Будь спішне або різке рух може призвести до падіння. Допускати цього ні в якому разі не можна. Важливо бути гранично обережною, не виходити на вулицю одного, акуратно занурюватися і спускатися в ванну, намагатися не сідати в громадський транспорт.
Іноді нездужання посилюється. Це відбувається, тому що матка починає готуватися до народження малюка. Періодично формуються тренувальні перейми. Вони дуже короткочасні, тривають секунди. Нові напади з’являються не відразу, а через тривалий час. Цим підготовче стан відрізняється від початку пологової діяльності.
Внутрішнім органам стає тісно, вони відчувають тиск. Печінка, підшлункова залоза, жовчний і сечовий міхур, петлі кишечника, шлунок і навіть серце під натиском матки злегка відхиляються і частково придавливаются дітородним органом. З-за цього формуються дисфункції, здатні призвести до небезпечних ускладнень. Якщо уважно прислухатися до свого організму, неважко зрозуміти, де саме локалізується патологія.
Тривожні симптоми
 Якщо порушується робота органів, розташованих у верхній частині черева, у жінки з’являється сильна печія, нудота вранці, блювання. Стілець стає нестабільним, калові маси набувають гладку і жирну текстуру.
Якщо порушується робота органів, розташованих у верхній частині черева, у жінки з’являється сильна печія, нудота вранці, блювання. Стілець стає нестабільним, калові маси набувають гладку і жирну текстуру.
Запори, посилене газоутворення, метеоризм, ниючі болі знизу живота – ознаки дисфункції кишечника. Під дією гормонів вагітності знижується перистальтика, їжа довше затримується в тракті і з труднощами просувається по всій його довжині. Здавлювання петель на окремих ділянках погіршує становище. Дієта і прийом безпечних проносних засобів допомагає знижувати інтенсивність дискомфорту.
Якщо тягнучі болі знизу живота супроводжуються утрудненим сечовипусканням, можна запідозрити захворювання сечовидільної системи. Найчастіше розвивається цистит і пієлонефрит. У першому випадку відбувається запалення сечового міхура, у другому – нирок. Температура тіла піднімається до 38 градусів, виникають часті позиви в туалет (кожні півгодини).
Постійна ріжуча біль в животі з правого боку вказує на запалення сліпого виростка товстої кишки. Вона посилюється при зміні положення корпусу, віддається верх в підребер’ї. Може з’являтися нудота і блювота, підніматися температура тіла до 38 градусів. При огляді очеревина не приймає участі в акті дихання.
Коли внизу живота тягне як при місячних, матка стає напруженою і твердою, як камінь, діагностується гіпертонус. Він виникає із-за надмірної фізичної активності, при стресах, низькому рівні прогестерону. Патологія може існувати сама по собі або виступати в якості симптому вад розвитку, формування пухлин, загострення хронічних запальних захворювань органів малого тазу. Її наявність – привід для звернення за медичною допомогою. Гіпертонус здатний спровокувати передчасні пологи. Якщо його вчасно виявити і пройти адекватне лікування, можна доносити вагітність.
Травма живота, різкий стрибок артеріального тиску, сильне фізичне перенапруження може спровокувати відшарування плаценти. При такому явищі виникають різкі болісні відчуття, озиваються в нижню частину живота. Вони можуть носити однобічний характер, бути схожими на короткочасні сутички. Матка напружена і болюча, присутні вагінальні або внутрішні кровотечі.
Біль, що з’являється внизу живота, схожа на сутичку, яка постійно посилюється, здатна вказувати на початок передчасних пологів. У цьому випадку вона концентрується в тазової області і в попереку, можливо вилиття навколоплідних вод, виділення крові.
Діагностика
 УЗД — основний спосіб діагностики при вагітності
УЗД — основний спосіб діагностики при вагітності
Виявлення причин нездужання починається з огляду пацієнтки. Лікар акушер-гінеколог обмацує матку, визначає ступінь її напруження, вимірює окружність живота, слухає серцебиття плоду. Аналізуються скарги пацієнтки, проводиться збір гінекологічного анамнезу. Обов’язково проводиться УЗД, жінка здає кров і сечу на аналіз.
При підозрі на апендицит при пальпації спостерігається виражена болючість в правих відділах живота. Хвору просять лягти на правий бік (симптом Тараненко), якщо дискомфорт посилюється, призначається консультація хірурга.
Відшарування плаценти можна діагностувати за трьома показниками: зовнішнє або внутрішнє кровотеча, матковий гіпертонус, ембріональний дистрес (він виявляється по частоті серцебиття плоду).
Гіпертонус матки і почався аборт визначається на підставі клінічної картини.
Методи терапії
При гіпертонусі матки, відшарування плаценти, загрозі передчасних пологів показана госпіталізація. Жінці прописується:
- строгий постільний режим;
- прийом лікарських засобів, що дозволяють розслабити м’язовий шар дітородного органу і заспокоїти нервову систему.
При наявності кровотеч призначаються кровоспинні препарати, засоби, що допомагають запобігати розвиток анемії. Для усунення болю використовуються спазмолітики. Коли не вдається запобігти подальше відшарування плаценти, акушери-гінекологи наполягають на кесаревому розтині або на стимуляції природних пологів. При загрозі викидня на такому терміні призначаються ліки, що допомагають прискорити процес дозрівання легенів плоду.
Проблеми з травленням усуваються за допомогою корекції харчування. При наявності тривалих закрепів показаний прийом безпечних проносних препаратів. Найчастіше вибір робиться на користь «Дюфалака».
Запалення відростка сліпої кишки вимагає проведення лапароскопічної апендектомії.