Уреаплазма відноситься до умовно-патогенних мікроорганізмів. На слизову піхви потрапляє від партнера-носія статевим шляхом, і тривалий час може не давати про себе знати, перебуваючи в латентному стані. Дуже часто саме вагітність стає тим фактором впливу, який провокує розвиток уреаплазмозу. Наскільки небезпечне захворювання для майбутньої мами і плоду? Які його симптоми? І як лікувати інфекцію під час вагітності?
Зміст
-
Що таке уреаплазмоз
- Характеристика збудника
- Шляхи проникнення бактерій в організм
- Відео: коли потрібно лікувати уреаплазмоз — доктор Комаровський і гінеколог Сергій Бакшеєв
-
Інфекція та вагітність
- Відео: уреаплазма, її вплив на вагітність і плід — думка фахівця
- Види і симптоми захворювання
-
Діагностика
- ПЛР-метод
- Культуральний метод або бактеріологічний посів
- Виявлення антитіл у крові або серологічний метод
-
Як лікувати уреаплазмоз у майбутньої мами
- Таблиця: медикаменти для лікування уреаплазмоза при вагітності
- Фотогалерея: лікарські засоби, що застосовують у складі комплексної терапії уреаплазмоза у майбутніх мам
- Заходи профілактики
Що таке уреаплазмоз
На слизовій оболонці піхви присутні більше тридцяти видів мікроорганізмів. Більшість з них — корисні лактобацили, які складають основу нормальної флори жіночих статевих органів. Активний розвиток патогенної та умовно-патогенної мікрофлори спостерігається, коли з якихось причин слабшають захисні функції імунної системи.
Уреаплазмоз — інфекційне захворювання, збудником якого є бактерія уреаплазма. Постійне її присутність на слизових здорової жінки нехарактерно — бацилу відносять до транзисторної мікрофлорі сечостатевої системи людини. В організм інфекція потрапляє переважно статевим шляхом і розвивається на слизовій внутрішніх статевих органів.
 Бактерія уреаплазма відноситься до умовно-патогенної мікрофлори слизових, а значить, провокує запалення тільки при ослабленому місцевому імунітеті
Бактерія уреаплазма відноситься до умовно-патогенної мікрофлори слизових, а значить, провокує запалення тільки при ослабленому місцевому імунітеті
Близько половини жінок і чоловіків на планеті інфіковані цією бацилою. Запалення слизової уреаплазма викликає, коли порушується рівновагу мікрофлори піхви.
А відбувається це:
- при супутній інфекції — інфікування слизової іншими хвороботворними мікроорганізмами (гарднерелою, хламідіями, грибами роду Candida) змінює співвідношення корисних і патогенних бактерій, що тягне за собою розвиток запалення;
- при ослабленні імунітету, в т. ч. на тлі вагітності;
- при частих застудах і переохолодженнях;
- при активному статевому житті і частих подмываниях (спринцювання);
- при хронічної втоми, виснаженні організму, після стресів.
У наукових колах і по сьогоднішній день ведуться дебати з приводу класифікації і патогенності уреаплазми. Залишається відкритим і питання про вплив цих мікроорганізмів на виношування вагітності.
Характеристика збудника
Ureaplasma parvum і Ureaplasma urealyticum — найдрібніші специфічні бактерії, у класифікації мікроорганізмів вони займають проміжне положення між одноклітинними мікробами і вірусами. Відносяться до микоплазмам (Mycoplasmataceae), але виділені в окремий рід з-за їх здатності до розщеплення сечовини до аміаку.
Ці мембранні паразити (вони не мають клітинної стінки) розвиваються на слизових оболонках сечових шляхів і органів статевої системи людини, але тільки в певних умовах виявляють свою мікробну агресію і викликають запалення. У жінок бактерії локалізуються найчастіше на слизовій піхви, але іноді поширюються в сечовипускальний канал і сечовий міхур або в цервікальний канал і матку.
Уреаплазмоз діагностується, коли концентрація бактерій в мазок на флору значно перевищує допустиму норму. Наявність на слизовій піхви уреаплазми в межах норми — показник не захворювання, а лише інфікування. Жінка при цьому є носієм інфекції і може заразити свого статевого партнера.
На тлі активного розмноження уреаплазми розвивається запалення слизової внутрішніх статевих органів, що відбивається на показниках урогенітального мазка: в ньому буде виявлено підвищений вміст лейкоцитів — імунних клітин крові, які покликані боротися з запальним процесом.
 Інфікування уреаплазмою відбувається переважно при незахищеному статевому акті
Інфікування уреаплазмою відбувається переважно при незахищеному статевому акті
Шляхи проникнення бактерій в організм
Інфікування уреаплазмою в абсолютній більшості випадків відбувається статевим шляхом — при незахищених статевих контактах. Причому оральний секс теж може стати причиною зараження, але в цьому випадку місцем локалізації інфекції стане слизова оболонка ротоглотки.
Побутові способи передачі збудника, коли патогени потрапляють на слизові під час відвідування лазні або басейну, громадського туалету, купання у відкритих водоймах і т. п., малоймовірні. Вкрай рідко зустрічаються випадки зараження бацилою через предмети особистого користування.
При вагітності способів передачі уреаплазменной інфекції від матері до дитини може бути декілька.
Проникнення уреаплазми до плоду висхідним і трансплацентарным шляхами зустрічається дуже рідко. Після появи дитини на світ проводиться повне його обстеження, в т. ч. і на наявність на слизових новонародженого (статевих органів, носоглотки, дихальних шляхів) уреаплазменной інфекції, при виявленні якій лікування призначається негайно.
Внутрішньоутробне інфікування плода найчастіше відбувається тоді, коли жінка заражається уреаплазмою в період виношування вагітності.
Відео: коли потрібно лікувати уреаплазмоз — доктор Комаровський і гінеколог Сергій Бакшеєв
Інфекція та вагітність
Після численних досліджень вчені дійшли висновку, що уреаплазма цілком може стати причиною невиношування вагітності та патологій розвитку плоду. А поштовхом до розмноженню бактерій на слизових виявляється найчастіше саме зачаття і розвиток дитини в материнській утробі.
Ослаблення імунітету при настанні вагітності — явище фізіологічне. Захисні функції імунної системи не повинні заважати імплантації плодового яйця в стінку матки. Але як раз в цей час раніше знаходиться в стані ремісії уреаплазма може почати активно розвиватися, викликаючи запалення слизових. Важливо вилікувати уреаплазмоз у майбутньої мами на етапі планування вагітності або до розродження. Це значно знизить ризики інфікування малюка під час пологів і запобігає більш глибоке зараження жінки.
Уреаплазма на ранніх термінах стає причиною розвитку хоріоамніоніта (запалення оболонок плода), бронхо-легеневої дисплазії у плода. У першому триместрі вагітності при гострій інфекції і розвитку запалення може припинитися формування ембріона і наступити його внутрішньоутробна загибель. Тоді діагностують завмерлу вагітність.
У другому і третьому триместрах на тлі запалення, викликаного уреаплазмою, і глибокого інфікування організму матері, шийка матки стає рихлою, а зовнішній зів розм’якшується і відкривається. Чого починається вигнання плоду з матки раніше терміну — передчасні пологи.
На тлі уреаплазмозу розвивається фетаплацентарная недостатність — дефіцит корисних речовин і кисню, що надходять від плаценти до плоду. Чому у дитини спостерігається затримка внутрішньоутробного розвитку, він народжується передчасно — слабким, «незрілою», з малою вагою. Під час пологів дитина проходить через родові шляхи, слизові яких заражені уреаплазмою. Якщо дитина не був інфікований внутрішньоутробно, до нього бацила проникає під час пологів.
При зараженні новонародженого интранатально уреаплазма може вражати не тільки слизові оболонки, але і потрапляти в кров, провокуючи розвиток генералізованої інфекції у немовляти — менінгіту, пієлонефриту, пневмонії, сепсису. У післяпологовому періоді уреаплазмоз викликає у матері ендометріоз (запалення слизової оболонки матки), сальпінгоофорит (хронічне запалення придатків, при висхідній інфекції), що в майбутньому веде до безпліддя або настання позаматкової вагітності.
Інфікування уреаплазмою під час виношування вагітності (або виявлення інфекції вже після зачаття) не є причиною для її переривання. Своєчасна діагностика та правильно розроблена стратегія лікування допоможуть жінці виносити і народити цілком здорового малюка.
Відео: уреаплазма, її вплив на вагітність і плід — думка фахівця
Види і симптоми захворювання
Ставлячись до умовно-патогенних мікроорганізмів, уреаплазма після проникнення на слизові може протягом тривалого часу зовсім ніяк себе не проявляти або видавати дуже слабку симптоматику. Часто її виявляють при планової здачі мазка на мікрофлору, а сама жінка навіть не підозрює, що є носієм інфекції. Інкубаційний період після інфікування уреаплазмою триває 4 тижні.
Потім можуть з’явитися:
- піхвові виділення слизові, прозорі або білуваті, не дуже рясні (частіше зранку), а тому в більшості випадків залишаються непоміченими;
- і свербіж зовнішніх статевих органів — ці відчуття бувають наслідком подразнюючої дії на шкіру виділень з піхви;
- різі під час сечовипускання — даний ознака частіше з’являється у чоловіків, але і у жінок зустрічається;
- відчуття дискомфорту під час статевого акту — розвиваються на слизовій статевих органів уреаплазми викликають її запалення, набряк і підвищену чутливість до механічних подразників;
- незначні болі внизу живота — провісники починається запального процесу;
- рідко підвищення температури тіла та ознаки інтоксикації організму продуктами життєдіяльності патогенної мікрофлори.
Всього кілька днів потому прояви захворювання поступово слабшають, а інфекція осідає на слизовій в очікуванні сприятливих для її розвитку умов — насамперед, ослаблення місцевого імунітету. Може пройти кілька років до наступного рецидиву.
Симптоми уреаплазмоза відрізняються в залежності від індивідуальних особливостей організму жінки, стадії його розвитку (гостра, рецидивуюча), локації, ускладнень перебігу захворювання та супутніх інфекцій. Якщо уреаплазмою уражені слизові ротоглотки, бактерії викликають ангіну, яка супроводжується усіма характерними для неї ознаками — почервонінням і набряком, больовим синдромом при ковтанні, підвищенням температури тіла, а якщо приєднується вторинна інфекція, то і гнійним нальотом.
При ураженні слизових оболонок сечостатевої системи симптоматика буде відрізнятися по мірі поширення інфекції з піхви в матку, сечовий міхур, нирки.
Чим довше інфекція знаходиться в організмі і чим далі (глибше) проникає, тим гірше піддається лікуванню і тим більше викликає ускладнень. Навіть перебуваючи в латентному стані, поза загостренням, уреаплазма створює сприятливий фон для розвитку інших патогенів.
Слабка на початкових стадіях симптоматика не змушує інфіковану жінку звертатися до лікаря. У результаті захворювання діагностується вже коли запальний процес, ним викликаний, знаходиться в самому розпалі.
 Лікувати уреаплазму при вагітності потрібно тільки при появі характерних симптомів запалення слизових внутрішніх статевих органів
Лікувати уреаплазму при вагітності потрібно тільки при появі характерних симптомів запалення слизових внутрішніх статевих органів
Діагностика
У Росії на сьогоднішній день всіх без винятку вагітних не обстежують на уреаплазмоз. Аналізи призначаються жінкам, у яких в анамнезі (історії хвороби) є передчасні пологи або викидень, а також якщо у лікаря при огляді майбутньої мами виникли підозри, що вона інфікована уреаплазмою (враховуючи симптоматику).
На етапі планування вагітності аналіз на уреаплазму рекомендується здавати обом подружжю. Виявити інфекцію, визначити ступінь зараження і чутливість бацил до антибіотиків допомагають лабораторні дослідження біоматеріалу, взятого зі слизових внутрішніх статевих органів — мазка на флору, для виявлення ДНК бактерії проводиться полімеразна ланцюгова реакція, для визначення антитіл до антигену уреаплазми здається кров з вени. Найбільш достовірними будуть результати різних видів досліджень, комбінацію яких вибирає лікар.
ПЛР-метод
Полімеразна ланцюгова реакція дозволяє виявити наявність на слизових внутрішніх статевих органів ДНК уреаплазми. Для проведення дослідження беруться проби слизу (мазки) з піхви, цервікального і сечовипускального каналу. Вже через 5 годин можна робити висновки про інфікування.
Однак ступінь розвитку патогенної мікрофлори та її чутливість до антибіотиків цим методом визначити неможливо. Ефективність лікування уреаплазмозу також не вийде оцінити за допомогою ПЛР, т. к. ще 2-3 тижні після терапії сліди ДНК збудника можуть залишатися на слизових.
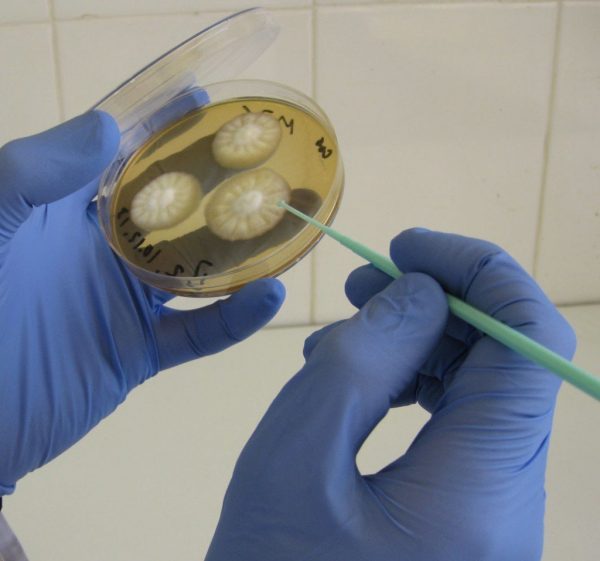 Бактериологическй посів дозволяє визначити ступінь активності уреаплазми і скласти антибиотикограмму
Бактериологическй посів дозволяє визначити ступінь активності уреаплазми і скласти антибиотикограмму
Культуральний метод або бактеріологічний посів
Для лабораторного дослідження збирається ранкова сеча, а також робиться урогенітальний мазок — біоматеріал береться зі слизової оболонки склепіння піхви, цервікального каналу та уретри. Зібрані зразки містяться в штучне живильне середовище (кожен окремо), де протягом 48 годин відбувається розвиток мікрофлори.
10? бактерій в полі зору під мікроскопом — норма вмісту уреаплазми в мазку, якщо це число значно більше, діагностується уреаплазмоз. Бакпосів дозволяє визначити ступінь активності інфекції локалізацію запального процесу, викликаного уреаплазмою, і чутливість патогенів до антибіотиків. На підставі результатів аналізу лікар підбирає найбільш слушно препарати для лікування захворювання. Крім того, за допомогою культурального аналізу вдається відстежувати ефективність терапії в динаміці.
Виявлення антитіл у крові або серологічний метод
Для визначення наявності в організмі антитіл до антигену уреаплазми на аналіз здають кров з вени. Характерні структури бактерій в крові виявляються для діагностики причин викидня, безпліддя у жінки, а також розвитку запальних захворювань органів репродуктивної та сечовивідної систем в післяпологовому періоді.
Серологічний метод застосовують для діагностики рецидивів захворювання. Контроль излеченности уреаплазмозу проводять після закінчення лікування — 2-3 тижні — культуральним методом та за допомогою ПЛР.
Як лікувати уреаплазмоз у майбутньої мами
При відсутності серйозних ускладнень і загрози переривання вагітності на ранніх термінах діагностований уреаплазмоз у майбутньої мами починають лікувати після 20 тижня, коли органи плоду вже повністю сформувались. Так як в більшості випадків інфікування дитини уреаплазмою відбувається в процесі розродження, уреаплазма повинна бути пролікована до настання пологової діяльності.
Багато лікарів вважають за доцільне починати лікування уреаплазмоза у 30 тижнів (при благополучному перебігу вагітності). Тоді ризики зараження дитини при проходженні їм родових шляхів будуть мінімальними. Якщо виникає загроза викидня або розвиваються ускладнення перебігу вагітності, лікування уреаплазмозу починають негайно, незалежно від терміну вагітності.
Терапія захворювання обов’язково включає антибактеріальні засоби, які в першому триместрі можуть викликати порушення розвитку ембріона. Паралельно лікування призначається і дружину (сексуальному партнерові) жінки. На час проведення терапевтичних заходів від статевих контактів рекомендується утриматися. При загрозі переривання вагітності через прогресуючу уреаплазменной інфекції на ранніх термінах, лікування починають негайно.
Терапія уреаплазмоза у вагітних завжди комплексна, може проводитися в стаціонарі або амбулаторно, з обов’язковим регулярним контролем ефективності. Препарати лікар підбирає індивідуально, в залежності від анамнезу, терміну вагітності, стадії і локації захворювання.
 Якщо лікування уреаплазмозу при вагітності необхідно, його починають не раніше 20 і не пізніше 30 тижня строку
Якщо лікування уреаплазмозу при вагітності необхідно, його починають не раніше 20 і не пізніше 30 тижня строку
Лікування передбачає застосування:
- антибіотиків, фторхінолонів, макролідів (Еритроміцину, Вильпрафена) — для боротьби з уреаплазменной інфекції;
- препаратів для відновлення мікрофлори слизових оболонок кишечника і піхви — Лінекса, Лацидофила, Біфідумбактерину — антибіотики вбивають не тільки хвороботворні бактерії, але і корисні, порушуючи баланс мікроорганізмів, тому слизові доводиться заселяти корисними лактобактеріями для відновлення їх захисної функції;
- вагінальних свічок — Гексикона, Тержинана, Ливарола — для лікування і профілактики розвитку вторинної інфекції;
- імуномодуляторів — Виферон, Інтерферону — для посилення імунної відповіді на розвиток в організмі патогенної мікрофлори;
- медикаментів для поліпшення плацентарного кровотоку — Магне В6 або препаратів заліза — з метою збільшення доставки до плоду корисних речовин і кисню для нормалізації процесів росту і розвитку;
- вітамінних комплексів — для загального зміцнення організму майбутньої мами і якнайшвидшого одужання — Елевіт Пронаталь, Вітрум Пренатал.
Важливо точно дотримуватися призначеної схеми і пройти курс лікування повністю. Перенесений уреаплазмоз стійкого імунітету не формує, а тому можливе повторне інфікування і розвиток захворювання. Після антибактеріальної терапії необхідно проконтролювати, чи було лікування ефективним.
Таблиця: медикаменти для лікування уреаплазмоза при вагітності
| Найменування препарату | Фармакологічна група | Діюча речовина | Свідчення | Протипоказання | Особливості застосування при вагітності |
| Еритроміцин | Макролидный антибіотик, що чинить бактеріостатичну і бактерицидну дію | Еритроміцин | Інфекції сечостатевої системи, в т. ч. уреаплазмоз | Підвищена чутливість до макролідних антибіотиків, тяжкі порушення функції печінки | При вагітності застосовується тільки за призначенням лікаря, після ретельного аналізу співвідношення користі і шкоди. Краще після 20 тижня, коли сформуються органи плоду. Курс лікування 7-10 днів (за показаннями). Препарат рекомендується приймати за годину до їжі або через 2 години після прийому їжі) і запивати достатньою кількістю рідини — 150-200 мл |
| Вильпрафен | Макролід — антибактеріальний засіб для системного застосування | Джозамицин | Інфекції сечостатевої системи, в т. ч. уреаплазмоз | Підвищена чутливість до макролідів або до інших компонентів препарату, порушення функції печінки і жовчовивідних шляхів | На сьогоднішній день даних про ембріотоксичну дію препарату немає, проте під час виношування вагітності його рекомендується застосовувати тільки за призначенням лікаря (після ретельного аналізу ризиків) і бажано у другій половині терміну. Таблетки слід ковтати, не розжовуючи, між прийомами їжі і запивати достатньою кількістю води. Курс лікування — до 10 днів |
| Лінекс | Комбінований препарат, який містить три види ліофілізованих життєздатних молочнокислих бактерій, які є частиною нормальної кишкової флори | Lactobacillus acidophilus, Bifidobacterium infantis, Enterococcus faecium | Дисбактеріоз кишечника і слизових органів сечостатевої системи, в т. ч. викликаний прийомом антибіотиків — підтримують і регулюють фізіологічну рівновагу мікрофлори | Підвищена чутливість до компонентів препарату | Рекомендується приймати під час їжі, але не запивати гарячими напоями. Для підвищення ефективності препарат приймають через 3 години після прийому антибіотиків |
| Біфідумбактерин | Засіб для відновлення мікрофлори слизових, нормалізації діяльності шлунково-кишкового тракту, володіє імуномодулюючими властивостями | Висушена мікробна маса живих біфідобактерій, що входять до складу нормальної мікрофлори кишечника і слизових органів сечостатевої системи | Дисбактеріоз кишечника, в т. ч. викликаний прийомом антибіотиків, санація (усунення та профілактика захворювань) жіночих статевих шляхів, передпологова підготовка вагітних з порушенням чистоти вагінального секрету | Індивідуальна непереносимість компонентів | Препарат при вагітності застосовують перорально (внутрішньо у вигляді розчину), а також інтравагінально (у піхву — у вигляді просочених розчином тампонів) |
| Гексикон (свічки) | Антисептичний та дезінфікуючий засіб | Хлоргексидин | Профілактика інфекцій, що передаються статевим шляхом, у т. ч. уреаплазмоза | Індивідуальна підвищена чутливість до компонентів препарату | У період вагітності застосовують лише тоді, коли очікувана користь для матері перевищує потенційний ризик для плода |
| Ливарол (свічки) | Протимікробний та антисептичний засіб для застосування в гінекології | Кетоконазол | Профілактика грибкових інфекцій піхви при зниженій резистентності організму та на фоні лікування препаратами, які порушують нормальну мікрофлору піхви | Підвищена індивідуальна чутливість до компонентів. При розвитку реакцій гіперчутливості препарат слід відмінити і звернутися до лікаря. Не слід застосовувати у і триместрі вагітності | У II-III триместрі вагітності препарат застосовувати тільки тоді, коли очікувана користь для матері перевищує потенційний ризик для плода |
| Віферон (свічки) | Комплексний імуностимулюючий препарат | Рекомбінантний людський інтерферон альфа-2b, токоферолу ацетат | Лікування і профілактика внутрішньоутробних та урогенітальних інфекцій | Індивідуальна непереносимість компонентів препарату | Застосування супозиторіїв допустимо з 14-го тижня вагітності |
| Магне В6 | Комплекс вітамінів групи В з мінералами | Магнію лактату дигідрат, піридоксину гідрохлорид |
Гіпертонус матки при вагітності, загроза викидня, затримка розвитку плода | Підвищена чутливість до компонентів препарату, тяжка ниркова недостатність | Одночасне застосування Магне В6 при вагітності і препаратів заліза або кальцій вмісних зменшує засвоюваність кожного з них |
| Вітрум Пренатал | Полівітаміни з мікроелементами для вагітних | Комплекс вітамінів та мінералів, необхідних для нормального перебігу вагітності | Профілактика дефіциту вітамінів і мінералів у жінок в період виношування вагітності | Підвищена чутливість до компонентів препарату, гіпервітаміноз, порушення функції нирок, виразка шлунка (дванадцятипалої кишки) | Тривалість застосування і дозування визначає лікар індивідуально. Не слід перевищувати рекомендовану дозу! Доза вітаміну А понад 10 000 МО може мати тератогенного впливу на плід |
Контроль излеченности уреаплазмоза у вагітних проводиться:
- за допомогою культурального методу діагностики — на 7-8 день з моменту закінчення прийому антибіотиків;
- за допомогою полімеразної ланцюгової реакції — через 2-3 тижні після лікування.
З метою профілактики росту бактерій на слизових з 14 тижня вагітності лікар може призначити вагітної свічки Віферон. Володіючи імуностимулюючими властивостями, вони запобігають внутрішньоутробне інфікування плода. Що створює передумови для народження здорового, міцного малюка навіть при виявленої у матері уреаплазми.
Фотогалерея: лікарські засоби, що застосовують у складі комплексної терапії уреаплазмоза у майбутніх мам

Лінекс — комплексне засіб для відновлення нормальної мікрофлори слизових оболонок кишечника і внутрішніх статевих органів
Біфідумбактерин — нормалізує мікрофлору слизових оболонок кишечника і піхви в ході антибактеріальної терапії

Еритроміцин — антибіотик, дозволений до застосування для лікування уреаплазмоза при вагітності

Магне В6 — заспокоює, розслаблює, знімає тонус мускулатури матки, що запобігає переривання вагітності, покращує плацентарний кровотік і постачання плода поживними речовинами

Гексикон — застосовується в комплексній терапії уреаплазмозу для місцевого лікування інфекції

Ливарол — свічки, що призначаються для профілактики приєднання вторинної інфекції при уреаплазмозе

Віферон — препарат інтерферону людини, імуномодулюючий засіб
Вильпрафен — антибіотик, який призначають вагітним для лікування уреаплазмоза

Вітрум Пренатал — комплекс вітамінів і мінералів для вагітних, зміцнює імунітет і прискорює одужання
Заходи профілактики
Медики не втомлюються повторювати своїм пацієнтам просту істину — профілактика завжди краще, простіше, безпечніше лікування. Запобігти зараженню уреаплазмою не так вже й складно.
Досить дотримувати елементарні правила.
Зачати дитину, будучи носієм інфекції, можна. Після лікування краще, щоб минув певний час перед зачаттям — організм повинен очиститися і відновитися. Міцний імунітет у майбутньої мами — запорука нормального перебігу вагітності після уреаплазмозу.
Уреаплазма реалізується у захворювання тільки при ослабленні імунітету і порушення мікрофлори слизових оболонок органів сечостатевої системи. Нелікований уреаплазмоз може стати причиною передчасних пологів і патологій розвитку плоду. Своєчасне виявлення інфекції і адекватна терапія забезпечують нормальний перебіг вагітності, запобігають внутрішньоутробне і интранатальное інфікування дитини.