В абревіатурі ЕКО приховано щастя багатьох сімей, які успішно вирішили проблему безпліддя і народили дитину. Однак, ЕКО або екстракорпоральне запліднення — це тільки початок довгого шляху до заповітної мрії стати батьками.
Зміст
-
Особлива вагітність після ЕКЗ: можливі ускладнення
- Ймовірність невиношування і розвитку вад у плода
-
Ведення вагітності після ЕКЗ
- 1 триместр
- 2 триместр
- 3 триместр
- Відео: ведення вагітності після ЕКЗ
- Пологи після ЕКЗ
Особлива вагітність після ЕКЗ: можливі ускладнення
Основний відсоток жінок, які вдаються до процедури ЕКЗ, мають виражені проблеми в репродуктивному здоров’ї. Тому вагітність після ЕКЗ буде мати нюанси і можливі ускладнення, про які треба знати.
 Штучне запліднення
Штучне запліднення
Фахівці виділяють наступні особливості ЕКО вагітності:
- схильність до невиношування;
- підвищена частота багатоплідної вагітності;
- висока ймовірність розвитку плацентарної недостатності та пізнього токсикозу(гестозу).
Ймовірність невиношування і розвитку вад у плода
На жаль, статистика викиднів на ранніх термінах після штучного запліднення, має сумні цифри — до 35%.
Однією з головних причин самовільного викидня після ЕКЗ — генетичні аномалії ембріона. Часто до процедури штучного запліднення сімейні пари приходять вже після 35 років, а як відомо, ймовірність хромосомних патологій з віком значно збільшується. Також бувають так звані «випадкові» аномалії, коли на початковій стадії формування ембріона відбувається збій, що призводить до викидня.
Друга часта причина переривання — ендокринні порушення. Вони можуть бути вихідними або набутими в процесі підготовки до ЕКЗ (наприклад індукція суперовуляції). Спостереження у ендокринолога необхідно для збереження вагітності.
Різні інфекції і запалення під час вагітності можуть привести до серйозних наслідків. Знижується імунітет, уражаються тканини матки, тим самим, провокуючи викидень.
На пізніх термінах вагітності, провокує викидень плацентарна недостатність. Як правило, дисфункція плаценти є наслідком різних патологій в організмі матері, при якому порушується обмін з організмом плода. Результатом цього може стати затримка внутрішньоутробного розвитку або навіть загибель плода в антенатальному періоді.
Порушення системи гемостазу крові. Зміни балансу і правильної регуляції згортання і антизсідальної систем крові можуть викликати незворотні наслідки для плоду і викликати його загибель.
Підвищений ризик розвитку вад у плода після застосування ЕКО є наслідком патології у батьків, викликала безпліддя, а не самим ЕКО. Пари, які вдаються до штучного запліднення, мають проблеми з репродуктивною функцією. Причиною безпліддя часто бувають хромосомні аномалії та генетичні мутації. Ці патології можуть передатися і плоду ( синдром Дауна, синдром Едвардса). Для уникнення цього лікарі-репродуктологи і генетики настійно рекомендую проводити діагностику ембріонів на предмет якихось відхилень ще до підсадки.
Враховуючи всі особливості та ускладнення вагітності після ЕКЗ, пацієнтка повинна уважно ставиться до свого здоров’я і при найменшому нездужанні, звертатися за медичною допомогою. Тільки регулярне спостереження репродуктологами і лікарями суміжних спеціальностей допоможе зберегти вагітність і стати батьками здорової дитини.
Ведення вагітності після ЕКЗ
Вагітність після ЕКЗ вимагає ретельного уваги і регулярного спостереження, так як більшість пацієнток має обтяжений анамнез. Існує певний стандарт моніторингового ведення вагітності на різних термінах. Найчастіше майбутні батьки воліють спостерігатися у лікарів-репродуктологів, в центрі, де робили штучне запліднення. Але не заборонено і встати на облік в жіночу консультацію за місцем проживання.
1 триместр
Незважаючи на те, що пацієнтка після підсадки ембріона вже відчуває деякі ознаки вагітності, необхідно здати аналіз крові на ХГЛ. Робиться ця процедура для підтвердження факту вагітності на 14 день після ЕКЗ. Часто потрібна повторна здача аналізу для контролю розвитку ембріона.
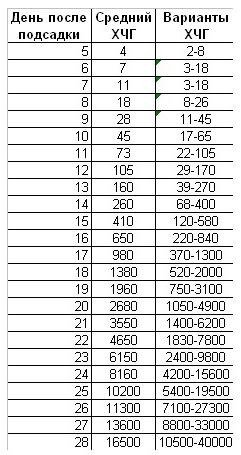 Таблиця норм ХГЛ після підсадки ембріонів по днях
Таблиця норм ХГЛ після підсадки ембріонів по днях
Приблизний план обстеження в 1 триместрі вагітності після ЕКЗ складається з наступних процедур:
- аналіз крові на сифіліс, ВИЧинфекцию, гепатити В, С;
- клінічний аналіз крові;
- біохімічний аналіз крові;
- загальний аналіз сечі;
- дослідження системи гемостазу, включаючи маркери активації внутрішньосудинного тромбогенеза;
- визначення вовчакового антикоагулянту;
- визначення АТ до ХГЛ;
- рівень ХГЧ в динаміці;
- аналіз піхвового відокремлюваного з забарвленням по Граму;
- бактеріологічне дослідження матеріалу з каналу шийки матки;
- виявлення вірусу простого герпесу (ВПГ), цитомегаловірусу (ЦМВ), хламідій, гонококів, трихомонад у матеріалі з каналу шийки матки шляхом ПЛР;
- УЗД.
Весь цей період проходить на тлі гормональної підтримки препаратами прогестерону. Репродуктор, який робив протокол ЕКО, спостерігає пацієнтку до 6-8 тижнів вагітності і тільки він приймає рішення про продовження або скасування гормональної підтримки. Вагітність після ЕКЗ в першому триместрі вимагає розширеного скринінгу. Крім УЗД, жінки здають кров на визначення бета-субодиниці ХГЛ і білка РАРР-А. Проводиться таке дослідження з 9 по 13 тиждень.
2 триместр
Другий триместр вагітності після ЕКЗ спостерігають так само, як і природне. Додатково в 14-15 тижнів зазвичай призначають аналіз на АФП або альфа-фетопротеїн. Норма АФП в крові характеризує нормальний внутрішньоутробний розвиток дитини без будь-яких відхилень і патологій. Якщо ж цей показник виходить за межі нормальних значень, це може вказувати на різні порушення в розвиток спинного і головного мозку у плода або на високий ризик хромосомних аномалій (синдром Дауна, синдром Едвардса). Іноді високе значення АФП буває при багатоплідній вагітності.
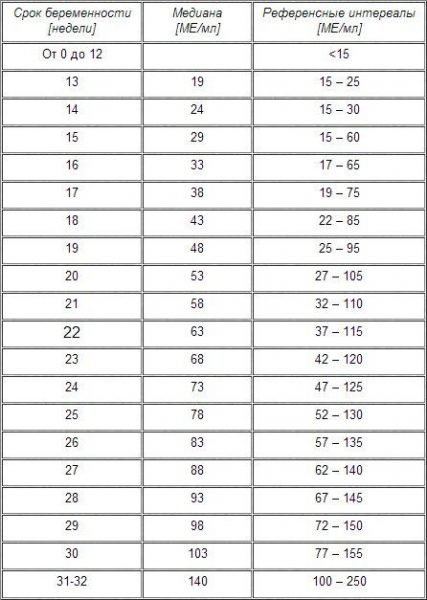 Таблиця по термінах вагітності
Таблиця по термінах вагітності
3 триместр
У третьому триместрі вагітності відвідування до лікаря стають більш частими, приблизно 1 раз в тиждень. Це необхідно для того, щоб вчасно запобігти такі проблеми, як ФПН (фетоплацентарна недостатність), гестоз і передчасні пологи. Обов’язково при вагітності після ЕКЗ призначається доплерометрия кожні 4 тижні.
Доплерометрія — вид ультразвукової діагностики, оцінює характеристику кровотоку в судинах. В акушерській практиці даний метод дослідження застосовується для спостереження за станом артерій і вен у пуповині, матці і плаценті. Також доплерометрія дозволяє судити про інтенсивність кровопостачання у великих судинах організму майбутньої дитини. На підставі результатів дослідження лікарі можуть судити про наявність або відсутність гіпоксії плода — його кисневому голодуванні.
Невідомий
https://mymammy.info/articles/170-dopplerometry.html
Після 34 тижнів вагітності стає доступний такий інформативний метод дослідження, як КТГ(кардіотокографія). КТГ проводять для:
- отримання відомостей про частоту серцевих скорочень плоду;
- регулярності серцевої діяльності плода, а також активних рухах;
- визначення частоти скорочень гладеньком’язових клітин матки і реакції дитини на дані скорочення;
- для виключення або ж своєчасного визначення патологічних станів матері і дитини, що становлять загрозу для перебігу вагітності і для майбутнього здоров’я новонародженого малюка, таких як гіпоксія, внутрішньоутробне інфікування плода, багатоводдя, маловоддя, вроджене аномальний розвиток серцево-судинної системи, фетоплацентарна недостатність і загроза пологів, що починаються раніше запланованого терміну.
Після ЕКЗ дане дослідження призначають кожні 1-4 тижні. В 37 тижнів жінці показана госпіталізація для підготовки до швидкого розродження.
Відео: ведення вагітності після ЕКЗ
Пологи після ЕКЗ
Раніше, вагітність після ЕКЗ вважалася абсолютним показанням до планового кесаревого розтину. В даний час до операції вдаються за наявності однієї з нижчезазначених факторів::
- вік пацієнток більше 30 років;
- тривалість безплідного проміжку понад 5 років;
- обтяжений соматичний анамнез — наявність великої кількості різних хронічних захворювань;
- репродуктивні втрати в анамнезі (викидні, мертвонародження під час попередніх вагітностей);
- тривала загроза переривання вагітності;
- наявність гестозу (ускладнення вагітності, що проявляється підвищенням артеріального тиску, появою білка в сечі, набряків) і плацентарної недостатності, при якій дитині не вистачає кисню і поживних речовин;
- багатоплідна вагітність.
Треба зазначити, що кількість жінок, які народили природним шляхом, після ЕКЗ зростає з кожним роком.
На закінчення хочеться відзначити важливу роль позитивного настрою пацієнтки, що вдається до процедури ЕКЗ. Позаду у більшості свій довгий і нелегкий шлях до процедури ЕКЗ, яка вимагає чимало моральних і матеріальних витрат. Але незважаючи на величезну кількість можливих ускладнень і особливостей такої вагітності, треба завжди сподіватися на краще. А досвідчені лікарі-репродуктологи, гінекологи і сучасні технології допоможуть вчасно виявити всі проблеми і успішно їх вирішити.