 До основних видів анемій відносяться: гемолітичні, постгеморагічні, залізодефіцитні, В12 – дефіцитні і апластичні. Всі вони розвиваються внаслідок великої крововтрати або в результаті збою при створенні еритроцитів. Основними симптомами усіх видів анемій є слабкість, прискорене серцебиття. Про те, які бувають анемії, з якої причини вони розвиваються, і які методи вживаються при лікуванні даних захворювань, читайте в цьому матеріалі.
До основних видів анемій відносяться: гемолітичні, постгеморагічні, залізодефіцитні, В12 – дефіцитні і апластичні. Всі вони розвиваються внаслідок великої крововтрати або в результаті збою при створенні еритроцитів. Основними симптомами усіх видів анемій є слабкість, прискорене серцебиття. Про те, які бувають анемії, з якої причини вони розвиваються, і які методи вживаються при лікуванні даних захворювань, читайте в цьому матеріалі.
Загальні клінічні симптоми хвороби анемія
Анемія — це синдром, який характеризується зниженням в одиниці об’єму крові концентрації гемоглобіну, а також, в більшості випадків, і еритроцитів.
Згідно критеріям, прийнятим Всесвітньою організацією охорони здоров’я (ВООЗ), діагноз «анемія» ставиться при зниженні концентрації гемоглобіну: чоловікам — нижче 130 г/л, жінки — нижче 120 г/л, вагітним жінкам — нижче 110 г/л.
Загальними симптомами усіх видів анемій є:
- слабкість;
- запаморочення, «мушки» перед очима;
- серцебиття, задишка при звичному фізичному навантаженні;
- один з основних симптомів анемії – блідість шкіри та слизових оболонок;
- у літніх людей — виникнення або почастішання нападів стенокардії;
- клінічний симптом анемій у жінок в репродуктивному віці — порушення менструального циклу.
Всі види анемій у людини поділяються на:
- виникли внаслідок крововтрати — постгеморагічні (гострі та хронічні);
- розвинулися внаслідок порушення утворення еритроцитів або побудови гемоглобіну: залізодефіцитні, мегалобластні, сидеробластные, анемії хронічних захворювань, апластичні;
- обумовлені підвищеним руйнуванням еритроцитів та гемоглобіну — гемолітичні.
Гемолітичні анемії та фактори ризику їх розвитку
Гемолітичні анемії — це велика група спадкових і набутих анемій, обумовлених підвищеним руйнуванням еритроцитів (гемолізом). Основна характеристика цього виду анемії – занадто коротке життя еритроцитів. Захворювання розвивається, якщо тривалість життя еритроцитів становить менше 15 доби (у нормі вони живуть до 120 діб).
Нижче перераховано, які бувають види гемолітичних анемій.
Імунні гемолітичні анемії. Розвиваються внаслідок збою в імунітеті, коли починають вироблятися антитіла не до хвороботворних мікроорганізмів і чужорідних білків, а до своїх власних клітин — еритроцитів.
Гемолітична хвороба новонароджених. Розвивається при резус-конфлікті матері та плоду.
Обумовлені механічним пошкодженням еритроцитів (протезування клапанів серця, гемоліз при хронічному гемодіалізі — «штучна нирка»). При багаторазовому контакті еритроцита з механічним перешкодою порушується його цілісність мембрани, і клітина просто зношується.
Зумовлені інфекцією(малярія, токсоплазмоз). Еритроцити руйнуються хвороботворними мікроорганізмами.
Виниклі під впливом зовнішніх факторів: фізичних (опіки), хімічних агентів, медикаментів, отрут (свинець).
Спадкові гемолітичні анемії розвиваються при вродженому дефекті мембрани еритроцитів, що, як правило, супроводжується порушенням форми і розмірів червоних кров’яних клітин. Все це тягне за собою їх неповноцінність і недовговічність.
Фактором ризику розвитку анемії у даному випадку можна вважати приналежність до тієї чи іншої етнічної групи. Так, наприклад, відомо, що азербайджанці, грузини, народи, що населяють Дагестан, і гірські євреї частіше інших страждають спадкової гемолітичної анемією. Про спадковий характер захворювання іноді свідчить наявність у молодому віці каменів у жовчному міхурі (їх утворення може сприяти підвищення рівня білірубіну).
Основні симптоми гемолітичних анемій, фото і лікування
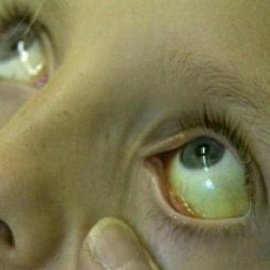 Основними симптомами гемолітичних анемій (гемолізу) є:
Основними симптомами гемолітичних анемій (гемолізу) є:
- Жовтянична забарвлення шкіри і слизових оболонок. Підвищення рівня білірубіну крові. Коли при руйнуванні еритроцитів гемоглобін що міститься в них виходить у плазму крові, він не може виконувати дихальну функцію, оскільки працює тільки «упакованим» в мембрану. Під впливом ферментів крові гемоглобін починає руйнуватися і поступово перетворюється в білірубін — це пігмент, який виробляється в печінці (кількість його різко підвищується в крові при гепатиті). Саме білірубін офарблює «отцветающий» синяк в жовто-коричневий колір, а при гемолізі надає шкірі рівномірний жовтий відтінок. При підвищеному вмісті в крові білірубін стає токсичним і викликає той же комплекс симптомів, що і при гепатиті: нудоту, відсутність апетиту, сухість у роті, загальну слабкість.
- Спленомегалія (збільшення селезінки) внаслідок підвищеного руйнування еритроцитів, які вона повинна переробити. Супроводжується вагою в лівому підребер’ї, а якщо процес протікає швидко, то і болем.
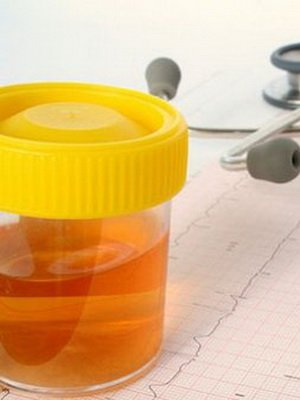
- За рахунок виділення білірубіну та продуктів його руйнування (уробіліну) вона набуває кольору чайної заварки.
- Характерні зміни в кістковому мозку (виявляються за результатами пункції).
Як видно на фото, характерний симптом анемії – потемніння сечі:

Хворого слід терміново доставити в стаціонар, оскільки симптоми анемії крові гемолітичного виду багато в чому схожі з симптомами гепатиту і цирозу печінки. Діагностика анемії без аналізів вельми утруднена. Госпіталізація необхідна і ще з однієї причини. Якщо руйнування еритроцитів відбувається швидко і у великій кількості, може мати місце гемолітичний криз — загрозливе життя стан. Внаслідок швидко розвивається анемії різко наростає серцева слабкість, посилюється серцебиття, падає артеріальний тиск. Високий рівень білірубіну викликає важку інтоксикацію. У лівому боці з-за різко розтягується капсули селезінки може виникнути сильна біль.
Лікування цього виду анемії проводиться в терміновому порядку і тільки в спеціалізованому гематологічному стаціонарі. Хворому призначаються високі дози гормонів наднирників — глюкокортикостероїдів (преднізолон). При рецидивуючому перебігу хвороби і посилення симптомів гемолітичної анемії лікування неможливе без оперативного втручання – доводиться видаляти селезінку.
Діагноз Постгеморагічна анемія крові»: причини і лікування
 Постгеморагічні (від лат. post — «після» і грец. haimorrhagia — «кровотеча») анемії виникають внаслідок того, що при тривалій або рясної крововтрати кістковий мозок просто не встигає поповнювати запас еритроцитів.
Постгеморагічні (від лат. post — «після» і грец. haimorrhagia — «кровотеча») анемії виникають внаслідок того, що при тривалій або рясної крововтрати кістковий мозок просто не встигає поповнювати запас еритроцитів.
Причини розвитку анемії постгеморагічного виду наступні:
- стрімкі або затяжні менструації;
- кривавий геморой;
- кровотечі при виразці шлунка і дванадцятипалої кишки.
Оскільки анемія даного виду не є самостійним захворюванням, слід усунути її причину: видалити гемороїдальний вузол, проводити лікування виразкової хвороби і т. п. При припиненні крововтрати, як правило, дозволяється та анемія. У важких випадках діагностики постгеморагічної анемії для лікування захворювання необхідно переливання крові.
Залізодефіцитні анемії: причини і лікування
В цьому розділі статті описі причини симптоми залізодефіцитних анемій, а також методи лікування і діагностики захворювання.
Залізодефіцитні анемії (ЖДАНОВ) розвиваються при недостатньому надходженні заліза в кістковий мозок, що призводить до браку будівельного матеріалу для гемоглобіну.
ЖДАНОВ є найбільш поширеним видом анемій і, за даними ВООЗ, складають у світі в середньому близько 80 % (у Росії цей показник ще вищий — понад 90 %). ЖДАНОВ схильні всі групи населення, але особливо маленькі діти і жінки репродуктивного віку.
 Хронічна ЖДАНОВ — це наслідок тривалого негативного балансу заліза в організмі. Залізо, з одного боку, надходить в організм разом з їжею (в добу його може засвоїтися не більше 2 мг), а з іншого, постійно витрачається для виробництва еритроцитів, зростання волосся, нігтів, клітин епідермісу (шкіри), а у жінок ще і під час місячних. Принцип тут простий: якщо витрата цього важливого мікроелемента перевищує його надходження, неминуче розвивається анемія.
Хронічна ЖДАНОВ — це наслідок тривалого негативного балансу заліза в організмі. Залізо, з одного боку, надходить в організм разом з їжею (в добу його може засвоїтися не більше 2 мг), а з іншого, постійно витрачається для виробництва еритроцитів, зростання волосся, нігтів, клітин епідермісу (шкіри), а у жінок ще і під час місячних. Принцип тут простий: якщо витрата цього важливого мікроелемента перевищує його надходження, неминуче розвивається анемія.
Причини залізодефіцитних анемій:
- підвищений витрата заліза внаслідок прискореного зростання організму в дитячому і підлітковому віці;
- вагітність (майбутня мати щодня втрачає 700-800 мг заліза) і лактація (від 0,5 до 1 мг);
- недостатнє надходження заліза з їжею у результаті вегетаріанства і голодування;
- зниження всмоктування заліза при гастриті зі зниженою кислотністю, а також внаслідок операцій на шлунку;
- інші причини (донорство, легеневі кровотечі, гемодіаліз).
Для діагностики анемії цього виду необхідно ретельне обстеження, включаючи лабораторні аналізи крові (клінічний з вивченням мазків крові, визначення сироваткового заліза, змісту трансферинів, феритину). Обов’язково виконується ендоскопічне дослідження шлунка.
Виявивши причини анемії, лікування призначається тільки після проведення повного обстеження. Слід дотримуватись спеціальної дієти, основу якої складають продукти, багаті залізом. Але одного лише зміни режиму харчування недостатньо, тому хворому прописують препарати заліза для прийому всередину у вигляді таблеток, капсул, драже або сиропу (дітям), а іноді і у вигляді внутрішньом’язових або внутрішньовенних ін’єкцій. У важких випадках необхідно вдаватися до переливання донорської еритроцитарного концентрату.
Однак препарати заліза можуть виявитися неефективними. І причини тут наступні:
- продовжує крововтрата;
- неправильний прийом або неадекватна доза препарату;
- помилковий діагноз;
- порушення всмоктування заліза;
- комбінований дефіцит (найчастіше — заліза і вітаміну В12).
В12–дефіцитні анемії: аналізи при діагностиці і лікування
 В12-дефіцитні (пернициозные) анемії розвиваються при нестачі в організмі вітаміну В12 (ціанокобаламіну). Для утворення еритроцитів потрібні вітамін В12 і фолієва кислота. Вітамін В12 поступає в організм з їжею і називається зовнішнім фактором кровотворення. Для його всмоктування необхідний внутрішній фактор — глікопротеїн шлункового соку (речовина, яка виробляється в слизовій оболонці шлунка). При дефіциті вітаміну В12 порушується нормальний обмін сполук фолієвої кислоти (фолатів) і синтез ДНК, в результаті чого виробляються аномально великі і перевантажені гемоглобіном еритроцитів. Ці надвеликі клітини не витримують постійного зіткнення зі стінками кровоносних капілярів: їх мембрана розривається, а тривалість життя скорочується.
В12-дефіцитні (пернициозные) анемії розвиваються при нестачі в організмі вітаміну В12 (ціанокобаламіну). Для утворення еритроцитів потрібні вітамін В12 і фолієва кислота. Вітамін В12 поступає в організм з їжею і називається зовнішнім фактором кровотворення. Для його всмоктування необхідний внутрішній фактор — глікопротеїн шлункового соку (речовина, яка виробляється в слизовій оболонці шлунка). При дефіциті вітаміну В12 порушується нормальний обмін сполук фолієвої кислоти (фолатів) і синтез ДНК, в результаті чого виробляються аномально великі і перевантажені гемоглобіном еритроцитів. Ці надвеликі клітини не витримують постійного зіткнення зі стінками кровоносних капілярів: їх мембрана розривається, а тривалість життя скорочується.
Причини В12–дефіцитної анемії:
- зменшення секреції внутрішнього чинника (атрофічний гастрит, резекція шлунка);
- генетичні фактори (спадкові форми захворювання);
- аутоімунні захворювання (гіпер – та гіпотиреоз, цукровий діабет);
- пухлини шлунково-кишкового тракту;
- наявність паразитів (глистні інвазії);
- незбалансоване харчування.
Діагностика. Діагноз ставиться на підставі даних лабораторного обстеження (клінічного аналізу крові, вимірювання концентрації вітаміну В12 в крові). Також з метою виключення онкологічних процесів обов’язково проводяться ендоскопічне дослідження шлунка і кишечника і аналіз крові на онкомаркери, а для виключення глистових інвазій — аналізи крові та калу.
Лікування В12–дефіцитної анемії:
- ін’єкції препаратів вітаміну В12 — ціанокобаламіну;
- прийом фолієвої кислоти;
- призначення спеціальної дієти;
- переливання крові (у важких випадках);
- курс лікування глистогонными засобами (при паразитарних захворюваннях).
Апластична анемія: як розвивається хвороба і її лікування
 В цей розділі статті ви дізнаєтеся, як розвивається апластична анемія і якими методами лікується це захворювання.
В цей розділі статті ви дізнаєтеся, як розвивається апластична анемія і якими методами лікується це захворювання.
Апластична анемія — група гематологічних захворювань, загальною ознакою яких є значне зменшення кількості клітин різних видів в крові внаслідок пригнічення кістковомозкового кровотворення. У цьому випадку клітини крові не руйнуються: кістковий мозок не виробляє.
Симптоми хвороби апластична анемія схожі з проявами променевої хвороби.
У зв’язку з пригніченням кісткового мозку розвивається цитопенический синдром: анемія, тромбоцитопенія і лейкопенія. Внаслідок тромбоцитопенії у хворих є схильність до кровотеч, крововиливів, кровоточивості. Анемія супроводжується розвитком серцево-судинної недостатності.
Зниження кількості лейкоцитів викликає на тлі різкого ослаблення імунітету різні інфекційні ускладнення: пневмонії, бронхіти, ангіни, генералізовані грибкові ураження, а в найбільш важких випадках — сепсис (зараження крові). До речі, саме захворювання зазвичай якраз і починається з інфекційного процесу. Саме тому, якщо температура тіла підвищена більше 3 діб, необхідно зробити аналіз крові.
Діагностика і лікування. Оскільки апластична анемія — одне з найбільш важких видів анемії, вона потребує обстеження та лікування в спеціалізованому стаціонарі.
Лікування включає трансплантацію стовбурових клітин та імуносупресивну терапію (введення антилимфоцитарного імуноглобуліну, циклоспорину А). Використовуються також допоміжні методи (переливання компонентів крові, профілактика і лікування інфекційних ускладнень). Призначаються антибіотики, хворих намагаються захистити від усіх контактів, оскільки будь-яка інфекція може викликати серйозні ускладнення.