Зміст статті:
Епіфізеоліз голівки стегнової кістки у дітей – відносно рідко зустрічається захворювання, переважно виявляється у підлітків чоловічої статі, при якому відбувається приховане або загальне зміщення епіфізарної частини головки стегнової кістки на рівні паросткової пластини або повна її відділення. Природа виникнення захворювання не до кінця вивчена, однак дослідження дозволяють припустити зв’язок розвитку патології з гормональними порушеннями і генетичною схильністю.
Причини і фактори ризику
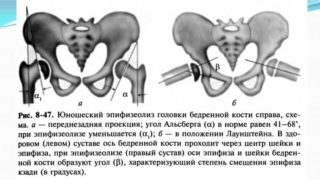 В основі причин розвитку даної патології лежить порушення нормального співвідношення між статевими гормонами і гормонами росту. Дефіцит статевих гормонів в поєднанні з підвищеним рівнем гормону росту стають причиною зниження міцності і розпушення проксимальної частини кісток стегна, створюючи умови для зміщення епіфізарної частини головки стегнової кістки донизу і ззаду.
В основі причин розвитку даної патології лежить порушення нормального співвідношення між статевими гормонами і гормонами росту. Дефіцит статевих гормонів в поєднанні з підвищеним рівнем гормону росту стають причиною зниження міцності і розпушення проксимальної частини кісток стегна, створюючи умови для зміщення епіфізарної частини головки стегнової кістки донизу і ззаду.
Теорія про вплив гормональних порушень і генетичної схильності підтверджується тим фактом, що переважна більшість хворих мають подібні ознаки:
- порушення обміну речовин, ожиріння;
- відставання статевого розвитку;
- ендокринні захворювання, у тому числі цукровий діабет.
Згідно зі статистикою, захворювання більш схильні хлопчики 13-14 років. У дівчаток патологія зустрічається трохи рідше, маніфестація захворювання припадає на вік 11-12 років, коли починається статеве дозрівання.
Відзначаються випадки більш раннього початку захворювання – у 5-7 років. У дорослих воно не виявляється. Приблизно у 25% хворих спостерігається двостороннє розвиток патології.
Клінічна картина
Юнацький епіфізеоліз стегна може розвинутися на тлі травми, так і без видимих причин. При порушенні структури тканин паросткової зони епіфіза відбувається зміщення його головки у кульшовій западині, і стегнова кістка, втративши противоупор, розвертається назовні. Кінцівка при цьому займає вимушене положення зовнішньої ротації.
 До клінічних симптомів юнацького епіфізеолізу відносяться:
До клінічних симптомів юнацького епіфізеолізу відносяться:
- стійка зовнішньо-ротаційна контрактура нижньої кінцівки;
- скорочений обсяг рухів кульшового суглоба;
- утруднення перенесення ваги тіла на бік пошкодженої кінцівки;
- болі в області паху і в коліні, посилюється під час руху;
- болючість пахової зони з іррадіацією в стегно і поперек;
- підвищена стомлюваність постраждалої кінцівки;
- кульгавість.
Непрямими симптомами захворювання служать гипогенитализм, атрофія сідничної і стегнової м’язів, підвищений артеріальний тиск.
Діагностика
На перших етапах захворювання важко діагностувати, і більшість пацієнтів звертаються за медичною допомогою на пізніх стадіях, коли проксимальна частина стегнової кістки вже зазнала істотну деформацію. Для підтвердження діагнозу, крім огляду хворого та збору анамнезу, необхідні інструментальні методи діагностики:
- рентгеноскопія;
- комп’ютерна томографія;
- МРТ.
На рентгенограмі при юнацькому эпифизеолизе відзначається збільшення паросткової зони стегнової кістки, тканини епіфізарної зони пухкі, чергуються ділянки здорової тканини з ділянками остеопорозу та остеосклерозу.
Найбільш точне уявлення про зміщення епіфіза дозволяє отримати рентгенографічний знімок, виконаний в бічній проекції.
Методики лікування юнацького епіфізеолізу головки стегнової кістки
 Практика і дослідження захворювання показують, що консервативне лікування епіфізеолізу головки стегнової кістки не має достатнього ефекту. Іммобілізація кінцівки також ніяк не впливає на перебіг захворювання. Основним методом ефективного лікування патології залишається хірургічне втручання. Метод і вид операції залежить від стадії перебігу та ступеня вираженості патології.
Практика і дослідження захворювання показують, що консервативне лікування епіфізеолізу головки стегнової кістки не має достатнього ефекту. Іммобілізація кінцівки також ніяк не впливає на перебіг захворювання. Основним методом ефективного лікування патології залишається хірургічне втручання. Метод і вид операції залежить від стадії перебігу та ступеня вираженості патології.
- На стадії предсмещения розвиток патології запобігають шляхом скріплення головки і шийки кістки стегна за допомогою спиць на тлі відкритої зони зростання. Видаляються спиці тільки після повного закриття ростової зони.
- На стадії хронічного перебігу захворювання для преостановки подальшого зміщення епіфіза і укорочення кінцівки виробляють эпифизеодэз за допомогою спиць Ноулеза, ауто – або аллотрансплантационных матеріалів.
- На стадії загострення хронічного перебігу захворювання при дисплазії епіфіза більш ніж на 35 градусів назад і 15 донизу виробляють трехплоскостную остеотомію стегна, що дозволяє централізувати голівку у кульшовій западині.
- На стадії гострого епіфізеолізу проводиться репозиція кісткових елементів шляхом скелетного витягнення з подальшим остеосинтезом із застосуванням спиць і кісткового аутотрансплантанта для закриття паросткової зони.
- На стадії виражених кісткових деформацій ефективна лише коригуюча остеотомія.
Після проведення будь-якої з перерахованих вище операцій обов’язково накладення гіпсової деротационной пов’язки на 4-6 тижнів.
Можливі ускладнення та наслідки
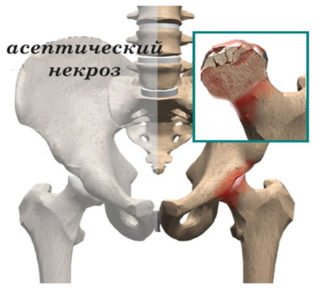 При своєчасно поставленому діагнозі та адекватному лікуванні прогноз перебігу хвороби позитивний. Як правило, ускладнення і рецидиви виникають не більш ніж в 7-8% випадків після оперативного втручання. При відсутності належного лікування можливий розвиток ускладнень, що ведуть до глибокої інвалідизації пацієнта. Наслідками юнацького епіфізеолізу головки стегнової кістки можуть бути патології, зумовлені погіршенням кровотоку в даній області:
При своєчасно поставленому діагнозі та адекватному лікуванні прогноз перебігу хвороби позитивний. Як правило, ускладнення і рецидиви виникають не більш ніж в 7-8% випадків після оперативного втручання. При відсутності належного лікування можливий розвиток ускладнень, що ведуть до глибокої інвалідизації пацієнта. Наслідками юнацького епіфізеолізу головки стегнової кістки можуть бути патології, зумовлені погіршенням кровотоку в даній області:
- коксартроз кульшового суглоба;
- асептичний некроз головки кістки стегна;
- хондролиз – руйнування хрящового шару суглоба;
- хронічне запалення тканин суглоба.
При запізнілому лікуванні можливе повне припинення росту кістки внаслідок закриття паросткової зони, і, як наслідок, патологічне вкорочення кінцівки.
Період реабілітації
На етапі реабілітації після юнацького епіфізеолізу головки стегнової кістки призначається медикаментозна терапія і фізіотерапія. Як правило, пацієнтам призначається прийом препаратів оротовой кислоти, ксантинолу нікотинат, пентоксифіліну та дипіридамолу.
Фізіотерапевтичні методи лікування патології включають в себе:
- електрофорез з кальцієм, сіркою, нікотинової та аскорбінової кислоти за трисмугової методикою;
- дарсонвалізацію пошкодженої кінцівки;
- щадну лікувальну фізкультуру.
Після проведення операції пацієнтам призначається строгий постільний режим до 3 тижнів, розширений – до 6 тижнів. Через півтора місяці пацієнтам дозволяється ходити без опори на оперовану кінцівку із застосуванням милиць і ходунків. Переміщатися з опоройна обидві ноги можна не раніше, ніж через 3 місяці.
Протягом наступних 2 років необхідний постійний контроль і спостереження за станом пацієнта. Раз у 3-4 місяці необхідна рентгеноскопія кульшового суглоба та епіфіза стегнової кістки для отримання повного уявлення про закриття паросткової зони.
Рання діагностика захворювання, вчасно виконане хірургічне втручання і грамотно проведена реабілітація захворювання служать профілактикою розвитку коксартрозу у дорослих.