 Досить розповсюдженим захворюванням на сьогоднішній день називають жовчнокам’яну хворобу.
Досить розповсюдженим захворюванням на сьогоднішній день називають жовчнокам’яну хворобу.
Не дивно, що про хворобу згадувалося ще з найдавніших часів, починаючи з епохи Відродження. Це захворювання, при якім у жовчному міхурі або печінкових, жовчних протоках з’являються камені.
Найчастіше камінь з’являється в жовчному міхурі, а в протоках і жовчному міхурі одноразово виникає набагато рідше. Хвороба з’являється при порушення загального обміну речовин, а також при застоях жовчі і виникнення інфекцій.
Часто в каменях є холестерин, тому вирішальний фактор – це погіршення холестеринового обміну, при якому відбувається збільшення в складі жовчі та крові холестерину. Цей фактор явний, так як камені в жовчному міхурі з’являються поряд з діабетом, атеросклерозом, зайвою вагою, а також при інших хворобах з збільшеною кількістю холестерину в організмі.
Більше 80% холестерину в наших організмах з’являється в печінці. Створюваний організмом холестерину в жовч розподіляється тільки у формі міцел, зарождаемых жовчною кислотою і фосфоліпідами. Коли збільшується кількість холестерину, знижується кількість жовчних кислот і фосфоліпідів, з’являється литогенная жовч, погіршуються її власні характеристики, з’являються кристали холестерину.
У нормальному стані з допомогою фосфолиподов і кислот жовчі холестерин залишається у формі розчиненої речовини. Коли чисельність даних речовин в організмі значно знижується, холестерин може осісти.
Часто при підвищеній вазі відбувається збільшена секреція холестерину. Літогенність жовчі, тобто її схильність до формування каменів, з’являється при неправильному харчуванні, погіршення метаболізму, а також при початкової схильності організму. Збільшується холестерин в крові під час вагітності, при гіпотиреозі, діабеті, під час інших гормональних збоях.
Інфекційні фактори також актуальні, оскільки запалення різного характеру жовчного міхура порушують хімічний, колоїдний склад жовчі, через це з’являються випадання кальцію, білірубіну і холестерину.
В європейських країнах хвороба виявляється у третини жінок і у чверті чоловіків. Найчастіше жовчнокам’яна хвороба турбує огрядних жінок у віці старше 60 років.
Класифікація
Існує наступна класифікація захворювання.
Залежно від класифікації ЖКБ відбувається постановка діагнозу. Варіанти: біліарний сладж, жовчнокам’яна хвороба, латентний перебіг, дисфункції жовчного і сфінктера, холецистолитиаз, біліарний панкреатит і т. д.
Звідки беруться камені?
Виникають камені в жовчному міхурі в основному через порушення обміну речовин і збільшення вмісту солей у жовчному, а також з причини застою жовчі.
Основними провокуючими чинниками жовчнокам’яної хвороби назвемо наступні:
Виявити точну причину ви зможете у професійного гастроентеролога.
Симптоми жовчнокам’яної хвороби
 Жовчнокам’яна хвороба не відразу дає про себе знати. Коли камінь знаходиться безпосередньо в жовчному міхурі, а не в протоці, особливих ознак хворий може і не відчувати. Хворі (більше 75%) в такому випадку ніяких скарг не пред’являють. В основному виникають диспепсичні розлади.
Жовчнокам’яна хвороба не відразу дає про себе знати. Коли камінь знаходиться безпосередньо в жовчному міхурі, а не в протоці, особливих ознак хворий може і не відчувати. Хворі (більше 75%) в такому випадку ніяких скарг не пред’являють. В основному виникають диспепсичні розлади.
Перші симптоми жовчнокам’яної хвороби, на які варто звернути свою пильну увагу – нудота, гіркота в роті, важке відчуття і дискомфорт в правому підребер’ї. Крім того, хворого може турбувати відрижка.
Якщо камінь вийде в жовчні протоки з жовчного міхура, може виникнути коліка. Жовчні коліки провокуються погрішностями в дієті, коли людина з’їдає велику кількість жирної або смаженої їжі. Пацієнт буде відчувати стрімку ріжучий біль в правій частині підребер’я, біль може переходити в спину, праву руку або ключицю. У хворого з’являється блювота, яка не приносить поліпшення, а також нудота і біль у ротовій порожнині.
У разі якщо у хворого камінчик порівняно невеликих розмірів, він може потрапити одразу в 12-палу кишку, пройшовши при цьому жовчні протоки. В такому випадку напад жовчної коліки проходить, камінь відходить з каловими масами.
Якщо ж цього не сталося, жовчні шляхи закупорюються, виникає ймовірність появи таких захворювань як підпечінкова жовтяниця, гострий холецистит.
Діагностика жовчнокам’яної хвороби
Щоб діагностувати ЖКБ використовують лабораторні, а також інструментальні способи дослідження. УЗД – один з найбільш простих методів виявлення каменів ще на стадії їх формування. За допомогою УЗД можна визначити розташування, структуру, чисельність, рухливість каменів у жовчному міхурі.
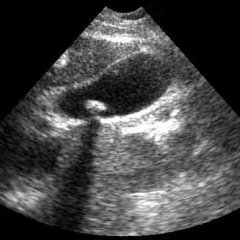 Також ультразвукове дослідження визначається активність міхура. Як проходить дослідження? Вивчення жовчного міхура необхідно натщесерце, а також після жовчогінного першого прийому їжі. Якщо протікання жовчнокам’яної хвороби ускладнено, УЗД допоможе проаналізувати стадії порушення стінки жовчного міхура та простір навколо нього.
Також ультразвукове дослідження визначається активність міхура. Як проходить дослідження? Вивчення жовчного міхура необхідно натщесерце, а також після жовчогінного першого прийому їжі. Якщо протікання жовчнокам’яної хвороби ускладнено, УЗД допоможе проаналізувати стадії порушення стінки жовчного міхура та простір навколо нього.
Крім того, з метою діагностики жовчнокам’яної хвороби використовуються рентгенівські методи, комп’ютерну томографію. Останній вид діагностики інформативний в якості додаткового дослідження. З допомогою томографію проводиться оцінка стану тканини, що оточує жовчний міхур і протоки.
Холедохолітіаз найкраще діагностується з допомогою ЕРХПГ, в тому випадку, коли трансабдомінальне ультразвукове сканування не надало інформативною картини при підозрі на холедохолітіаз. Однак, оскільки ЕРХПГ або ендоскопічна ретроградна холангіопанкреатографія найчастіше не може виявити дрібні камені в жовчному міхурі, самим оптимальним і відповідним дослідженням називають ендоскопічну ультрасонографію.
Лікування жовчнокам’яної хвороби
В залежності від стадії захворювання лікар призначає відповідну терапію.
Консервативні методи лікування жовчнокам’яної хвороби підходять у тому випадку, коли пацієнт звернувся на початковій стадії, тобто предкаменной. На цій першій стадії використовують: регулярні фізичні навантаження, нормальний гігієнічний режим, правильне харчування невеликими порціями, поліпшення перебігу жовчі за допомогою медикаментів, попередження появи зайвої ваги, виключення шкідливих звичок.
Виходячи з форми каменів і стану жовчного, використовують препарати жовчних кислот і гепабене. При невеликих каменях (до 2 мм) використовуються препарати з хенодезоксихолевой кислотою. Втім, вони не дуже ефективні, оскільки більш ніж у половини пацієнтів камені з’являються знову. З метою стимуляції жовчних кислот використовують зиксорин, фенобарбітал курсом від місяця до 7 тижнів.
По закінченню курсу пацієнти здають аналізи. Спостерігається нормалізація спектру жовчних кислот, зниження холестерину і білірубіну. Для профілактики призначають лиобил курсом 3 тижні. Хенофальк і хенохол – препарати, що використовуються для розчинення холестеринових каменів. При лікуванні знижується літогенність жовчі, камені йдуть приблизно через рік.
Рекомендована спеціальна дієта, про подробиці якої ви дізнаєтеся нижче.
Ударно-хвильова холелитотрипсия – терапія з дробленням рясних конкрементів на невеликі фрагменти за допомогою ударних хвиль. Допустима при нормальній скоротливості жовчного міхура. При дробленні каменів на дрібні частини вони самостійно виходять з каловими масами. Терапія проводиться з анестезією. Метод безболісний і нормально переноситься хворими.
У ряді випадків оптимальним лікуванням жовчнокам’яної хвороби стає хірургічне втручання. Показаннями до проведення операції служать:
У цих та інших випадках без операції не обійтися. Про те, чи гостра необхідності операційного втручання, ви зможете дізнатися про свого лікаря.
Проводиться видалення жовчного 2 основними способами: з допомогою лапароскопічної холіцистектомії і з допомогою класичної холіцистектомії. Перший метод проводять з введенням в черевну область через невеликі дірочки особливого інструментарію.
Ця операція малотравматична, після неї не видно шрами. Відновлення звичного способу життя з лапароскопічної холицистэктомией відбувається набагато швидше. Порівняно з класичною формою холіцистектомії час, необхідно на госпіталізацію скорочено до 5 днів.
У той час як класична операція передбачає більший і більш глибокий розріз живота. Після втручання хірургів залишається шов.
Рекомендації з харчування
Рекомендована дієта № 5, тобто дробове застосування їжі п’ять разів щодня. Краще, якщо ви встановите для себе графік, в якому їжа приймається в один і той же час. Рідкісні прийоми їжі застаивают жовч, тому слідкуйте за постійним харчуванням і відсутністю голодних дієт.
 В даному випадку виключаються смажені, жирні продукти, шоколад, гострі і калорійні страви. Виключений алкоголь, приправи, копчене м’ясо і риба. Їжа повинна бути приготовлена в теплому вигляді, холодне вживати не можна. Краще всього їсти молочні продукти, рослинну їжу. Вживати слід супи з овочів і круп, молочні каші.
В даному випадку виключаються смажені, жирні продукти, шоколад, гострі і калорійні страви. Виключений алкоголь, приправи, копчене м’ясо і риба. Їжа повинна бути приготовлена в теплому вигляді, холодне вживати не можна. Краще всього їсти молочні продукти, рослинну їжу. Вживати слід супи з овочів і круп, молочні каші.
М’ясо готують у формі тюфтельок, курка, риба – все це тільки у відварному вигляді. Молоко, протерті овочі, зелень, солодкі фрукти, підсушений білий хліб, омлети з білків, некислий сир – те, що можна вживати в їжу. Важливо їсти висівки для перистальтики кишечника. З напоїв можна компоти, морси, відвари шипшини. Часник, цибуля та інші гострі овочі забороняються. Сирі фрукти і овочі обмежуються в прийомі. Добове споживання рідини – 2 літри.
Можливі наслідки
При жовчнокам’яної хвороби можливі наступні ускладнення в організмі людини :
Профілактика утворення каменів
Щоб не доводити до хвороба ускладнень, важливо вчасно провести профілактичні заходи. Що в себе включає профілактика?
Коригування раціону харчування, дотримання дієти, під час якої обмежена жирне, гостре, солоної, солодке. Харчуватися необхідно 4-6 разів невеликими порціями. Оскільки кожний прийом їжі супроводжується викидом жовчі в 12-палу кишку, така дієта попередить застій жовчі. Доцільно відмовитися від вершкового масла, м’ясних наваристих бульйонів, грибів, кондитерських виробів, редьки, гірчиці, дуже жирних і смажених страв. Оскільки температур їжі має велике значення, необхідно вживання їжі кімнатної температури.
Для профілактики слід нормально щодня спорожнятися, в тому числі рекомендовано достатню сечовипускання. Привчіть себе щодня вживати висівки, курагу, кефір, чорнослив. Або їжте не менше півкілограма пропарених свіжих овочів або фруктів. Пийте до двох літрів води в день.
Корегуйте масу свого тіла. Тим не менше при ЖКБ не можна допускати голодних дієт і низькокалорійної їжі (менше 1000 кКалл в день). При ожирінні слід поступово знижувати масу тіла. Потрібен нормальний 7-ми годинний сон, постійні фізичні навантаження.
Терапія хвороб ШКТ. Хронічні гастрити, виразки, поліпи, дуоденіти, геморою, лямбліоз – всі хвороби кишкового тракту взаємопов’язані і провокують одна іншу. Тому особливо при схильності до запорів пройдіть діагностику з метою виключення захворювань. Не менш важливо пролікувати гайморити, каріозні зуби, синусити – будь-які інфекції, присутні в організмі.
Пам’ятайте, що при гострому холециститі необхідно довести лікування до кінця. Адже понад 70-80% хворих при грамотної терапії більше не мають каменів у майбутньому. З урахуванням тяжкості хвороби, характеру її перебігу лікар призначить додаткові препарати.