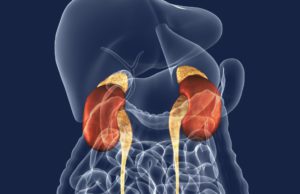
Синдром Іценко-Кушинга – клінічний симптомокомплекс, який обумовлений надмірним рівнем гормонів кори надниркових залоз в організмі і не пов’язаний з патологією гипотоламо-гіпофізарної системи. З огляду різних підходів до лікування, цей стан необхідно відрізняти від хвороби Іценко-Кушинга, в основі якої лежить первинне ураження гіпофіза, у 70 % випадків – аденома гіпофіза. Поширеність гіперкортицизму серед населення становить 0,1 %. Частіше цією патологією страждають жінки у віці 25-40 років.
Зміст
- 1 Причини та механізми розвитку синдрому
- 2 Клінічні прояви
- 3 Діагностика
- 4 Лікування
- 5 Фізіотерапія
- 6 Висновок
Причини і механізми розвитку синдрому
Іноді синдром гіперкортицизму розвивається при юнацької дисплазії кори надниркових залоз, ожирінні, цукровому діабеті, захворюваннях печінки, вагітності.
В основі патологічних змін в органах і тканинах лежить гіперпродукція кортизолу, який впливає на всі види обміну, чинить катаболічну дію на білкові структури, що призводить до дистрофічних змін.
Клінічні прояви
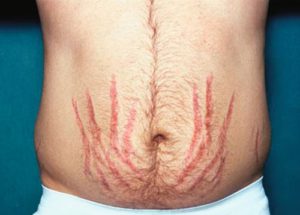 Астеноневротичний синдром (загальна слабість, стомлюваність, зниження працездатності, дратівливість, емоційна лабільність, зниження пам’яті, розлади сну, психічні порушення).
Астеноневротичний синдром (загальна слабість, стомлюваність, зниження працездатності, дратівливість, емоційна лабільність, зниження пам’яті, розлади сну, психічні порушення).Діагностика
Розпізнавання гіперкортицизму проводиться на підставі клінічних проявів, даних історії захворювання, огляду і об’єктивного обстеження, які проводить лікар. На наступному етапі здійснюється диференційна діагностика синдрому і хвороби Кушинга, з’ясовується причина захворювання. Фахівець призначає необхідні обстеження:
 загальний аналіз крові, сечі, біохімія крові, визначення рівня цукру крові;
загальний аналіз крові, сечі, біохімія крові, визначення рівня цукру крові;- визначення рівня кортизолу і АКТГ (адренокортикотропный гормон або кортикотропін), добової екскреції 17-ОКС з сечею (при синдромі Кушинга підвищується рівень кортизолу при нормальному або зниженому рівні кортикотропіну; вміст 17-ОКС у сечі завжди підвищений);
- проба з введенням АКТГ (у хворих з синдромом Іценко-Кушинга після введення кортикотропіну не відбувається збільшення екскреції 17-ОКС);
- дексаметазоновая проба (допомагає диференціювати між собою синдром та хвороба Іценка-Кушинга; для її виконання спочатку визначається вихідний рівень кортизолу в ранкові години, потім вночі того ж дня вводиться дексаметазон і на наступний день знову визначають рівень кортизолу; в результаті рівень кортизолу повинен знижуватися в 2 рази, а при синдромі Кушинга він не змінюється);
- рентгенологічне дослідження області турецького сідла та наднирників;
- КТ, МРТ цих областей;
- рентгенографія хребта (виявлення остепороз і компресійних переломів);
- радіоізотопна візуалізація надниркових залоз;
- УЗД надниркових залоз.
Інструментальні методи дослідження використовуються для виявлення пухлин або гіперплазії наднирників, аденоми гіпофіза. При підозрі на ектопічну гіперпродукцію АКТГ необхідно повне обстеження хворого для виявлення гормонпродуцирующих пухлин.
Лікування
 Головним у лікуванні синдрому Кушинга є усунення причини хвороби. Якщо захворювання виникло внаслідок пухлинного процесу, то застосовується хірургічний метод лікування. При наявності пухлини наднирників проводять односторонню адреналектомію (видалення наднирників) у поєднанні з променевою та медикаментозною терапією. При ектопірованному АКТГ-синдромі терапевтична тактика залежить від локалізації та стадії пухлинного процесу. Часто пухлина має безліч метастазів, тоді виконується симптоматична двостороння адреналектомія з подальшим призначенням замісної гормональної терапії. Якщо синдром розвивається у зв’язку з тривалим прийомом кортикостероїдів, то при можливості необхідно поступово відмінити або зменшити дозу.
Головним у лікуванні синдрому Кушинга є усунення причини хвороби. Якщо захворювання виникло внаслідок пухлинного процесу, то застосовується хірургічний метод лікування. При наявності пухлини наднирників проводять односторонню адреналектомію (видалення наднирників) у поєднанні з променевою та медикаментозною терапією. При ектопірованному АКТГ-синдромі терапевтична тактика залежить від локалізації та стадії пухлинного процесу. Часто пухлина має безліч метастазів, тоді виконується симптоматична двостороння адреналектомія з подальшим призначенням замісної гормональної терапії. Якщо синдром розвивається у зв’язку з тривалим прийомом кортикостероїдів, то при можливості необхідно поступово відмінити або зменшити дозу.
Медикаментозна терапія призначається з метою блокування синтезу гормонів кори надниркових залоз (аминоглютетимид, хлодитан). Проводиться також симптоматичне лікування, можуть застосовуватися:
- цукрознижувальні засоби;
- гіпотензивні препарати;
- антиаритмічні препарати;
- препарати калію, кальцію;
- засоби для лікування остеопорозу.
Фізіотерапія
Лікування фізичними факторами проводиться в комплексі з основною терапією, застосовується для корекції метаболічних порушень, зменшення симптомів хвороби. Дане лікування проводиться при відсутності пухлини або після її видалення.
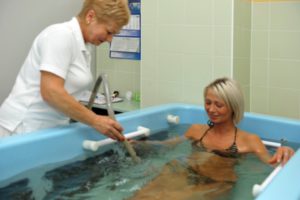 Методи, які нормалізують обмінні процеси в організмі:
Методи, які нормалізують обмінні процеси в організмі:
- кисневі, озонові, контрастні ванни;
- аеротерапія;
- оксигенотерапія;
- таласотерапія.
Липокорригирующие методи:
- эндермотерапия (посилюється місцевий кровообіг і відтік лімфи, підвищується ліполіз в ділянці впливу);
- вибровакуум-терапія (покращує кровообіг і лімфовідтікання в підлягаючих тканинах, підсилює обмін жирів).
Методи, заспокійливі хворого:
- электросонтерапия;
- лікарський електрофорез на комірцеву зону з застосуванням седативних засобів;
- гальванізація головного мозку;
- аерофітотерапія.
Висновок
Прогноз при синдромі Іценко-Кушинга залежить від тяжкості та тривалості захворювання, віку хворого і можливості проведення радикального лікування. У молодих пацієнтів, при ранньому виявленні патології та адекватному лікуванні, у більшості випадків настає одужання. При тривалому наполегливому перебігу захворювання у хворих розвиваються незворотні зміни в кістковій і серцево-судинної системи, які вимагають додаткової терапії.  При тяжкому перебігу хвороби та проведення двосторонньої адреналэктомии у пацієнтів розвивається хронічна недостатність надниркових залоз. Даний стан суттєво знижує якість життя хворих, що обмежує працездатність і вимагає постійного прийому гормональних препаратів. Ось тому хворі повинні розуміти, що до лікаря потрібно звертатися якомога раніше, а самолікування не дасть бажаних результатів і тільки погіршить ситуацію.
При тяжкому перебігу хвороби та проведення двосторонньої адреналэктомии у пацієнтів розвивається хронічна недостатність надниркових залоз. Даний стан суттєво знижує якість життя хворих, що обмежує працездатність і вимагає постійного прийому гормональних препаратів. Ось тому хворі повинні розуміти, що до лікаря потрібно звертатися якомога раніше, а самолікування не дасть бажаних результатів і тільки погіршить ситуацію.
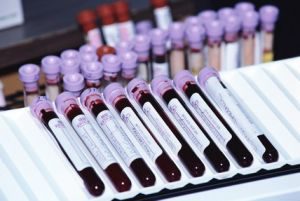 загальний аналіз крові, сечі, біохімія крові, визначення рівня цукру крові;
загальний аналіз крові, сечі, біохімія крові, визначення рівня цукру крові;