Відкрити зміст »
Коронарні артерії — це судини, що відходять від аорти до серця і живлять серцевий м’яз. У разі відкладення на їх внутрішній стінці бляшок і клінічно значущого перекриття їх просвіту відновити кровотік в міокарді можна за допомогою операцій стентування або аортокоронарного шунтування (АКШ). В останньому випадку до коронарних артерій під час операції підводиться шунт (обхідний шлях), минаючи зону закупорки артерії, завдяки чому порушений кровотік відновлюється, і серцевий м’яз отримує достатній обсяг крові. В якості шунта між коронарної артерією і аортою, як правило, використовується внутрішня грудна або променева артерії, а також підшкірна вена нижньої кінцівки. Внутрішня грудна артерія вважається найбільш фізіологічним аутошунтом, причому зношуваність її вкрай низька, а функціонування в якості шунта обчислюється десятиліттями.
Проведення подібної операції має наступні позитивні моменти — збільшення тривалості життя у пацієнтів з ішемією міокарда, зниження ризику розвитку інфаркту міокарда, поліпшення якості життя, підвищення переносимості фізичних навантажень, зниження необхідності використання нітрогліцерину, який нерідко дуже погано переноситься пацієнтами. Про коронарне шунтування левова частка пацієнтів висловлюється більш, ніж добре, так як їх практично не турбують болі в грудях, навіть при значущою навантаженні; відпадає необхідність постійної присутності нітрогліцерину в кишені; зникають страхи виникнення інфаркту і смерті, а також інші психологічні нюанси, характерні для осіб зі стенокардією.
Показання для проведення операції
Показання для проведення АКШ виявляються не тільки за клінічними ознаками (частота, тривалість і інтенсивність загрудинний болів, наявність перенесених інфарктів міокарда або ризик розвитку гострого інфаркту міокарда, зниження скоротливої функції лівого шлуночка за даними эхокардиоскопии), але і згідно з результатами, отриманими при проведенні коронароангіографії (КАГ) — інвазивного методу діагностики з введенням рентгеноконтрастної речовини в просвіт коронарних артерій, найбільш точно відображає місце оклюзії артерії.
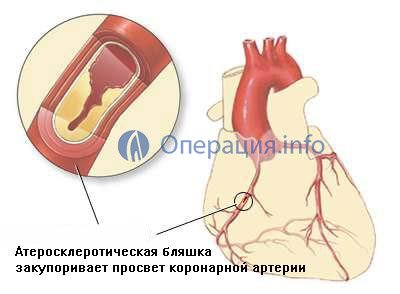
Основними показниками, виявленими при коронарографії, є наступні:
- Ліва вінцева артерія непрохідна більш, ніж на 50% від її просвіту,
- Всі коронарні артерії непрохідні більш, ніж на 70%,
- Стеноз (звуження) трьох коронарних артерій, клінічно проявляються нападами стенокардії.
Клінічні показання для проведення АКШ:
Протипоказання
До протипоказань для операції шунтування відносяться:
 Зниження скоротливої функції лівого шлуночка, яка визначається за даними эхокардиоскопии як зниження фракції викиду (ФВ) менше 30-40%,
Зниження скоротливої функції лівого шлуночка, яка визначається за даними эхокардиоскопии як зниження фракції викиду (ФВ) менше 30-40%,- Загальний важкий стан пацієнта, обумовлене термінальною нирковою або печінковою недостатністю, гострим інсультом, захворюваннями легенів, онкозахворюваннями,
- Дифузне ураження всіх коронарних артерій (коли бляшки відкладаються на протязі всього судини, і підвести шунт стає неможливим, так як в артерії немає не ураженої ділянки),
- Тяжка серцева недостатність.
Підготовка до операції
Операція шунтування може бути виконана в плановому або в екстреному порядку. Якщо пацієнт надходить в судинне або кардіохірургічне відділення з гострим інфарктом міокарда, йому відразу ж після короткої передопераційної підготовки виконується коронарографія, яка може бути розширена до операції стентування або шунтування. У цьому разі виконуються лише найнеобхідніші аналізи — визначення групи крові і згортаючої системи крові, а також ЕКГ в динаміці.
У разі планового надходження пацієнта з ішемією міокарда в стаціонар проводиться повноцінне обстеження:
Як проводиться операція?
Після проведення передопераційної підготовки, що включає в себе внутрішньовенне введення седативних препаратів і транквілізаторів (фенобарбітал, феназепам та ін) для досягнення кращого ефекту від наркозу, пацієнта доставляють в операційну, де і буде проводитися операція протягом найближчих 4-6-ти годин.
Шунтування завжди проводиться під загальним наркозом. Раніше оперативний доступ проводився з допомогою стернотомии — розсічення грудини, останнім часом все частіше проводяться операції з міні-доступу в міжреберному проміжку зліва в проекції серця.
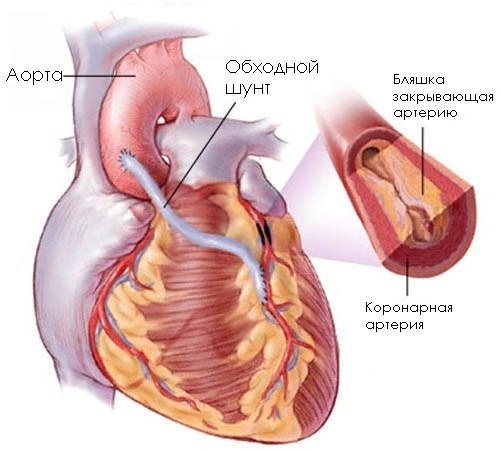
результат шунтування
У більшості випадків під час операції серце підключають до апарату штучного кровообігу (АШК), який в цей період часу здійснює кров по організму замість серця. Також можливе проведення шунтування на працюючому серці, без підключення АІК.
Після перетискання аорти (як правило, на 60 хвилин) і підключення до серця апарату (в більшості випадків на півтори години) хірург виділяє посудину, який буде шунтом і підводить його до ураженої коронарної артерії, підшиваючи інший кінець до аорті. Таким чином, струм крові до коронарних артерій буде здійснюватися з аорти, минаючи ділянка, в якому розташовується бляшка. Шунтів може бути декілька — від двох до п’яти, в залежності від кількості уражених артерій.
Після того, як всі шунти були підшиті в потрібні місця, на краю грудинной кістки накладаються скоби з металевого дроту, вшиваються м’які тканини і накладається асептична пов’язка. Також виводяться дренажі, за яким випливає геморагічна (кров’яниста) рідина з порожнини перикарда. Через 7-10 днів, в залежності від темпів загоювання після операційної рани, шви і пов’язка можуть бути зняті. У цей період виконуються щоденні перев’язки.
Скільки коштує операція шунтування?
Операція АКШ відноситься до високотехнологічних видах медичної допомоги, тому вартість її досить висока.
В даний час такі операції проводяться за квотами, виділеними з коштів регіонального та федерального бюджету, якщо операція буде проведена в плановому порядку особам з ІХС та стенокардією, а також безкоштовно за полісами ОМС у разі, якщо операція проводиться екстрено пацієнтам з гострим інфарктом міокарда.
Для отримання квоти пацієнту повинні бути виконані методи обстеження, що підтверджують необхідність оперативного втручання (ЕКГ, коронарографія, УЗД серця і ін), підкріплені направленням лікуючого лікаря кардіолога і кардіохірурга. Очікування квоти може тривати від кількох тижнів до кількох місяців.
Якщо ж пацієнт не має наміру чекати квоти і може собі дозволити проведення операції по платним послуг, то він може звернутися в будь-яку державну (в Росії) або приватне (за кордоном) клініки, практикуючі проведення таких операцій. Приблизна вартість шунтування становить від 45 тис. руб. за саме оперативне втручання без вартості витратних матеріалів до 200 тис. руб. з вартістю матеріалів. При спільному протезуванні клапанів серця з шунтуванням ціна становить відповідно від 120 до 500 тис. руб. в залежності від кількості клапанів і шунтів.
Ускладнення

Післяопераційні ускладнення можуть розвинутися як з боку серця, так і інших органів. В ранньому післяопераційному періоді серцеві ускладнення представлені гострим периоперационным некрозом міокарда, який може розвинутися гострий інфаркт міокарда. Фактори ризику розвитку інфаркту полягають в основному в часі функціонування апарату штучного кровообігу – чим довше серце не виконує свою скорочувальну функцію під час операції, тим більше ризик пошкодження міокарда. Післяопераційний інфаркт розвивається у 2-5% випадків.
Ускладнення з боку інших органів і систем розвиваються рідко і визначаються віком пацієнта, а також наявністю хронічних захворювань. До ускладнень відносяться гостра серцева недостатність, інсульт, загострення бронхіальної астми, декомпенсація цукрового діабету та ін Профілактикою виникнення таких станів є повноцінне обстеження перед шунтуванням і комплексна підготовка пацієнта до операції з корекцією функції внутрішніх органів.
Спосіб життя після операції
Післяопераційна рана, що починає гоїтися вже через 7-10 днів доби після шунтування. Грудина ж, будучи кісткою, заживає набагато пізніше – через 5-6 місяців після операції.
В ранньому післяопераційному періоді з пацієнтом проводяться реабілітаційні заходи. До них відносяться:
- Дієтичне харчування,
- Дихальна гімнастика – пацієнтові пропонується подобу повітряної кульки, надуваючи який, пацієнт розправляє легкі, що перешкоджає розвитку венозного застою в них,
- Фізична гімнастика, спочатку лежачи в ліжку, потім ходьба по коридору – в даний час пацієнтів прагнуть якомога раніше активізувати, якщо це не протипоказано в силу загальної важкості стану, для профілактики застою крові у венах і тромбоемболічних ускладнень.

У пізньому постопераційному періоді (після виписки і в подальшому) продовжується виконання вправ, рекомендованих лікарем лікувальної фізкультури (лікар ЛФК), які зміцнюють і тренують серцевий м’яз і судини. Також пацієнту для реабілітації необхідно слідувати принципам здорового способу життя, до яких відносяться:
Оформлення інвалідності
Після операції шунтування судин серця тимчасова непрацездатність (за лікарняним листком) оформляється строком до чотирьох місяців. Після цього пацієнти направляються на МСЕ (медико-соціальна експертиза, у ході якої вирішується про присвоєння пацієнту тієї чи іншої групи інвалідності.
III група присвоюється пацієнтам з неускладненим перебігом післяопераційного періоду та за 1-2 класами (ФК) стенокардії, а також без серцевої недостатності або з нею. Допускається робота у сфері професій, які не несуть загрози серцевої діяльності пацієнта. До заборонених професій відносяться — робота на висоті, з токсичними речовинами, в польових умовах, професія водія.
II група присвоюється пацієнтам з ускладненим перебігом післяопераційного періоду.
I група присвоюється особам з тяжкою хронічною серцевою недостатністю, які потребують догляду сторонніх осіб.
Прогноз
Прогноз після операції шунтування визначається рядом таких показників, як:
 Тривалість функціонування шунта. Найбільш довгостроковим вважається використання внутрішньої грудної артерії, так як її спроможність визначається через п’ять років після операції більш ніж у 90% пацієнтів. Такі ж хороші результати відзначаються при використанні променевої артерії. Велика підшкірна вена має меншу зносостійкістю, і спроможність анастомозу через 5 років спостерігається менш ніж у 60% пацієнтів.
Тривалість функціонування шунта. Найбільш довгостроковим вважається використання внутрішньої грудної артерії, так як її спроможність визначається через п’ять років після операції більш ніж у 90% пацієнтів. Такі ж хороші результати відзначаються при використанні променевої артерії. Велика підшкірна вена має меншу зносостійкістю, і спроможність анастомозу через 5 років спостерігається менш ніж у 60% пацієнтів.- Ризик розвитку інфаркту міокарда складає всього 5% в перші п’ять років після операції.
- Ризик раптової серцевої смерті знижується до 3% у перші 10 років після операції.
- Покращується переносимість фізичних навантажень, знижується частота нападів стенокардії, а у більшої частини хворих (близько 60%) стенокардія не повертається зовсім.
- Статистика смертності – постоперационная летальність становить 1-5%. До факторів ризику відносяться доопераційне (вік, кількість перенесених інфарктів, зона ішемії міокарда, кількість уражених артерій, анатомічні особливості коронарних артерій до втручання) та постопераційні (характер використовуваного шунта і час штучного кровообігу).
Виходячи з вищевикладеного, слід зазначити, що операція АКШ – відмінна альтернатива тривалого медикаментозного лікування ІХС та стенокардії, так як достовірно дозволяє знизити ризик розвитку інфаркту міокарда та ризик виникнення раптової серцевої смерті, а також значно поліпшити якість життя пацієнта. Таким чином, у більшості випадків операції шунтування прогноз сприятливий, а живуть пацієнти після шунтування судин серця більше 10-ти років.
 Зниження скоротливої функції лівого шлуночка, яка визначається за даними эхокардиоскопии як зниження фракції викиду (ФВ) менше 30-40%,
Зниження скоротливої функції лівого шлуночка, яка визначається за даними эхокардиоскопии як зниження фракції викиду (ФВ) менше 30-40%, Тривалість функціонування шунта. Найбільш довгостроковим вважається використання внутрішньої грудної артерії, так як її спроможність визначається через п’ять років після операції більш ніж у 90% пацієнтів. Такі ж хороші результати відзначаються при використанні променевої артерії. Велика підшкірна вена має меншу зносостійкістю, і спроможність анастомозу через 5 років спостерігається менш ніж у 60% пацієнтів.
Тривалість функціонування шунта. Найбільш довгостроковим вважається використання внутрішньої грудної артерії, так як її спроможність визначається через п’ять років після операції більш ніж у 90% пацієнтів. Такі ж хороші результати відзначаються при використанні променевої артерії. Велика підшкірна вена має меншу зносостійкістю, і спроможність анастомозу через 5 років спостерігається менш ніж у 60% пацієнтів.