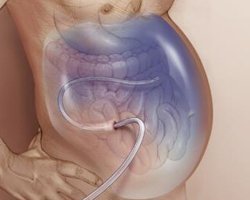
 Асцит – це скупчення випотной рідини в порожнині очеревини, поза якого-небудь органу.
Асцит – це скупчення випотной рідини в порожнині очеревини, поза якого-небудь органу.
Характеризується збільшенням живота, підвищенням внутрішньочеревного тиску, з-за чого порушується робота не тільки органів живота, але також і легенів і серця.
Цей стан розвивається внаслідок досить великої кількості різних патологій внутрішніх органів і систем, а в 75% випадків асцит є ускладненням цирозу печінки.
Виявляється патологія з допомогою фізикальних (огляд лікаря) та інструментальних (УЗД, КТ) методів обстеження. Лікування цього стану дуже трудомістка і найчастіше проводиться (разом з терапією того захворювання, яке викликало розвиток асциту) протягом усього життя людини.
Причини виникнення асциту
Основними причинами розвитку асциту черевної порожнини можна назвати наступні:
 Туберкульозне ураження очеревини.
Туберкульозне ураження очеревини. Фактори ризику
У групі ризику з розвитку цього захворювання перебувають такі особи:
Чому розвивається асцит
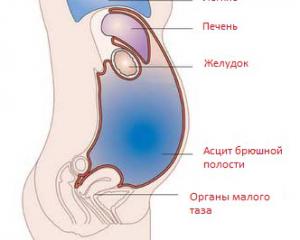 Механізм скупчення рідини в кожному випадку відрізняється. Щоб його пояснити, проведемо невеликий екскурс в анатомію і фізіологію.
Механізм скупчення рідини в кожному випадку відрізняється. Щоб його пояснити, проведемо невеликий екскурс в анатомію і фізіологію.
Черевна порожнина вистелена зсередини тонкою серозною оболонкою – очеревиною. Вона одні органи огортає повністю, інші – тільки з декількох сторін, а треті і зовсім не стосується безпосередньо.
Ця оболонка виділяє деяку кількість рідини, дещо подібною за складом з плазмою крові для того, щоб внутрішні органи не склеювалися, а могли вільно функціонувати.
Ця рідина піддається багаторазовому всмоктування і виділення протягом доби. В процесі її обміну бере участь і лімфатична система.
При асциті порушується одна з функцій очеревини:
При цирозі печінки є кілька взаємодоповнюючих механізму розвитку асциту:
1) Зниження колоїдного тиску крові:
2) Крім цього, при цирозі та захворювання печінкових вен в судинах, що забезпечують приплив крові від органів до печінки, підвищується гідростатичний тиск. Рідина «видавлюється» судин – формується асцит.
3) Організм намагається «розвантажити» вени, посилюючи лімфовідтікання. В результаті лімфатична система теж перестає справлятися з великою навантаженням – розвивається лімфатична гіпертензія. Рідина з лімфатичних судин выпотевает в черевну порожнину. Деякий час очеревина всмоктує зайву рідину, але потім і вона перестає з нею справлятися.
4) Втрата в черевну порожнину рідини знижує її обсяг в крові. Розвивається гормональний відповідь на цю ситуацію, в результаті якого підвищується артеріальний тиск і знижується кількість виділюваної сечі. Вода, затримуючись в організмі, погано утримується в судинах, виходячи в порожнину очеревини. Асцит наростає ще більше.
При захворюваннях очеревини пухлинного або запального характеру асцит розвивається внаслідок того, що вражена таким чином оболонка починає виробляти більше рідини, яку абсорбувати не може. При цьому блокується і лімфовідтікання.
При серцевій недостатності застійного характеру асцит розвивається внаслідок випотівання рідини з вен печінки й очеревини, в яких при цій патології розвивається підвищений гідростатичний тиск.
Симптоми асциту черевної порожнини: фото
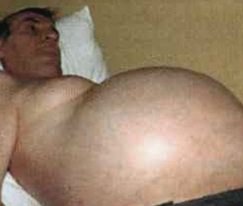 Асцит може виникнути раптово (при тромбозі портальної вени), а може розвиватися поступово, за кілька місяців.
Асцит може виникнути раптово (при тромбозі портальної вени), а може розвиватися поступово, за кілька місяців.
Невеликий обсяг вільної рідини ще не призводить до виникнення симптомів: вони починають з’являтися тільки після 1 л транссудату, наявного в черевній порожнині.
Виявляється асцит такими симптомами:
При збільшенні обсягу выпотевающей рідини помітно збільшення живота: при стоянні людини він має кулясту форму з відвислої нижньою половиною, якщо людина лягає, живіт розпластується («жаб’ячий»).
Пупок поступово починає випинатися назовні, на шкірі з’являються білі розтяжки. Якщо асцит викликаний підвищеним у ворітній вені печінки тиском, то на передній і бічних поверхнях живота стають видні розширені підшкірні вени. Якщо портальна гіпертензія зумовлена блокадою подпеченочных судин, буде помітна жовтяниця, нудота і блювота.
При туберкульозному асциті до вищевказаних симптомів додаються симптоми інтоксикації (слабкість, втома, головний біль, почастішання пульсу). Крім цього, відзначається схуднення хворого.
При білковій недостатності асцит не дуже виражений, але є і набряки на кінцівках, і випіт в плевральну порожнину, що супроводжується задишкою. При порушеннях відтоку по лімфатичних судинах живіт буде досить швидко збільшуватися в розмірах.
Діагностика асциту черевної порожнини
Діагноз встановлюється на підставі:
1) Огляду: притуплення звуку при простукуванні живота зміщується в залежності від положення тіла; при поштовхах бічній поверхні живота долонею друга долоня, яка фіксує другий бік живота, відчуває специфічні коливання рідини;
2) УЗД: ультразвук допомагає не тільки визначити наявність асциту, але також оглянути і печінку на наявність цирозу, очеревину – на предмет пухлин, а в режимі допплерівського картування – оцінити кровоток по ворітній вені і інших судинах (це дозволяє встановити причину асциту). УЗД серця та грудної порожнини виявляє захворювання серця, наявність рідини в плевральних порожнинах;
3) Рентгенографія черевної і грудної порожнин дозволяє «побачити» асцит об’ємом понад 0,5 л. При цьому в легенях можна візуалізувати туберкульоз (тобто імовірно, асцит буде мати туберкульозну етіологію). Розширення меж серця і наявність плевриту дозволяє думати про те, що асцит розвинувся внаслідок серцевої недостатності;
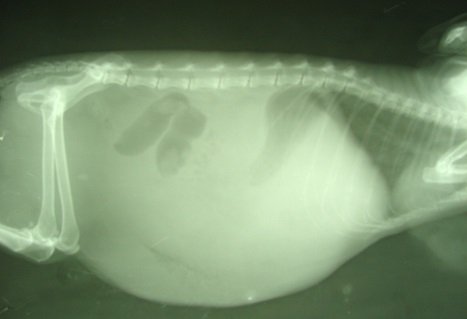
4) Лапароскопія та лапароцентез: при цих інвазивних дослідженнях береться аналіз асцитичної рідини для лабораторного та мікробіологічного дослідження; також можна провести біопсію печінки і очеревини для діагностики причини асциту;
5) Гепатосцинтиграфия – радіонуклідне дослідження, що дозволяє оцінити ступінь вираженості циротичних змін;
6) Комп’ютерна та магнітно-резонансна томографія дозволяють побачити випіт рідини в тих відділах черевної порожнини, які важко візуалізувати при інших дослідженнях;
7) Ангіографія – рентгенологічне дослідження, коли в судини вводиться контрастна речовина. Ця процедура дозволяє визначити причину асциту судинного генезу;
![]() Визначаються також біохімічні показники: рівень альбумінів, фракцій глобулінів, печінкові проби, рівень сечовини і креатиніну, калій, натрій;
Визначаються також біохімічні показники: рівень альбумінів, фракцій глобулінів, печінкові проби, рівень сечовини і креатиніну, калій, натрій;
9) Коагулограма дозволяє отримати уявлення про зміни згортальної системи крові, яка буде значно страждати при цирозі печінки;
10) Рівень ?-фетопротеїну у венозній крові – метод діагностики раку печінки, який міг викликати асцит.
Лікування асциту
 При лікуванні асциту черевної порожнини важливий режим – постільний і напівпостільний.
При лікуванні асциту черевної порожнини важливий режим – постільний і напівпостільний.
Дієта. Обмеження (близько 1,5 г/добу) або повне виключення натрію з їжі. Для цього скорочується вживання солі. При цирозі обмежується також вживання рідини (до 1 л/добу) – тільки за умови того, що в крові знижений рівень натрію.
Моніторинг динаміки добового ваги людини: за добу повинно бути втрачено близько 500 грамів. При цьому випитої рідини повинно бути трохи більше, ніж виділеної за умови нормальної температури тіла і навколишнього повітря.
Медикаментозна терапія залежить від причини асциту. Так, при всіх його видах призначаються сечогінні засоби з препаратами калію. Зазвичай така комбінація включає препарат Верошпірон, який приймають з Лазиксом або Торасемидом. Як донатора калію використовуються Аспаркам, Панангін, калія оротат.
При цирозі печінки призначаються гепатопротектори різної спрямованості дії.
При низькому рівні білка застосовується переливання білкових препаратів: альбуміну 5-10% або свіжозамороженої плазми. Останній препарат використовується, коли є порушення з боку згортаючої системи крові.
Хірургічне лікування застосовується, якщо організм хворого не відреагував на сечогінні препарати. Можуть застосовуватися:
Прогноз лікування асциту
Він залежить від причини, що викликала асцит, а також ефективності лікування. Несприятливими вважаються фактори:
Половина хворих з асцитом помирає протягом 2 років. Якщо асцит перестає реагувати на сечогінні препарати, 50% помирає протягом півроку.
Ускладнення асциту
Можна перелічити декілька ускладнень цього стану: