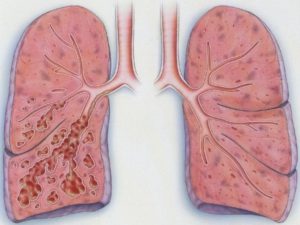
Бронхоектатична хвороба являє собою хронічне захворювання легенів, що виникає поза зв’язку з хронічними хворобами бронхів і легенів, що характеризується утворенням в стінці бронхів ділянок стійкого патологічного розширення – бронхоектазів. З’являється ця патологія ще в дитячому або підлітковому віці і зберігається протягом усього життя хворого, завдаючи йому суттєвий дискомфорт.
Існує таке поняття, як вторинна бронхоектазів – це ускладнення багатьох хронічних захворювань бронхолегеневої системи, що розвивається зазвичай в зрілому віці і також характеризується утворенням в стінці бронхів ділянок її розширення – бронхоектазів.
Клінічні прояви, принципи діагностики та лікування (включаючи і фізіотерапевтичні методики) цих двох станів схожі, тому в нашій статті мова піде про бронхоектазів в цілому.
Зміст
- 1 Якими бувають бронхоектази
- 2 Причини та механізм розвитку захворювання
- 3 Ознаки бронхоектазів
- 4 Принципи діагностики
- 5 Тактика лікування
- 6 Фізіотерапія
- 7 Профілактика
- 8 Висновок
Якими бувають бронхоектази
Отже, як було сказано вище, бронхоектаз – це ділянка патологічного (тобто такого, яке відсутнє в нормі у здорової людини) розширення бронхіальної стінки. Основу його складають хрящова тканина і бронхіальні залози, а еластичний і гладком’язових шари, що мають місце в структурі стінки здорового бронха, відсутні.
В залежності від форми і розташування бронхоектазів розрізняють такі їх види:
- кістоподібні, або мішечкуваті (визначаються у верхніх відділах бронхіального дерева – не нижче бронхів 4-го порядку);
- фузиформные, або циліндричні (розташовуються в найбільш віддалених відділах бронхів – на рівні 6-10 їх порядку);
- варикозні (візуально є як би золотою серединою між попередніми двома видами бронхоектазів, нагадуючи зовні вени при варикозної хвороби).
Причини і механізм розвитку захворювання
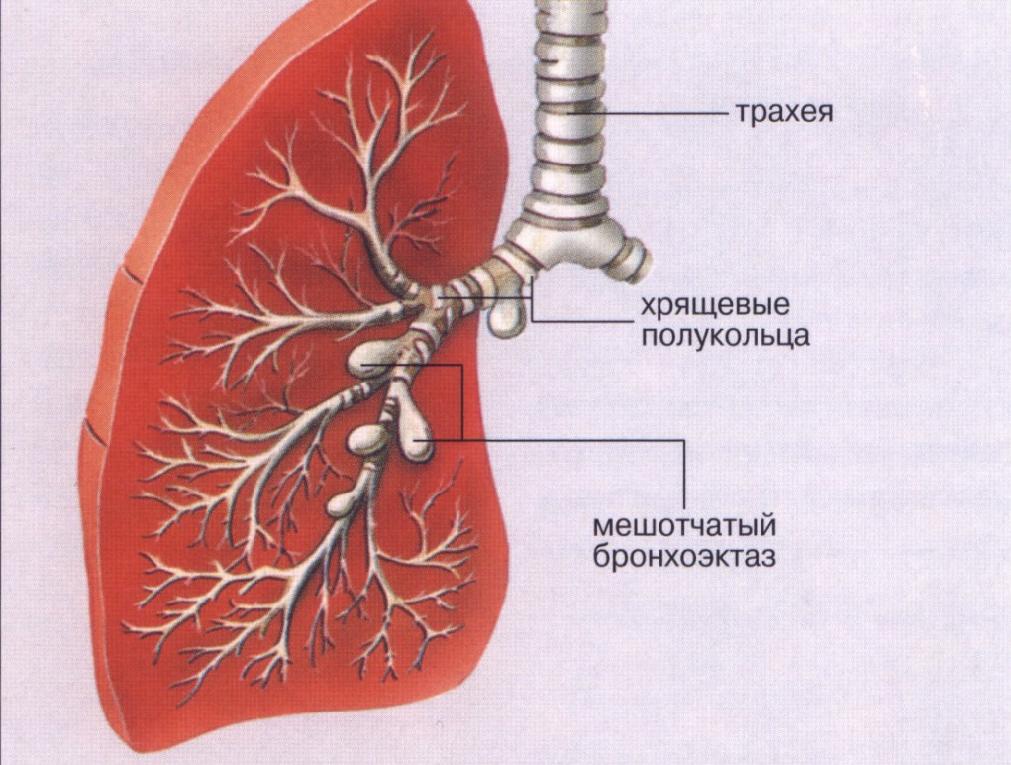 Як ви вже прочитали вище, бронхоектазів можуть розвиватися первинно і бути вторинними (тобто виступати в ролі ускладнення). Чоловіки страждають ними в 3 рази частіше за жінок. Більшість вперше виявлених випадків бронхоектазів припадає на молодший (до 5 років) і зрілий/літня (від 40 до 60 років) вік.
Як ви вже прочитали вище, бронхоектазів можуть розвиватися первинно і бути вторинними (тобто виступати в ролі ускладнення). Чоловіки страждають ними в 3 рази частіше за жінок. Більшість вперше виявлених випадків бронхоектазів припадає на молодший (до 5 років) і зрілий/літня (від 40 до 60 років) вік.
Отже, причинами розвитку бронхоектазів є:
- генетична схильність (структурна неповноцінність стінки бронхів, зумовлена генетичними факторами);
- муковісцидоз;
- синдром «нерухомих війок»;
- недостатність в крові ?-глобулінів;
- вроджені імунодефіцити;
- перенесені раніше дитячі інфекційні хвороби (коклюш, кір), туберкульоз, пневмонія;
- захворювання, що призводять до закупорки (обструкції) бронха: рак, чужорідне тіло, збільшений лімфатичний вузол, констриктивний його;
- нейропатії (зокрема, хвороба Чагаса).
Іноді причину бронхоектазів так і не вдається виявити в таких випадках бронхоэктатическую хвороба називають ідіопатичною.
Під впливом того чи іншого (а іноді і комплексу) пускових факторів порушується прохідність бронхів і розвивається ателектаз (альвеоли спадаються, до яких повинен постачати повітря закупорившийся бронх). Нижче місця обтурації (закупорки) скупчується секрет, який незабаром інфікується – виникає запальний процес, рано чи пізно пошкоджуючий стінку бронха і приводить до її розширення.
Ознаки бронхоектазів
 Головною ознакою наявності в бронхіальному дереві бронхоектазів є кашель, особливо в ранкові години, з рясним відділенням мокроти. Такий кашель також з’являється при перебуванні хворого в певному положенні – нахилившись вперед або ж лежачи на здоровому боці. Ці позиції називають дренажними, оскільки в них поліпшується прохідність ураженого бронха.
Головною ознакою наявності в бронхіальному дереві бронхоектазів є кашель, особливо в ранкові години, з рясним відділенням мокроти. Такий кашель також з’являється при перебуванні хворого в певному положенні – нахилившись вперед або ж лежачи на здоровому боці. Ці позиції називають дренажними, оскільки в них поліпшується прохідність ураженого бронха.
Кожен четвертий хворий звертає увагу на домішки крові у мокроті – цей симптом називається «кровохаркання».
Інші симптоми хвороби, що виникають в період загострення:
- підвищення температури тіла (з’являється, як правило, в періоди сильного кашлю, а проходить після відходження мокротиння);
- загальна слабкість;
- стомлюваність;
- дратівливість;
- поганий апетит;
- головний біль.
У важкій стадії хвороби до вищевказаних скарг додається і задишка (вона свідчить про формування легеневого серця).
Принципи діагностики
Запідозрити бронхоектази знаючий лікар зможе вже на етапі збору скарг (вони досить специфічні), анамнезу життя та хвороби (тут він зверне увагу на часті, важко протікають респіраторні захворювання в ранньому дитячому віці, появі типової симптоматики бронхоектатичної хвороби у віці від 5 років).
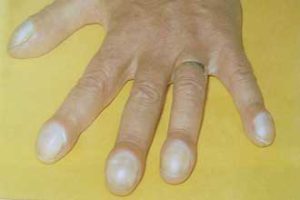 При об’єктивному обстеженні хворого увагу лікаря залучать кисті хворого, а точніше його пальці – кінчики їх будуть розширені і потовщені, мати вигляд барабанних паличок, а нігті нагадувати зовні годинникове скло.
При об’єктивному обстеженні хворого увагу лікаря залучать кисті хворого, а точніше його пальці – кінчики їх будуть розширені і потовщені, мати вигляд барабанних паличок, а нігті нагадувати зовні годинникове скло.
При прослуховуванні легенів фонендоскопом (аускультації) у період загострення хвороби будуть виявлені вогнища вологих хрипів, не проходять після кашлю. В ремісії ця ознака, як правило, відсутня.
Підтвердити або спростувати діагноз допоможуть наступні методи діагностики:
- загальний аналіз крові (показовий тільки при загостренні хвороби – в ньому будуть визначатися класичні ознаки запального процесу: підвищення числа лейкоцитів та нейтрофілів, збільшення ШОЕ);
- загальний аналіз мокротиння (виявляться лейкоцитоз, нейтрофільоз, наявність у досліджуваному матеріалі бактерій);
- визначення рівня іонів натрію і хлоридів – при підозрі на муковісцидоз;
- обстеження у імунолога – при підозрі на імунодефіцити;
- ЕКГ (якщо вже сформувалося легеневе серце, на плівці будуть визначатися ознаки гіпертрофії правого шлуночка);
- оглядова рентгенографія органів грудної клітини (у деяких хворих в нижніх відділах легень може бути виявлена як би пористого, яка, однак, не є прямою ознакою, а дозволяє лише запідозрити бронхоектази);
- бронхографія (головний, найбільш інформативний метод діагностики бронхоектазів; проводиться виключно після того, як основні симптоми загострення були усунені; в бронхіальне дерево вводять контрастну речовину і проводять рентгенографію; на знімках виявляють розширення бронхів і часто – симптом
 «підрубленого легкого» (відсутність контрасту в ділянках бронхів нижче місця їх розширення);
«підрубленого легкого» (відсутність контрасту в ділянках бронхів нижче місця їх розширення); - бронхофиброскопия (це дослідження проводять не кожному хворому, воно не є обов’язковим, однак досить інформативно для визначення джерела кровотечі і виявлення ділянок бронхів з эндобронхитом);
- комп’ютерна томографія.
Тактика лікування
Комплекс лікувальних заходів при бронхоектазів може включати в себе:
- відмова від куріння і мінімізацію контакту з промисловими та іншими видами забруднювачів повітря;
- промивання бронхіального дерева розчинами антисептиків (використовують діоксидин, фурацилін та подібні їм препарати);
- пряме введення в бронхи антибіотиків або засобів, що розріджують мокротиння;
- системну антибіотикотерапію (призначають антибіотики широкого спектру дії або, якщо проводився посів мокротиння, ті препарати, до яких виявлена чутливість высеявшихся колоній мікроорганізмів);
- препарати, що розріджують мокротиння, або муколітики (амброксол, бромгексин, ацетилцистеїн);
- засоби, що прискорюють виведення мокротиння, або відхаркувальні (препарати рослинного походження на основі плюща, подорожника);
- фізіотерапевтичні процедури (докладніше розглянемо нижче);
- хірургічне втручання в обсязі резекції (видалення) ділянок бронхів, уражених бронхоектазами (в даний час такі операції проводять досить рідко через ефективності в більшості випадків консервативного лікування).
Фізіотерапія
 Терапія фізичними факторами – важливий компонент лікування при бронхоектазії. Завданнями її є:
Терапія фізичними факторами – важливий компонент лікування при бронхоектазії. Завданнями її є:
- санація бронхів (тобто усунення з їх просвіту інфекції);
- відновлення нормального відтоку мокроти з бронхів;
- мінімізація симптомів інтоксикації;
- підвищення стійкості організму до впливу шкідливих чинників;
- активізація місцевого імунітету.
На жаль, фізіотерапія дозволена не кожному пацієнту з бронхоектазами. Протипоказаннями до її призначенням є:
- виражене виснаження, слабкість хворого, особливо з важкими формами бронхоектазів (з великою кількістю гнійної мокроти та кровохарканням);
- спонтанний пневмоторакс;
- ТЕЛА – хронічна рецидивуюча її форма;
- великі поодинокі кісти легені;
- бронхогенний рак;
- післяопераційні трахеобронхиальные свищі;
- випотной плеврит з великою кількістю плевральної рідини.
До методів физиолечения, поліпшують дренажну функцію бронхів, відносяться:
- постуральний дренаж (перед початком процедури лікар рекомендує пацієнту прийняти препарати, що розширюють бронхи і покращують відходження з них мокротиння; через півгодини після цього починають
 сеанс: хворий повільно виконує 5 вдихів і видихів через ніс крізь стиснуті губи, потім так само повільно робить глибокий вдих і 4-5 разів неглибоко покашлює; якщо при цьому ще робити по грудній клітці легкі поколачивания, мокрота відділяється істотно легше);
сеанс: хворий повільно виконує 5 вдихів і видихів через ніс крізь стиснуті губи, потім так само повільно робить глибокий вдих і 4-5 разів неглибоко покашлює; якщо при цьому ще робити по грудній клітці легкі поколачивания, мокрота відділяється істотно легше); - і вібротерапія.
З метою розрідження в’язкого мокротиння застосовують ультразвукові інгаляції з амброксолом та іншими подібними до них за дією препаратами.
Зменшити вираженість запального процесу допоможуть:
- УВЧ-терапія;
- інгаляції глюкокортикостероїдів;
- електрофорез кальцію хлориду.
Щоб розширити просвіт бронхів і відновити струм повітря і відтік слизу з них, призначають:
- інгаляції бронхолітичних препаратів (сальбутамол, іпратропію бромід);
- вентиляцію з постійним позитивним тиском (протягом вдиху і видиху на бронхолегеневу систему впливають підвищеним тиском, в результаті чого відновлюється нормальний газообмін нижче місця обструкції).
У ряді випадків хворому бронхоектатичної хворобою показано санаторно-курортне лікування в місцевих санаторіях або на кліматичних курортах (залежно від стану). Рекомендують його пацієнтові тільки при ремісії захворювання і через мінімум 3-4 місяці, а в ряді випадків і півроку після оперативного втручання на легенях. З фізіопроцедур на курортах добре зарекомендували себе аеротерапія і спелеотерапія.
 Якщо хвороба протікає важко – виділяється велика кількість харкотиння гнійного чи гнійно-кровянистого характеру, маються ознаки вираженої серцевої або легеневої недостатності – в санаторій пацієнта не направляють, оскільки лікування навряд чи суттєво покращить його стан, а навпаки, може стати причиною розвитку ускладнень.
Якщо хвороба протікає важко – виділяється велика кількість харкотиння гнійного чи гнійно-кровянистого характеру, маються ознаки вираженої серцевої або легеневої недостатності – в санаторій пацієнта не направляють, оскільки лікування навряд чи суттєво покращить його стан, а навпаки, може стати причиною розвитку ускладнень.
Профілактика
Щодо цього захворювання розроблено методи як первинної, так і вторинної профілактики.
Щоб запобігти розвитку хвороби слід вчасно діагностувати і повноцінно лікувати всі захворювання бронхолегеневої системи, особливо нижніх дихальних шляхів (пневмонії, бронхіоліти, бронхіти). Оскільки нерідко бронхоектазів виникають після перенесених дитиною кору і краснухи, знижує ризик їх появи вакцинація проти цих інфекцій.
Суть вторинної профілактики полягає в уповільненні прогресування хвороби і запобігання частих її рецидивів. Головними заходами тут є недопущення розвитку в бронхіальному дереві запального процесу (своєчасна його санація) та підтримання повноцінного відтоку мокроти і нормального повітрообміну.
Висновок
Бронхоектази може розвинутися як в дитячому, так і в зрілому/літньому віці, завдаючи хворому значний дискомфорт і погрожуючи розвитком ускладнень. Пацієнту важливо своєчасно, на ранній стадії хвороби, звернутися до лікаря, дізнатися правильний діагноз і почати отримувати комплексне лікування, в склад якого входять і методики фізіотерапії.  У більшості випадків при такому підході загострення хвороби «сходить на немає», прогресування її сповільнюється, а якість життя хворого помітно поліпшується. З метою попередження повторного інфікування бронхоектазів (розвитку рецидиву) пацієнту слід періодично, за рекомендацією лікаря, проходити курси відповідного (протирецидивного) лікування амбулаторно і в умовах санаторію.
У більшості випадків при такому підході загострення хвороби «сходить на немає», прогресування її сповільнюється, а якість життя хворого помітно поліпшується. З метою попередження повторного інфікування бронхоектазів (розвитку рецидиву) пацієнту слід періодично, за рекомендацією лікаря, проходити курси відповідного (протирецидивного) лікування амбулаторно і в умовах санаторію.
Бережіть своє здоров’я!
Масленнікова А. В., лікар 1 категорії, розповідає про методи лікування бронхоектатичної хвороби:
Масленнікова А. В., лікар 1 категорії, розповідає про ускладнення, прогнозі та методи профілактики бронхоектатичної хвороби:
 «підрубленого легкого» (відсутність контрасту в ділянках бронхів нижче місця їх розширення);
«підрубленого легкого» (відсутність контрасту в ділянках бронхів нижче місця їх розширення); сеанс: хворий повільно виконує 5 вдихів і видихів через ніс крізь стиснуті губи, потім так само повільно робить глибокий вдих і 4-5 разів неглибоко покашлює; якщо при цьому ще робити по грудній клітці легкі поколачивания, мокрота відділяється істотно легше);
сеанс: хворий повільно виконує 5 вдихів і видихів через ніс крізь стиснуті губи, потім так само повільно робить глибокий вдих і 4-5 разів неглибоко покашлює; якщо при цьому ще робити по грудній клітці легкі поколачивания, мокрота відділяється істотно легше);