 Що це таке – основна причина дисплазії шийки матки – це інфікування вірусом папіломи людини.
Що це таке – основна причина дисплазії шийки матки – це інфікування вірусом папіломи людини.
Він сприяє трансформації тканин організму людини з доброякісних в злоякісні. Своєчасне проведення аналізів на папіломавірус дозволяє оцінити ймовірність розвитку раку шийки матки.
Воно дуже актуально, так як згідно зі статистичними даними, близько 90% населення планети інфіковані цим вірусом.
Початком такого переродження тканин вважається наявність їх дисплазії, яка є предстадией онкологічного процесу.
Суть її полягає в патологічному зміни епітеліальних клітин і взаємин між ними. У сучасній медицині термін «Дисплазія» замінений на «цервикальную интраэпителиальную неоплазію».
Причини дисплазії шийки матки
Дисплазія шийки матки в більшості випадків розвивається з-за папіломавірусної інфекції. Остання набуває більш агресивний перебіг, якщо поєднується з наявністю вірусу герпесу в організмі (особливо другого типу). Він виступає супутнім фактором, який запускає процеси канцерогенезу, що призводить до розвитку стійкої дисплазії. Вона, як правило, самостійно не регресує.
Папіломавірус має дуже багато варіацій в будові, на підставі яких виділяють штами цього вірусу (в даний час їх приблизно 70). При цьому одні можуть викликати ті або інші клінічні прояви, а інші – можуть і не викликати. Вірус характеризується тропністю до епітеліальних клітин шкірних покривів і слизових оболонок.
Ступінь онкогенного ризику залежатиме від штаму, який викликав інфікування. Тому розрізняють штами з низьким ризиком, середнім і високим онкогенних ризиком.
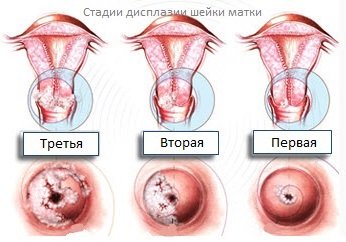
Дисплазія шийки матки 1, 2, 3 ступеня
Розрізняють три основних види дисплазії цервікального епітелію, які визначають ризик злоякісного переродження.
Перша ступінь дисплазії, або легка дисплазія, характеризується тим, що клітини, які не мають диференціювання визначаються на ділянці в 1/3 від всієї товщини епітеліального шару від базальної мембрани до поверхні. Якщо це помірна дисплазія, то вони виявляються на ділянці в 2/3 від всієї товщі епітелію. При важкій дисплазії вони пронизують більше 2/3 товщі епітеліального пласта.
У цю ж категорію включається і преінвазивного рак. Розмежувати їх між собою не представляється можливим. Але з-за однаковою високої небезпеки для жінки тактика лікування повинна бути однаковою.
Симптоми дисплазії шийки матки
Цервікальна інтраепітеліальна неоплазія, або дисплазія, може поєднуватися з кондиломами і папилломами. Вони можуть локалізуватися на статевих органах, підошвах, слизова оболонка дихальних шляхів і т. д.
Це поєднання симптомів і має наштовхнути лікаря на думку про пошук передпухлинного процесу.
В цілому дисплазії шийки матки протікають безсимптомно. Під час огляду в дзеркалах можуть виявлятися ділянки ерозії або ороговіння. У такому разі обов’язково проведення більш прицільного діагностичного пошуку.
Діагностика дисплазії
В залежності від вираженості змін, що відбуваються в епітелії дисплазія шийки матки класифікується на три ступені:
- легка
- середня
- важка.
Однак діагностика даного процесу досить складна, так як його клінічні прояви тривалий час відсутні. Основними рекомендованими діагностичними тестами є:
- кольпоскопія з детальним вивченням патологічно зміненої ділянки
- цитологічне дослідження мазків, взятих
- гістологічне дослідження, яке ставить крапку у встановленні правильного діагнозу.
Цитологічним ознакою, що вказує на інфікованість папіломавірусами, є виявлення таких клітин у мазках, як койлоцити. Їх особливістю є наявність великої світлої зони в окружності ядра. Вона з’являється в результаті загибелі частини цитоплазми і цитоплазматичних органел.
Крім койлоцитов також можуть бути виявлені:
- ороговілі і ороговевающие епітеліальні клітини
- клітини з двома ядрами
- акантоз.
Слід пам’ятати, що на підставі цитологічного дослідження можна лише запідозрити цервикальную интраэпителиальную неоплазію.
Так, у 30% випадків можуть бути отримані хибно-негативні результати, тобто при наявності дисплазії вона не діагностується. Тому при виявленні патологічних змін в цитологічному мазку показано проведення гістологічного дослідження, яке дозволяє оцінити ступінь дисплазії.
Воно включає в себе біопсію з патологічно змінених ділянок шийки та/або роздільне діагностичне вишкрібання цервікального каналу. Основними гістологічними ознаками дисплазії прийнято вважати наступні:
- клітинне ядро стає великих розмірів
- форма його стає неправильною
- більш інтенсивне забарвлення ядра
- різні варіанти будови ядер в одному матеріалі
- велика кількість митотически діляться клітин
- неправильні мітози
- порушено або відсутній дозрівання клітин.
Крім цього обов’язково оцінити інфікованість організму папіломавірусами. Для цього можуть застосовуватися різні методи дослідження:
Лікування дисплазії шийки матки
 В основному застосовують хірургічне та деструктивне лікування дисплазії шийки матки. Розберемося докладніше, який метод краще використати.
В основному застосовують хірургічне та деструктивне лікування дисплазії шийки матки. Розберемося докладніше, який метод краще використати.
Ефективність методу коливається від 70 до 97% при лікуванні дисплазії эктоцервикального епітелію. Істотним недоліком цього виду лікування є неможливість контролювати глибину впливу на тканини. До того ж досить часто можуть розвиватися ускладнення:
Кріодеструкція має більш щадний вплив на шийку матки. Воно ґрунтується на деструкції, що викликається низькими температурами (для заморожування використовується рідкий азот). Метод виявляється ефективним в 80-90% випадків. Однак і він не позбавлений недоліків:
Лазерна вапоризація є сучасним деструктивним методом лікування дисплазії цервікального епітелію, заснований на застосуванні лазерної енергії. Її головний плюс – це повне видалення патологічно зміненої ділянки, а також контроль глибини впливу. Вона не викликає розвиток рубців, тому застосовується в лікуванні жінок, які не народжували. Ефективність її доходить майже до 100%, але іноді може досягати 70%.
Ексцизія представляє собою видалення ділянки зміненого епітелію. Її виробляють, коли патологічний процес зачіпає эндоцервикс, а також коли є дисплазія тяжкого ступеня. У разі вираженої рубцевої деформації шийки матки без цієї процедури також не обійтися.
Прогноз і профілактика
Наслідками дисплазії шийки матки можуть бути:
Основними профілактичними заходами, які попереджають розвиток дисплазії шийки матки, є: