Зміст:
- Причини
- Клініка
- Диференціальна діагностика
- Лікування
- Профілактика
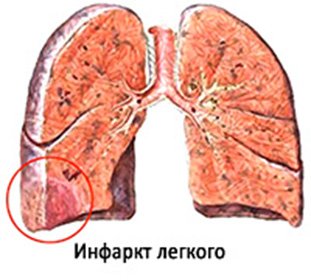
Геморагічний інфаркт легені виникає з-за емболії чи тромбозу легеневих артерій. В результаті цього утворюється ділянка легеневої тканини з порушеним кровообігом (зона ішемії).
Особливість геморагічного інфаркту в тому, що при ньому ділянка ішемії виявляється просоченим кров’ю, має чіткі межі і темно-червоне забарвлення. За зовнішнім виглядом такий інфаркт нагадує форму конуса, основа якого звернена до плеврі. Відповідно, вістря конуса звернено до кореня легені і на ньому можна виявити тромб в одному з відгалужень легеневої артерії.
Повернутися до змісту
Причини
Говорячи про причини інфаркту легені, можна виділити кілька основних моментів, що призводять до даного стану.
Також варто виділити і сприятливі фактори, при яких геморагічний інфаркт легені розвивається дещо частіше. Ось основні з них:
- Інфаркт міокарда;
- Застійна серцева недостатність;
- Ожиріння;
- Нефротичний синдром;
- Операції в нижніх відділах черевної порожнини, а також на тазових органах;
- Вагітність;
- Тривала нерухомість;
- Прийом естрогенів (оральних контрацептивів).
Повернутися до змісту
Клініка
Симптоми інфаркту легені, як правило, виражені і не помітити їх досить складно. Спочатку з’являються хворобливі відчуття під пахвою, в області лопатки або відчуття здавлення в грудях. Біль може посилюватися при кашлі та диханні. Також може відзначатися задишка. Одночасно з цим спостерігаються і судинні реакції – шкіра стає блідою, з’являється липкий холодний піт. Дихання при цьому стає частим і поверхневим, пульс слабкий. Також при масивному інфаркті може відзначатися жовтяниця.
На самому початку розвивається інфаркту кашель сухий, пізніше він супроводжується мокротою з кров’яними виділеннями, а ще через деякий час мокрота стає темно-коричневою.
При обстеженні крові виявляється помірний лейкоцитоз.
Лікар при прослуховуванні виявляє шум тертя плеври, приглушене дихання і вологі крепитирующие хрипи. Також є вкорочення перкуторного звуку.
Може відзначатися накопичення рідини в плевральній порожнині, яке проявляє себе притупленням перкуторного звуку в області поразки, ослабленням дихання, вибухне міжребер і голосовим тремтінням.
Для підтвердження діагнозу і для того, щоб призначити правильне лікування інфаркту легені, потрібно виконати рентгенограму грудної клітки. При даному захворюванні буде відзначатися тінь клиноподібної форми нижньої або середньої частки легені (найчастіше уражається права легеня).
Повернутися до змісту
Диференціальна діагностика
При підозрі на інфаркт легені лікаря нерідко доводиться диференціювати з інфарктом міокарда. У цьому може допомогти проведення ЕКГ. Але в деяких випадках отримана при цьому картина виявляється подібною. Наприклад, інфаркт задньої стінки лівого шлуночка може нагадувати симптоми інфаркту легені. Для постановки точного діагнозу в цьому випадку більше уваги потрібно приділити збору анамнезу. Зокрема, наявні нещодавно перенесена операція, тромбофлебіт, мітральний порок будуть говорити про можливий інфаркт легені. Якщо в анамнезі є артеріальна гіпертензія і напади стенокардії, то велика ймовірність інфаркту серця.
Також слід відрізняти даний стан від крупозної пневмонії, при якій першими ознаками є лихоманка і озноб, а болі в грудях приєднуються пізніше. Для крупозної пневмонії характерна харкотиння рожевого кольору і може відзначатися герпетична висипка.
Ще одним схожим станом є мимовільний пневмоторакс. Особливо схожі вони на початкових етапах розвитку. Трохи пізніше за рентгенологічним та клінічними ознаками ці стани відрізняються.
Вчасно і правильно поставлений діагноз допоможе виключити серйозні наслідки інфаркту легені.
Повернутися до змісту
Лікування
Лікування інфаркту легені повинно бути комплексним і починатися як можна раніше.
У першу чергу потрібно купірувати больовий синдром. Для цього можуть використовуватися анальгетики – як ненаркотичні (внутрішньовенне введення розчину анальгіну), так і наркотичні (розчин морфіну). Це допоможе не тільки зменшити біль, але і розвантажити малий коло кровообігу.
 При наявній задишці показано проведення киснетерапії.
При наявній задишці показано проведення киснетерапії.
Окремо варто сказати про призначення антикоагулянтів. Для успішного лікування та щоб виключити наслідки інфаркту легені, призначати ці препарати потрібно якомога раніше. Одним з таких препаратів є гепарин. Його внутрішньовенне введення допоможе призупинити тромботичний процес у тканині легенів.
При зниженому тиску для поліпшення мікроциркуляції може бути призначений реополіглюкін (внутрішньовенно крапельно). Він здатний підняти тиск і збільшити об’єм циркулюючої крові.
Другим кроком у лікуванні інфаркту легені є заходи, спрямовані на недопущення розвитку інфекції. З цією метою можуть призначатися пеніциліни та сульфаніламіди.
Повернутися до змісту
Профілактика
Враховуючи причини інфаркту легені, можна говорити про заходи щодо профілактики:
Дотримання перерахованих вище заходів допоможе знизити ймовірність розвитку тромбозу вен і ризик розвитку інфаркту легені.