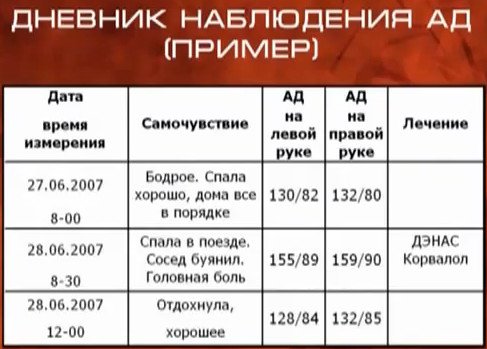
Гіпертонічною хворобою називають захворювання, яке супроводжується тривалим підвищенням систолічного та діастолічного тиску крові і порушенням регуляції місцевого і загального кровообігу. Дана патологія провокується дисфункцією вищих центрів судинної регуляції, і вона ніяк не пов’язана з органічними патологіями серцево-судинної, ендокринної та сечовидільної систем. Серед артеріальних гіпертензій вона становить близько 90-95% випадків і лише 5-10% припадає на частку вторинної (симптоматичної) гіпертензії.
Розглянемо причини гіпертонічної хвороби, наведемо класифікацію і розповімо про симптоми.
Зміст
- 1 Причини гіпертонічної хвороби
- 2 Класифікація
- 3 Причини
- 4 Симптоми
- 5 Діагностика
- 6 Лікування
Причини гіпертонічної хвороби
Причина підйому артеріального тиску при гіпертонічній хворобі полягає в тому, що, у відповідь на стрес, вищі центри головного мозку (довгастий мозок і гіпоталамус) починають виробляти більшу кількість гормонів ренін-ангіотензин-альдостеронової системи. У хворого з’являється спазм периферичних артеріол, а підвищений рівень альдостерону викликає затримку іонів натрію і води в крові, що призводить до збільшення об’єму крові в судинному руслі і підйому артеріального тиску. З часом збільшується в’язкість крові, відбувається потовщення стінок судин і звуження їх просвіту. Ці зміни призводять до формування стійкого високого рівня опору судин, артеріальна гіпертензія стає стабільною і незворотною.
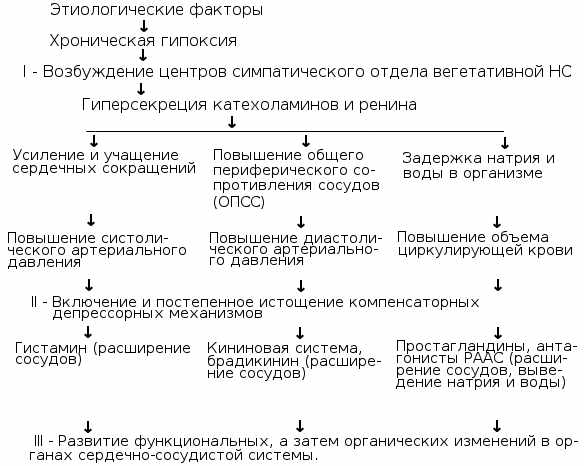 Механізм розвитку гіпертонічної хвороби
Механізм розвитку гіпертонічної хвороби
У процесі прогресування захворювання стінки артерій і артеріол стають все більш проникними і просочуються плазмою. Це приводить до розвитку артеріосклерозу і элластофиброза, які провокують незворотні зміни в тканинах і органах (первинний нефросклероз, гіпертонічна енцефалопатія, склероз міокарда та ін).
Класифікація
Класифікація гіпертонічної хвороби включає в себе наступні параметри:
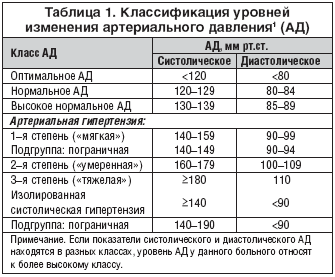
За рівнем стабільності і підвищення артеріального тиску виділяють такі три ступені гіпертонічної хвороби:
 I (м’яка) – 140-160/90-99 мм рт. ст., АТ підвищується швидко і не вимагає медикаментозного лікування;
I (м’яка) – 140-160/90-99 мм рт. ст., АТ підвищується швидко і не вимагає медикаментозного лікування;- II (помірна) – 160-180/100-115 мм. рт. ст., для зниження артеріального тиску потрібно прийом гіпотензивних засобів, що відповідає I-II стадії захворювання;
- III (важка) – вище 180/115-120 мм. рт. ст., має злоякісний перебіг, погано піддається медикаментозної терапії і відповідає III стадії захворювання.
За рівнем діастолічного тиску виділяють такі варіанти гіпертонічної хвороби:
- легкого перебігу – до 100 мм. рт. ст.;
- помірного перебігу – до 115 мм. рт. ст.;
- тяжкого перебігу – вище 115 мм. рт. ст.
При м’якому прогресуванні гіпертонічної хвороби, її перебігу можна виділити три стадії:
- транзиторна (I стадія) – ПЕКЛО нестабільний і підвищується епізодично, коливається в межах 140-180/95-105 мм. рт. ст., іноді спостерігаються неважкі гіпертонічні кризи, патологічні зміни у внутрішніх органах і ЦНС відсутні;
- стабільна (II стадія) – ПЕКЛО піднімається від 180/110 до 200/115 мм рт. ст., важкі гіпертонічні кризи спостерігаються частіше, у хворого під час обстеження виявляються органічні ураження органів та ішемія головного мозку;
- склеротична (III стадія) – ПЕКЛО піднімається до 200-230/115-130 мм. рт. ст. і вище, гіпертонічні кризи стають частими і важкими, ураження внутрішніх органів і ЦНС викликають важкі ускладнення, які можуть загрожувати життю хворого.
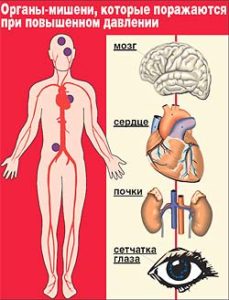 Тяжкість гіпертонічної хвороби визначається за ступенем ураження органів-мішеней: серця, головного мозку, судин та нирок. На II стадії захворювання виявляються такі ураження:
Тяжкість гіпертонічної хвороби визначається за ступенем ураження органів-мішеней: серця, головного мозку, судин та нирок. На II стадії захворювання виявляються такі ураження:
- судини: наявність атеросклерозу аорти, сонних, стегнових і клубових артерій;
- серце: стінки лівого шлуночка стають гіпертрофованими;
- нирки: у хворого виявляється альбумінурія і креатинурія до 1,2-2 мг/100 мл
На III стадії гіпертонічної хвороби органічні ураження органів і систем прогресують і можуть викликати не тільки важкі ускладнення, але і смерть хворого:
- серце: ІХС, серцева недостатність;
- судини: повне закупорювання артерій, розшарування аорти;
- нирки: ниркова недостатність, уремічна інтоксикація, креатинурія вище 2 мг/100 мл;
- очне дно: каламутність сітківки, набряк сосочка зорового нерва, вогнища крововиливів, ринопатия, сліпота;
- ЦНС: судинні кризи, церебросклероз, порушення слуху, ангіоспастичні, ішемічні та геморагічні інсульти.
В залежності від переважання склеротичних, некротичних та геморагічних уражень у серці, головному мозку і окулярах виділяють такі клініко-морфологічні форми захворювання:
- серцева;
- мозкова;
- ниркова;
- змішана.
Причини
Основна причина в розвитку гіпертонічної хвороби полягає в появі порушення регуляторної діяльності довгастого мозку і гіпоталамуса. Такі порушення можуть провокуватися:
 частими і тривалими подіями, переживаннями і психоемоційними потрясіннями;
частими і тривалими подіями, переживаннями і психоемоційними потрясіннями;- надмірної інтелектуальним навантаженням;
- ненормованим робочим графіком;
- впливом зовнішніх дратівливих чинників (шуму, вібрації);
- нераціональним харчуванням (споживання великої кількості продуктів з високим рівнем вмісту тваринних жирів і кухонної солі);
- спадковою схильністю;
- алкоголізм;
- нікотиновою залежністю.
Сприяти розвитку гіпертонічної хвороби можуть різні патології щитовидної залози, надниркових залоз, ожиріння, цукровий діабет і хронічні інфекції.
Лікарями наголошується, що розвиток гіпертонічної хвороби найчастіше починається у віці 50-55 років. До 40 років вона частіше спостерігається у чоловіків, а після 50 років – у жінок (особливо після настання клімаксу).
Симптоми
Вираженість клінічної картини гіпертонічної хвороби залежить від рівня підйому артеріального тиску і ураження органів-мішеней.
На початкових стадіях хвороби у хворого з’являються скарги на такі невротичні порушення:
 епізоди головного болю (вона частіше локалізується в області потилиці або чола і посилюється при русі і спробі нахилу вниз);
епізоди головного болю (вона частіше локалізується в області потилиці або чола і посилюється при русі і спробі нахилу вниз);- запаморочення;
- непереносимість яскравого світла і гучного звуку при головних болях;
- відчуття тяжкості в голові і пульсації у скронях;
- шум у вухах;
- млявість;
- нудота;
- серцебиття і тахікардія;
- порушення сну;
- швидка втомлюваність;
- парестезії і хворобливе поколювання в пальцях рук, яке може супроводжуватися зблідненням і повною втратою чутливості в одному з пальців;
- переміжна кульгавість;
 псевдоревматические болі в м’язах;
псевдоревматические болі в м’язах;- похолодання в ногах.
При прогресуванні захворювання і стійкому підвищенні артеріального тиску до 140-160/90-95 мм. рт. ст. у хворого відзначаються:
- болі в області грудей;
- тупі болі в серці;
- задуха при швидкій ходьбі, підйомі по сходах, бігу і збільшення фізичного навантаження;
- ознобоподобный тремор;
- нудота і блювання;
- відчуття пелени і мелькання мушок перед очима;
- кровотечі з носа;
- пітливість;
- почервоніння обличчя;
- одутлість століття;
- набряклість кінцівок та обличчя.
Гіпертонічні кризи при прогресуванні захворювання стають все більш частими і тривалими (можуть тривати кілька днів), а артеріальний тиск піднімається до більш високих цифр. Під час кризу у хворого з’являється:
 почуття тривожності, занепокоєння або страху;
почуття тривожності, занепокоєння або страху;- холодний піт;
- головний біль;
- озноб, тремор;
- почервоніння і набряклість особи;
- погіршення зору (пелена перед очима, зниження гостроти зору, миготіння мушок);
- порушення мови;
- оніміння губ і язика;
- напади блювоти;
- тахікардія.
Гіпертонічні кризи на I стадії хвороби рідко призводять до ускладнень, але при II і III стадії захворювання вони можуть ускладнюватися гіпертонічною енцефалопатією, інфарктом міокарда, набряком легень, нирковою недостатністю і інсультами.
Діагностика
Обстеження хворих з підозрою на гіпертонічну хворобу спрямоване на підтвердження стабільного підйому артеріального тиску, виключення вторинної гіпертензії, визначення стадії захворювання і виявлення ушкоджень органів-мішеней. Воно включає в себе такі діагностичні дослідження:
 ретельний збір анамнезу;
ретельний збір анамнезу;- заміри артеріального тиску (на обох руках, вранці і ввечері);
- біохімічні аналізи крові (цукор, креатинін, тригліцериди, загальний холестерин, рівень калію);
- аналізи сечі за Нечипоренком, Земницьким, на пробу Реберга;
- ЕКГ;
- Ехо-КГ;
- дослідження очного дна;
- магнітно-резонансна томографія головного мозку;
- УЗД черевної порожнини;
- УЗД нирок;
- урографія;
- аортографія;
- ЕЕГ;
- комп’ютерна томографія нирок та наднирників;
- аналізи крові на рівень кортикостероїдів, альдостерону та активності реніну;
- аналіз сечі на катехоламіни та їх метаболіти.

Лікування
Для лікування гіпертонічної хвороби застосовується комплекс заходів, які спрямовані на:
- зниження артеріального тиску до нормальних показників (до 130 мм. рт. ст., але не нижче 110/70 мм. рт. с.);
- профілактику ураження органів-мішеней;
- виключення несприятливих факторів (куріння, ожиріння та ін), які сприяють прогресуванню захворювання.
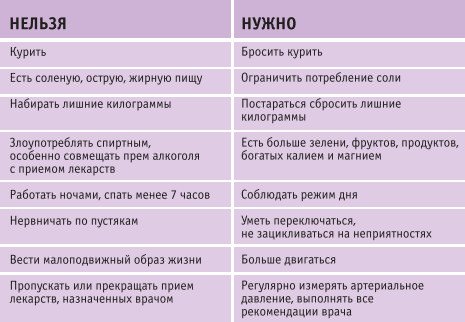
Немедикаментозна терапія гіпертонічної хвороби включає в себе ряд заходів, які спрямовані на усунення несприятливих факторів, що викликають прогресування захворювання, і профілактику можливих ускладнень артеріальної гіпертензії. Вони включають в себе:
Медикаментозна терапія при гіпертонічній хворобі призначається довічно. Підбір лікарських засобів виконується строго індивідуально з урахуванням даних про стан здоров’я хворого і ризику розвитку можливих ускладнень. В комплекс медикаментозної терапії можуть входити препарати наступних груп:
- антиадренергические засоби: Пентамін, Клофелін, Раунатин, Резерпін, Теразонин;
- блокатори бета-адренергічних рецепторів: Тразікор, Атенолол, Тимол, Анаприлін, Віскі;
- блокатори альфа-адренергічних рецепторів: Празозин, Лабеталол;
- артериолярные і венозні дилататоры: Нітропрусид натрію, Димекарбин, Тенситрал;
- артериолярные вазодилататори: Міноксидил, Апрессін, Гиперстат;
- антагоністи кальцію: Коринфар, Верапаміл, Дилтіазем, Ніфедипін;
- інгібітори АПФ: Лізиноприл, Каптоприл, Еналаприл;
- діуретики: Гіпотіазид, Фуросемід, Триамтерен, Спіронолактон;
- блокатори рецепторів ангіотензину II: Лозартан, Валсартан, Лориста H, Навитен.
 Хворим з високим рівнем діастолічного тиску (вище 115 мм. рт. ст.) і важкими гіпертонічними кризами рекомендується лікування в стаціонарі.
Хворим з високим рівнем діастолічного тиску (вище 115 мм. рт. ст.) і важкими гіпертонічними кризами рекомендується лікування в стаціонарі.
Лікування ускладнень гіпертонічної хвороби проводиться в спеціалізованих диспансерах у відповідності із загальними принципами терапії синдрому, що провокує ускладнення.
ОТР, передача «Студія Здоров’я» на тему «Гіпертонічна хвороба»
Презентація на тему «Артеріальна гіпертонія», підготував к. м. н., доц. Першого Московського медичного університету імені В. М. Сєченова А. В. Родіонов:
 I (м’яка) – 140-160/90-99 мм рт. ст., АТ підвищується швидко і не вимагає медикаментозного лікування;
I (м’яка) – 140-160/90-99 мм рт. ст., АТ підвищується швидко і не вимагає медикаментозного лікування; частими і тривалими подіями, переживаннями і психоемоційними потрясіннями;
частими і тривалими подіями, переживаннями і психоемоційними потрясіннями; епізоди головного болю (вона частіше локалізується в області потилиці або чола і посилюється при русі і спробі нахилу вниз);
епізоди головного болю (вона частіше локалізується в області потилиці або чола і посилюється при русі і спробі нахилу вниз); псевдоревматические болі в м’язах;
псевдоревматические болі в м’язах; почуття тривожності, занепокоєння або страху;
почуття тривожності, занепокоєння або страху;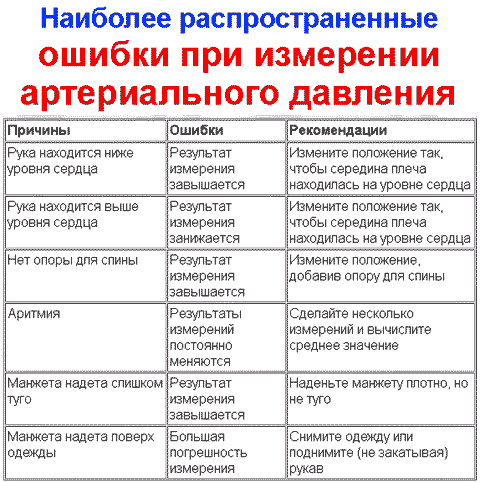 ретельний збір анамнезу;
ретельний збір анамнезу;