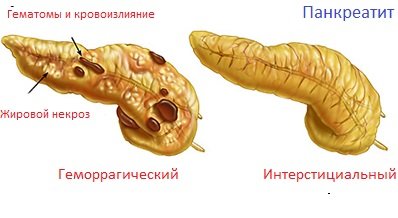
 Гострим панкреатитом називається прогресуючий запальний процес в підшлунковій залозі, яке починається із загибелі клітин залози і виходу з них ферментів, що призводить до розплавлення тканини органу та його дистрофії.
Гострим панкреатитом називається прогресуючий запальний процес в підшлунковій залозі, яке починається із загибелі клітин залози і виходу з них ферментів, що призводить до розплавлення тканини органу та його дистрофії.
Захворювання протікає важко, приводячи, незважаючи на сучасні способи лікування, з високою летальністю.
Його діагностикою та лікуванням займаються абдомінальні хірурги в умовах стаціонару.
Суть патології
Запускається хвороба при вивільнення з клітин залози активованих ферментів, які повинні бути присутніми у вигляді неактивних проферментов. Це може статися при:
- підвищення тиску в головному протоці залози;
- частковому перекритті того гирла в дванадцятипалій кишці, в яке впадає протока підшлункової залози;
- зворотне надходження жовчі в протоку підшлункової.
При активації ферментів підшлункової залози розвивається набряк органу і загибель деяких її ділянок. Якщо ферментів вивільняється дуже багато, розплавлятися і сусідні з залозою органи; в кров при цьому потрапляє велика кількість продуктів тканинного розпаду, що викликає виражену інтоксикацію.
Якщо організм витримує інтоксикацію, імунітет починає «бомбити» осередки загиблих клітин в підшлунковій залозі. В органі формується інфільтрат, розвивається лихоманка, уражається шлунок і жовчовивідні шляхи.
Наступним етапом є нагноєння відмерлих ділянок підшлункової залози і жирової клітковини навколо неї. Гній може затекти в вільну черевну порожнину, прорватися в плевральну порожнину, роз’їсти стінки судин різного калібру.
Якщо людина переживає всі ці етапи, настає період результатів захворювання. Інфільтрат розсмоктується, іноді – з формуванням хронічного процесу, знижується імунітет, розвиваються інфекційні ураження інших внутрішніх органів, розвиваються розлади психіки. Важкий гострий панкреатит має в кінець або кісту залози, або хронічне її запалення.
Причини гострого панкреатиту
Гострий панкреатит розвивається внаслідок:
- вживання алкоголю, сурогатів алкоголю;
- гострі захворювання, при яких вражається заліза: епідемічний паротит, гепатит B;
- зловживання копченої, гострої, жирної і смаженої їжею;
- гостра патологія органів гепатобіліарної зони та шлунка;
- операції і травми залози;
- підвищена секреція паращитовидних залоз, при яких в підшлунковій залозі відкладаються каміння;
- деякі препарати: антибіотики тетрациклінового та сульфаніламідного ряду, цитостатики;
- харчова алергія;
- отруєння (важкими металами, фарбами, розчинниками);
- муковісцидоз;
- порушення кровопостачання залози при атеросклерозі, тромбозі артерій, їх живлять, аневризмах аорти.
Симптоми гострого панкреатиту
Гострий панкреатит не має настільки чіткої клінічної картини, щоб ставити цей діагноз тільки на підставі симптомів. Часто потрібне проведення певного обсягу додаткових досліджень.
Загальні ж симптоми хвороби такі:
 Може бути жовтушність шкірних покривів.
Може бути жовтушність шкірних покривів.Діагностика гострого панкреатиту
Для підтвердження діагнозу, а також визначення ступеня його тяжкості, стадії та можливих ускладнень, застосовуються:
1) Лабораторні аналізи:
2) УЗД органів живота, що проводяться після попередньої підготовки.
3) Фіброгастроскопія, яка показує стан шлунка на момент розвитку панкреатиту.
4) КТ або МРТ підшлункової залози.
5) Рентгенографія грудної клітки для виключення пошкодження легенів ферментами підшлункової залози.
6) Лапароскопія – метод дослідження, коли в порожнину живота вводять газ, відсуваючи з його допомогою внутрішні органи, а потім внутрішні органи оглядають з допомогою відеоапаратури.
Лікування гострого панкреатиту
Терапія гострого панкреатиту може бути консервативної та оперативної. Лікування починається з того, що хворому призначається голод (на 3-5 діб) і постільний режим.
Далі проводять консервативні та мініінвазивні методи лікування:
1) Дезінтоксикація з допомогою проведення очищення лімфи або крові (гемо – або лімфосорбції).
2) Постановка зонда в шлунок.
3) Медикаментозна терапія:
Хірургічне лікування
Хірургічне лікування гострого панкреатиту, при якому проводяться наступні заходи:
Ускладнення гострого панкреатиту
Гострий панкреатит може ускладнитися:
Профілактичні заходи
Для попередження цього небезпечного для життя захворювання необхідно: