
Для коагуляції ніжки внутрішнього геморою може застосовуватися така малоінвазивна методика, як інфрачервона фотокоагуляція, яка виконується під дією сфокусованого через спеціальний світловод променя. Надалі живлення вузла припиняється, він всихає і виводиться назовні природним шляхом разом з каловими масами.
Завдяки простоті і безпеки виконання, інфрачервона коагуляція стала популярною серед лікарів і хворих. У нашій статті ми розповімо вам про суть цієї методики лікування геморою, її показання, протипоказання, порядок проведення, можливі ускладнення та результати.
Зміст
- 1 Суть методу
- 2 Показання до процедури
- 3 Протипоказання
- 4 Як проводиться процедура?
- 5 Можливі ускладнення процедури
- 6 Результати
Суть методу
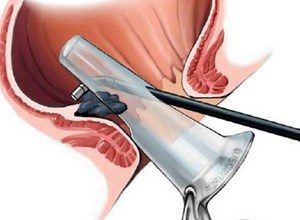
Коагуляція ніжки гемороїдального вузла проводиться за допомогою спеціального приладу, інфрачервоного коагулятора. Він складається з силового блоку, жорсткого кварцового світловоду і наконечника, виконаного з теплостійкого полімерного матеріалу.
 Прилад оснащений галогенно-вольфрамовою лампою, яка знаходиться в сферичному відбивачі з золотим покриттям. Лампа створює потік інфрачервоного світла, що потрапляє на відбивач і який фокусує зусилля в світловод. Далі промінь потрапляє на тканину гемороїдального вузла і перетворюється в теплову енергію, яка забезпечує припікання тканин. Глибина коагуляції може регулюватися часом впливу променя. Для цього лікар використовує таймер, який може регулюватися на часовий інтервал від 0,5 до 3 секунд.
Прилад оснащений галогенно-вольфрамовою лампою, яка знаходиться в сферичному відбивачі з золотим покриттям. Лампа створює потік інфрачервоного світла, що потрапляє на відбивач і який фокусує зусилля в світловод. Далі промінь потрапляє на тканину гемороїдального вузла і перетворюється в теплову енергію, яка забезпечує припікання тканин. Глибина коагуляції може регулюватися часом впливу променя. Для цього лікар використовує таймер, який може регулюватися на часовий інтервал від 0,5 до 3 секунд.
Показання до процедури
Показаннями до проведення інфрачервоної фотокоагуляції гемороїдальних вузлів можуть стати такі клінічні випадки:
- циркулярний геморой на I-II стадії, при розташуванні вузлів на рівні аноректальної лінії;
- кровотеча при внутрішньому геморої і-ІІ стадії;
- усунення кровотечі з дрібних гемороїдальних вузлів після процедури лігування латексними кільцями.
На пізніх стадіях геморою цей метод може застосовуватися тільки як допоміжна маніпуляція для зупинки гемороїдального кровотечі.
Протипоказання
Метод інфрачервоної фотокоагуляції не рекомендується у таких клінічних випадках:
 комбінована форма геморою;
комбінована форма геморою;- III-IV стадія геморою;
- схильність до тромбированию або тромбоз гемороїдальних вузлів;
- геморой, поєднується з супутніми патологіями прямої кишки і ануса: анальні тріщини, нориці, парапроктиты, криптиты та ін.
Як проводиться процедура?
Для виконання інфрачервоного фотокоагулирования пацієнт готується до процедури таким же чином, як і для виконання лігування гемороїдальних вузлів. Сеанс виконується в амбулаторних умовах.
Порядок виконання інфрачервоного фотокоагулирования:
 Аноскоп обережно виймається з прямої кишки.
Аноскоп обережно виймається з прямої кишки.Під час проведення всіх маніпуляцій хворий не відчуває значних болю. За один сеанс проктолог може виконати припікання не більше, ніж на трьох вузлах. При наявності множинних гемороїдальних шишок проводиться повторна процедура, яка призначається через 12-14 днів після першої.
Можливі ускладнення процедури
Відразу після правильно проведеної інфрачервоної фотокоагуляції хворий може відчувати незначні дискомфортні відчуття і болі, які не вважаються ускладненнями, проходять самостійно або усуваються прийомом ненаркотичних анальгетиків.
Ускладнення процедури розвиваються при недостатній кваліфікації проктолога. До них відносять наступні стани:
- виражений больовий синдром, який розвинувся з-за впливу коагулятора на зони, розташовані нижче гребінцевої лінії;
- тромбоз вузлів, викликаний занадто великою зоною припікання і розвитком запального процесу;
- некроз ділянки гемороїдального вузла, провоцирующийся збільшенням тривалості коагуляції і, в деяких випадках, супроводжується незначною кровотечею.
Всі перераховані вище ускладнення легко усуваються симптоматичним лікуванням.
Результати
 Після правильного проведення інфрачервоного коагуляція гемороїдальних вузлів у хворого припиняються:
Після правильного проведення інфрачервоного коагуляція гемороїдальних вузлів у хворого припиняються:
- епізоди випадіння вузлів;
- кровотечі з прямої кишки.
Особливо ефективна ця малоінвазивна методика лікування геморою на початкових стадіях захворювання, а на більш пізніх вона гарантує лише тимчасовий результат у вигляді зупинки кровотечі.
Відео на тему «Інфрачервона фотокоагуляція гемороїдальних вузлів» (англ.):
 комбінована форма геморою;
комбінована форма геморою;