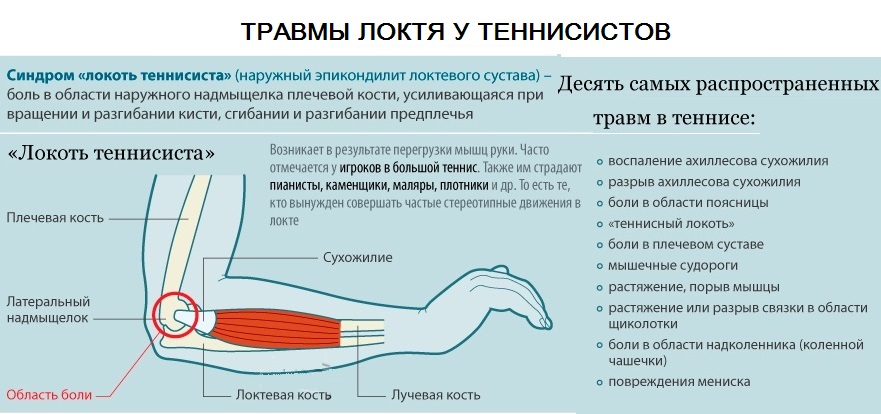
Епікондиліт – поширена форма м’якотканного периартикулярного ураження ліктьового суглоба. Патологія зустрічається у людей середнього віку (45-55 років). Причина її розвитку – виконання монотонних рухів рукою. Розглянуте порушення нерідко пов’язано з професійною діяльністю. Запально-деструктивний процес поширюється на домінуючу кінцівку – частіше страждає права рука. З метою поліпшення результатів, які передбачає стандартне лікування епіконділіта, сучасні фахівці прикладають зусилля, щоб розробити патогенетичні, обґрунтовані методики терапії.
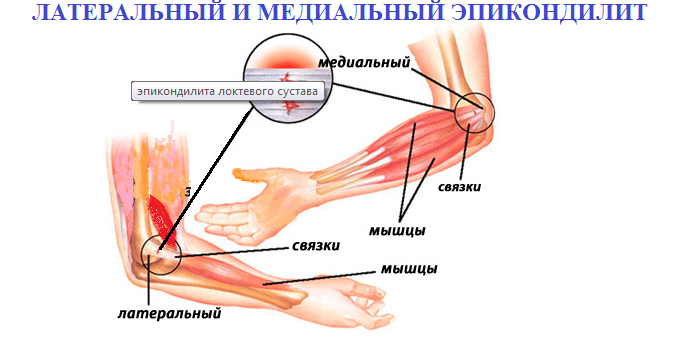
Діагностика епіконділіта
Візуалізаційні варіанти діагностики при даному захворюванні застосовують рідко, оскільки вдається встановити точний діагноз тільки за допомогою клінічного обстеження.
З метою диференціації стану пацієнту призначають:
До проведення перерахованих видів діагностики можуть бути обмеження у вигляді особливостей стану здоров’я. Серед них: наявність імплантованого кардіостимулятора, вагітність, хронічна серцева недостатність, відсутність фізичної можливості довгостроково перебувати в нерухомому положенні.
Лікування епіконділіта різними видами терапії
Поширеність епіконділіта, тривале і виснажливе перебіг захворювання, відсутність єдиного стандарту обстеження і стратегії терапії, висока ймовірність рецидиву стану – всі перераховані фактори в 50% випадків стають причиною обмеження працездатності пацієнтів. Тільки фахівець може встановити, наскільки ускладнений епікондиліт, лікування якого виду виявиться ефективним, чи немає протипоказань до його проведення.
Лікування консервативним способом
Основний напрямок медикаментозного виду лікування – застосування препаратів нестероїдної протизапальної групи і локальне введення гормональних засобів (кортикостероїдів). Об’єктом пильного вивчення стали ін’єкції гормонів. Лікарі встановили, що призначати зазначений вид малоінвазивної терапії для нормалізації стану ліктя окремо від основного об’єму лікування – недоцільно. Терапевтичний ефект кортикостероїдів зберігається не більше 1,5 місяці, після чого відбувається погіршення довгострокових результатів.
Також дослідники розглянули варіант, що саме ін’єкційне введення кортикостероїдів затримує самостійне дозвіл запального процесу при епікондиліт. Мова йде не про необхідність систематично пошкоджувати тканини голкою, а про причинно-наслідкового зв’язку органічного і фармацевтичного походження.
Епікондиліти мають тенденцію до самостійного вирішення, без необхідності застосування будь-яких навіть медикаментозних засобів. Виходячи із зазначеної особливості, до цього часу лікарі практикують вичікувальну тактику. Вона передбачає:
- забезпечення ураженого суглобу спокою – іммобілізацію пов’язкою і мінімізацію його рухливості;
- призначення парацетамолу для нормалізації температури тіла і незначного ефекту знеболювання;
- застосування протизапальних засобів нестероїдної групи, що дозволяють скоротити спектр поразки.
Але застосування перерахованих методів не скорочує термін лікування: у 80% клінічних випадків одужання настає протягом 12 місяців, при цьому, деякі симптоми здатні зберігатися до 24-26 місяців. Такі висновки стали приводом для проведення в Нідерландах фармакоэкономического аналізу загальних витрат на терапію епіконділіта допомогою вичікувальної тактики. Провівши підрахунок, дослідники зробили висновок, що такий метод – некоректний і передбачає штучно високі фінансові витрати, яких можна уникнути, вибравши оптимальний варіант лікування.
Використовуються лікарські засоби:
Тривалість, призначення певних препаратів, що входять до складу медикаментозного лікування, залежить від безлічі чинників – віку пацієнта, його способу життя; переносимості тих чи інших ліків; обтяжливих явищ; стану тканин, розташованих поблизу ураженого суглоба.
Порівняльна характеристика результатів і ефективності медикаментозного та лазерного лікування (в експерименті брало участь 10 чоловік)
Критерій оцінки стану після проведеного лікування
Лазеротерапія
(проводили за допомогою апарату «EPOS DORNIER» фірми MEDTECH /Німеччина/)
Також проведення кожного з видів лікування відбивається на загальному самопочутті пацієнтів – після консервативного лікування Лідазу, Дипроспаном і Лідокаїном у 85% спостерігається погіршення стану органів шлунково-кишкового тракту.
Також практично відразу змінюються показники лабораторних аналізів. До початку терапії відзначається лейкоцитоз (до 9,0 х 109), ШОЕ також залишається на підвищеному рівні — до 20 мм/год Біохімічний аналіз крові відображає надмірну концентрацію кальцію – його показники перебувають у верхньої межі норми. Вже через 1-2 тижні після проведення внутрішньосуглобової ін’єкції, концентрація лейкоцитів знижується до нормальних показників. ШОЕ знизилася до 10-15 мм/год, біохімічне дослідження крові дозволяє оцінити, що обсяг кальцію нормалізувався до 3,0 ммоль/л.
Фізіотерапевтичне лікування
Фахівці провели паралель результатів вичікувальної тактики з ефектом від застосування фізіотерапевтичних методів. Згідно з чого був зроблений висновок – за ступенем вираженості та ефективності вони мало чим відрізняються один від одного.
Однак в окремих клінічних випадках, аналгезуючий, розслаблюючий ефект і відволікаючу дію забезпечують:
Важливо! Перелічені методи не застосовують для лікування епіконділіта у пацієнтів з нирковою недостатністю, цукровим діабетом, онкологічними новоутвореннями, аритмією, а також при вагітності.
З фізіотерапевтичного лікування широко застосовують гальванічні ванни, ультрафіолетове опромінення (УФО), інтерференційний струм, вплив ультразвуком.
Хірургічне лікування
У попередні роки набагато менше розглядалося, як лікувати епікондиліт обтяжених стадій – у кожному випадку 2 реалізовувалися різноманітні хірургічні методи (фасциомиотенотомия, невротомія). Однак в останні роки результати зазначених видів втручання суперечать твердженням перспективності.
Операції зараз застосовують з помірною активністю з-за високої ймовірності розвитку характерних ускладнень. Зокрема, рубцево-спайкових змін на ділянці проведення втручання. Встановлено, що своєю присутністю, вони підтримують загальний патологічний процес, стають джерелом тривалих болів, що передбачає додаткове введення анальгетиків.
Інші поширені ускладнення хірургічного лікування – гематоми, нагноєння, некротичні ускладнення тканин.
Лікування в домашніх умовах
Навіть коли патологія знаходиться на початковій стадії, лікування епіконділіта в домашніх умовах не рекомендується – потрібно відвідати фахівця. Поза медичного закладу прийнятно застосувати косыночную пов’язку для запобігання рухливості руки в суглобі. Також припустимо нанести мазь, у складі якої присутній Лідокаїн – це дозволить знизити чутливість в ураженій зоні. Але перераховані заходи є тимчасовими, оскільки незаперечний візит до лікаря.
Висновок
Робити самостійні заходи при хворобливості ліктьового суглоба – небезпечно. Призначати діагностику, визначати симптоми та лікування епіконділіта – все це завдання лікаря. Багато в чому успішність терапії залежить від стадії захворювання на момент звернення до нього. Якщо патологія набула хронічну форму, повністю усунути її не вдасться навіть за допомогою комплексного лікування. Крім того, патологічний стан суглоба буде весь час нагадувати про себе» – перед зміною погоди, внаслідок незначного праці або звичайною повсякденною рухливості руки.