
Відкрити зміст »
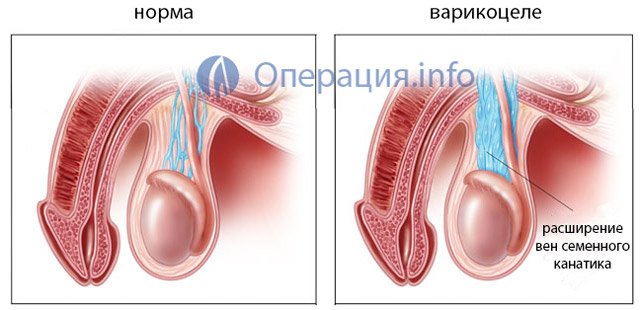
Варикоцеле являє собою розширення вен в мошонці або насіннєвому канальце у чоловіків. Захворювання часто виникає у підлітків і може ніяк себе не проявляти протягом усього життя. У деяких випадках у пацієнта виявляються такі симптоми, як біль у яєчку, безпліддя, поява горбів на мошонці.
Єдиним способом лікування варикоцеле є операція. Питання про її потреби при відсутності клінічних проявів є дискусійним. Операція при варикоцеле, як правило, легко переноситься і рідко викликає ускладнення.
Стадії захворювання та показання до операції
Існує 4 ступеня розвитку варикоцеле:
- Варикозне розширення визначається тільки за допомогою УЗД.
- Вени лозоподібного сплетення промацуються у положенні стоячи.
- При пальпації в будь-якому положенні лікар може діагностувати захворювання.
- Вени видно неозброєним оком.
Зниження сперматогенної функції, що може з часом привести до безпліддя, зазвичай починається тільки на останніх стадіях захворювання.
Операція може бути проведена в наступних випадках:
При відсутності симптомів операція також може бути рекомендована до проведення. Деякі лікарі вважають, що хірургічне втручання, здійснений своєчасно, дозволяє уникнути безпліддя. Інші вважають, що це невиправданий ризик, і радять обмежитися спостереженням за допомогою періодичних оглядів і УЗД.
Важливо! Операція до 18 років зазвичай не проводиться. Згідно зі статистичними даними, у дорослому віці після хірургічного втручання набагато рідше виникають рецидиви – повторне розвиток варикоцеле. Тому краще здійснити його після статевого дозрівання.
Здавлення вен може призвести до розвитку так званого «вторинного варикоцеле». Воно виникає в результаті пухлини, кісти або іншого утворення. У цьому випадку пацієнта турбують лихоманка, кров у сечі, тупа або колючий біль в поперековому відділі. При вторинному варикоцеле необхідно усунення причини захворювання, операція по усічення вен не потрібно до прояву результатів терапії основної патології.
Протипоказання
 Різні методики проведення операції можуть мати різні протипоказання. Відкриті хірургічні втручання не проводяться при:
Різні методики проведення операції можуть мати різні протипоказання. Відкриті хірургічні втручання не проводяться при:
- Наявності захворювань у стадії декомпенсації (порушення функцій органу, які не можуть бути відновлені без лікування) – цукрового діабету, цирозу печінки та ін.
- Запаленні в активній стадії.
Ендоскопічні операції крім описаних протипоказань не проводяться при перенесених у минулому хірургічно втручань на черевній порожнині. Це пов’язано з порушенням клінічної картини і підвищеною вірогідністю помилок лікаря.
Склерозування не здійснюється при наступних протипоказання:
Підготовка до операції

За 10 днів до передбачуваної процедури пацієнтам необхідно пройти деякі дослідження:
- Аналіз крові (загальний, на групу і резус-фактор, на згортання, вміст цукру).
- Загальний аналіз сечі.
- Рентген легенів.
- Електрокардіограма (може призначатися всім пацієнтам або лише чоловікам старше 30 років).
- Аналіз на віруси гепатитів В і С, ВІЛ.
Крім того, лікар зазвичай призначає УЗД мошонки або УЗД із застосуванням методу Доплера (використанням контрастної речовини) для отримання більш повної клінічної картини. Можливі додаткові дослідження в залежності від стану пацієнта.
З ранку перед операцією потрібно відмовитися від їжі і води, прийняти гігієнічний душ. Лобок і живіт необхідно чисто виголити. Прийом препаратів при хронічних захворюваннях (діабет, гіпертонія, бронхіт тощо) потрібно узгодити з лікарем.
Способи проведення операції
 Класифікація методів хірургічного лікування може бути заснована на методі доступу та технології проведення. Виходячи з другої ознаки, виділяють дві великі групи операцій:
Класифікація методів хірургічного лікування може бути заснована на методі доступу та технології проведення. Виходячи з другої ознаки, виділяють дві великі групи операцій:
Примітка. Рено-кавальный шунт (анастамоз) являє собою перемичку-повідомлення між двома венами яєчка. Він виникає як патологія внаслідок варикоцеле і сприяє застою крові.
Другий спосіб на даний момент визнаний найбільш ефективним і використовується найчастіше.
За технологією прийнято виділяти три основних типи операції:
- Лапароскопія (малоінвазивний метод);
- Ендоваскулярна склеротерапія;
- Відкрита операція (може виконуватися в різних модифікаціях – за Мармару, Иваниссевичу, Паломо).
Важливо! Операції по видаленню при варикоцеле не проводяться. Всі судини залишаються всередині організму, вони або склеюються (склерозуються) або перев’язуються.
Склеротерапія
Ця операція найменш инвазивна. Вона зводиться до склерозування (склеювання) варикозних судин. Великим плюсом склеротерапії є те, що для її проведення не потрібно госпіталізація. Вона проходить в умовах ангіографічного кабінету під місцевим наркозом. Після початку дії анестезії хірург проколює чрезкожно стінку правої стегнової вени. Туди вводиться зонд, за допомогою якого оцінюється стан проблемних судин і доставляється лікувальну речовину.

Як склерозуючого з’єднання використовують 3% розчин тромбовара. В судини вводиться контрастна речовина і таким чином визначається успіх операції. Якщо варикозна вена не візуалізується, це означає, що забарвлене з’єднання в неї не надходить, і хірургічне втручання було ефективним. В такому випадку зонд витягується, на місце проколу накладається пов’язка. В цей же день пацієнт може відправлятися додому.
Прийнято вважати, що при склеротерапії ризик рецидивів вище, ніж при класичній операції, проте лікарі говорять лише про незначно підвищеної ймовірності. Однак з-за зниженою ефективності проводять подібні хірургічні втручання досить рідко. Їх зазвичай рекомендують на початкових стадіях захворювання, коли ще відсутні скарги у пацієнта.
Лапароскопічна операція
Використовується загальна або місцева (частіше) анестезія. Також іноді використовується епідуральний наркоз (знеболювальне вводиться в хребет). Після початку дії анестезії хірург робить прокол в області пупка діаметром близько 5 мм В нього вводиться троакар – тригранна голка, поєднана з трубкою. У черевну порожнину нагнітається газ для звільнення простору для хірургічних маніпуляцій.
В отвір вводиться лапароскоп – трубка, поєднана з освітлювальним приладом і камерою. Він дозволяє лікарю стежити за ходом операції. Під контролем лапароскопа здійснюються ще два пятимиллиметровых проколу – у здухвинній ділянці і над лоном, і введення в них троакарів. Пацієнта нахиляють направо на 15-20° для кращої візуалізації. Лікар за допомогою введених в прокол ножиць перерізає очеревину.
Далі відбувається виділення артерій і лімфатичних судин. Це необхідно для того, щоб вони не постраждали в ході операції. Розширені вени перев’язуються. Очеревина зашивається. На проколи накладається асептична пов’язка. Термін госпіталізації залежить від обраного наркозу. Після місцевої анестезії відправитися додому можна вже в день операції або на наступний. Після загального наркозу виписка настає через 3-7 днів після втручання. Ефективність операції оцінюють за допомогою УЗД або допплерографії.
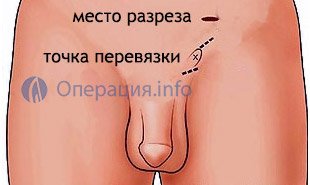
Операція Мармара
Цей вид втручання припускає микродоступ і низьку ступінь інвазивності. Він проводиться під контролем мікроскопа. Вибір наркозу багато в чому залежить від бажання пацієнта, в більшості випадків достатньо місцевої анестезії, при якій можливі незначні болючі відчуття або відчуття поколювання, теплоти.
Хірург робить розріз в області лобка, максимально близько до клубової кістки, що робить шов після операції непомітним (він буде розташовуватися нижче верхнього краю білизни). Лікар уривається покриви і підшкірну клітковину, виділяє насіннєвий канал і перев’язує вену. Тканини зашиваються. Шви знімають на 7 добу. Операція по Мармару відрізняється високою точністю, завдяки чому знижено ризик пошкодження артерій або лімфатичних судин.
Операція по Иваниссевичу
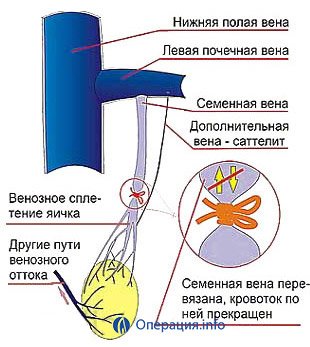
Операція по Иваниссевичу
Загальний наркоз при цьому виді втручання використовується частіше, але також можливо застосування місцевої або епідуральної анестезії. Суть операції полягає в перев’язці з варикозним розширенням вен при збереженні лімфатичних судин.
Хірург проводить розріз в районі лобка довжиною до 10 див Зазвичай його розмір менше – 5-6 див. За допомогою скальпеля і гачків він розрізає і розсовує підлягають всі м’язи безпосередньо до судинного сплетення яєчка. Тут необхідно відокремити лімфатичні судини. Потім за допомогою діссектора (тупих вигнутих ножиць) захоплюються вени і перев’язуються. М’язи і тканини зашиваються.
Операція Паломо
Цей вид втручання нагадує попередній. Однак розріз вчиняється вище, що дає кращий огляд для хірурга. При такому підході нижче ризик рецидиву, але вище ймовірність перерізати артерію, постачаючу кров’ю насіннєвий канал.
Це невеликий посуд, який близько підходить до лозовидному сплетіння, і тому часто пошкоджується в ході операції. Також існує ризик зачіпання лімфатичних каналів, особливо в дитячому віці. Це може привести до серйозних ускладнень.
Прогноз операції
Прогноз, як правило, сприятливий. При використанні малоінвазивних методів ймовірність рецидивів близька до 2%, при операції з Иваниссевичу – близько 9%. В деяких джерелах вказуються інші цифри, приватні клініки наводять дані про повторне розвитку варикоцеле при відкритих втручаннях у 30%.
У 45% випадків у пацієнта після операції визначається нормальна спермограма, в 90% випадків спостерігається статистично значуще поліпшення показників. У старшій віковій групі, при запущеному варикоцеле всі значення виявляються гірше, ніж у молодих пацієнтів.
Відновний період

Пацієнту можуть бути прописані такі препарати для відновлення сперматогенезу:
В перші 1-2 доби після хірургічного втручання необхідно:
- Тримати рану сухий. Можливо додаток льоду для зняття больових відчуттів. Підійде пластикова пляшка із замороженою водою, загорнута в рушник.
- Мінімізувати будь-яку активність, намагатися побільше відпочивати.
- Бажано носити бандаж, що підтримує яєчка.
Протягом 1-2 тижнів після операції не рекомендується:
Після означеного періоду статеве життя можливе, якщо в процесі або після акту пацієнт не відчуває болю, дискомфорту, неприємних тягнуть відчуттів. Еректильна функція після операції не страждає. Термін реабілітації залежить від типу операції, наркозу, загального стану пацієнта.
Багатьох пацієнтів лякає, що відень після операції залишилася. Їм здається, що це ознака невдалого хірургічного втручання.
Важливо! Необхідно розуміти, що судини не витягуються з мошонки, а тільки припиняють забезпечуватися кров’ю. Відень може прощупуватися або бути видна до півроку.
Ускладнення після операції
Після хірургічного втручання можлива поява наступних синдромів і захворювань:
 Запалення. Воно визначається за відповідним симптомів і результатів УЗД, успішно купірується медикаментозно.
Запалення. Воно визначається за відповідним симптомів і результатів УЗД, успішно купірується медикаментозно.- Невралгічний біль.Вона виникає в результаті пошкодження нервових закінчень і погано піддається лікуванню (зазвичай показана ігло – і фізіотерапія).
- Лімфатичний набряк. Він розвивається в результаті пошкодження лімфатичних судин під час операції, може пройти самостійно або завдяки носіння бандажа, що підтримує мошонку, спеціальних трусів.
- Водянка яєчка (гідроцеле). Причина – заторкнуті з необережності лімфатичні судини, лікування – аналогічне.
- Зниження розміру яєчка – небезпечне ускладнення, що виникає через пошкодження насіннєвий артерії. Це одне із самих неприємних наслідків операції, оскільки його досить складно вилікувати.
- Рецидив – повторне розвиток варикоцеле. Лікування тільки хірургічне.
- Пошкодження кишечника або сечоводу. Ці ускладнення після операції трапляються при лапароскопії, частіше у недосвідчених молодих хірургів.
- Тромбоз (закупорка) глибоких вен. Він виникає як реакція на введення контрастної речовини в судини, внаслідок гематоми (внутрішнього крововиливу) в місці проколу.
Ціна на операцію
Операція при варикоцеле не входить в перелік послуг типу «високотехнологічна допомога», на які виділяються кошти. На сайті деяких клінік вказується, що вони працюють з ОМС і ДМС, однак у першому випадку мова йде тільки про знижку, яку може отримати звернулася до них клієнт, або повернення частини витрачених коштів.
Вартість операції залежить від обраної методики та регіону. У провінційних містах центральної Росії ціна за відкрите хірургічне втручання починається від 5 000 рублів, в Москві – від 8 000 – 10 000 рублів. Приблизно стільки ж буде коштувати склерозування. Мікрохірургічне втручання (за Мармару) обійдеться як мінімум в 20 000 – 30 000 рублів. Трохи дешевше обійдеться лапароскопічна операція— 15 000 – 25 000 рублів. Ціни вказані в розрахунку на місцеву анестезію, якщо пацієнт воліє загальний наркоз, за нього доведеться платити окремо– 7 000 – 10 000 рублів.
Відгуки пацієнтів
Більшість хворих досить операцією, особливо якщо таким чином вдається позбавитися від безпліддя. Коли чоловік дізнається, що тепер він може мати дітей, це суттєво підвищує його самооцінку, навіть якщо у нього не було в найближчій перспективі подібних планів.
Операція переноситься добре. Багато воліють загальний наркоз. Період відновлення в усіх проходить по-різному. Хтось відразу ж повертається до нормальної діяльності, інші – навіть при малоінвазивних втручань відчувають сильний біль і протягом декількох днів насилу пересуваються по дому.
Як показують відгуки, важким ударом для сімей виявляються погані показники спермограми та труднощі із зачаттям дитини навіть після перенесеної операції та медикаментозної терапії. Іноді спочатку спостерігається різко позитивна динаміка, яка з часом погіршується. Допомогти в цьому питанні може тільки спеціаліст високого рівня. Деякі хворі змінюють 5 і більше урологів, перш ніж знаходять хорошого діагноста. Сама техніка операції, як показує практика, має вторинне значення.
Хірургічне втручання при варикоцеле допомагає позбавитися від захворювання і від супутніх йому симптомів. Воно суттєво підвищує вірогідність зачаття і покращує якість життя пацієнтів.
 Запалення. Воно визначається за відповідним симптомів і результатів УЗД, успішно купірується медикаментозно.
Запалення. Воно визначається за відповідним симптомів і результатів УЗД, успішно купірується медикаментозно.