Холецистит відноситься до захворювань гепатобіліарної системи і часто є ускладненням холелітіазу. Патологія характеризується запаленням жовчного міхура – органу, в якому відбувається накопичення жовчі з подальшим вивільненням у дванадцятипалу кишку. Механізм розвитку запального процесу пов’язаний з активністю патогенної мікроорганізмів, що населяють епітеліальні оболонки органу, і застоєм жовчі, що сприяє розмноженню хвороботворних бактерій. Головною причиною холециститу у дорослих (у 77% клінічно виявлених випадків) є перекриття шийки жовчного міхура або жовчовивідних шляхів конкрементами (камінням) – щільних утворень, що мають різну форму і консистенцію.
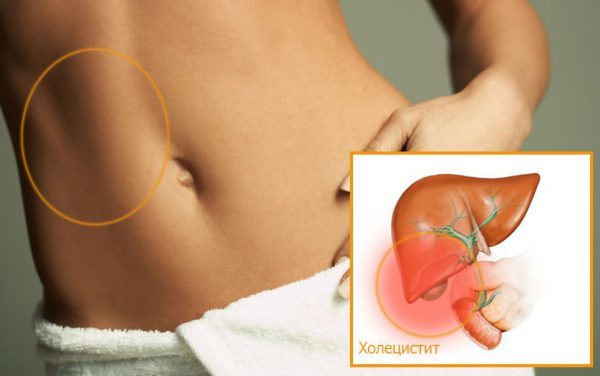
Ознаки холециститу у жінок
Клінічна картина запального процесу у жінок і чоловіків може відрізнятися. Це пов’язано з анатомічними особливостями будови органів малого тазу і черевної порожнини, а також індивідуальним порогом чутливості, який у жінок зазвичай значно вище, ніж у чоловіків. Прогноз подальшого життя за умови своєчасного виявлення та лікування патології сприятливий. У запущених випадках можливий розвиток ускладнень, наприклад, перфорації стінок жовчного міхура і виділення його вмісту в черевну порожнину. Це призводить до гострого запалення очеревини і системного зараження крові, тому жінкам, які входять у групу підвищеного ризику щодо захворювань гепатобіліарної системи, необхідно проходити УЗД-діагностику органів черевної порожнини не рідше 1 рази в рік.
Холецистит
Чому розвивається запалення?
Зміст
- 1 Чому розвивається запалення?
- 2 Симптоми та клінічний перебіг: особливості у жінок
- 2.1 Катар слизових оболонок
- 2.2 Флегмонозна форма
- 2.3 Гангренозна форма
- 3 Як розпізнати хронічне запалення?
- 4 Консервативне лікування
- 4.1 Антибіотики
- 4.2 Спазмолітики
- 4.3 Інші препарати
- 5 Трохи про харчування
- 5.1 Відео — Причини холециститу
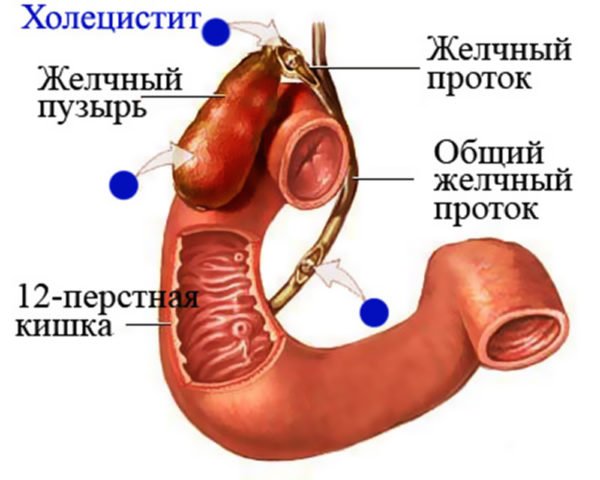
Головною причиною холециститу у жінок і чоловіків фахівці називають застій жовчі, який призводить до зміни кількісного складу мікрофлори жовчного міхура та створення сприятливих умов для розмноження патогенів. Жовч – це в’язка рідина, що виділяється печінкою і має специфічний запах і гіркий смак. В залежності від вмісту жовчних пігментів жовч може мати коричневий, зелений або жовтий колір.
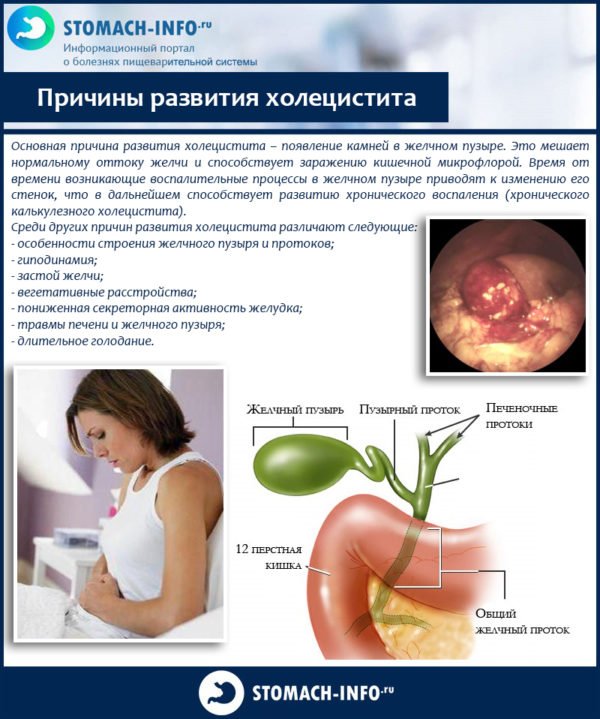
Причини розвитку холециститу
Жовч необхідна для нормального травлення і регулювання синтезу пепсину – протеолітичного ферменту з класу гідролаз, який виробляється клітинами слизової оболонки шлунково-кишкового тракту і може викликати утворення локальних виразкових дефектів у шлунку, стравоході та кишечнику. Якщо жовчний міхур потрапляє дуже концентрована жовч, що містить велику кількість білірубіну і холестерину, відбувається підвищена секреція панкреатичного соку, який надає ушкоджувальну дію на епітеліальну оболонку органу. Патологія може супроводжуватися влученням секрету підшлункової залози в жовчні протоки.
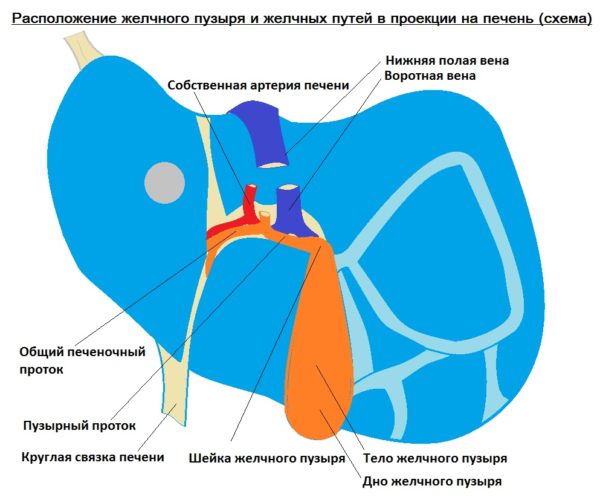
Жовч збирається в жовчних протоках печінки, а звідти, через загальний жовчний проток надходить у жовчний міхур і в дванадцятипалу кишку
До факторів, що сприяє застою жовчі в жовчному міхурі і міхурово протоках у жінок, відносяться:
- інфекційні захворювання печінки і кишечника;
- паразитарні інфекції (глистяна інвазія);
- жовчнокам’яна хвороба (холелітіаз);
- порушення харчового режиму (тривалі періоди голодування, підвищене споживання жирної, гострої їжі, що приводить до збільшення рівня холестерину).

Гостра їжа — одна з можливих причин
Другорядним чинником, що збільшує ймовірність запального процесу в жовчному міхурі, атеросклероз вісцеральних гілок черевної аорти – самого великого кровоносного судини в організмі людини, що є продовженням грудної аорти. Патологія призводить до порушення кровопостачання стінок органу і розвитку гострого запального процесу.
Важливо! Ризики гострого (калькульозного) холециститу у жінок підвищуються під час вагітності, менструацій та інших станів, що супроводжуються зміною гормонального фону. У вагітних жінок, які виношують крупний плід або багатоплідну вагітність, застій жовчі може бути результатом здавлювання жовчного міхура зростаючою маткою.

Під час вагітності ризики гострого (калькульозного) підвищуються холециститу
Симптоми та клінічний перебіг: особливості у жінок
Ознаки холециститу у жінок залежать від форми і стадії запального процесу. Всього виділяють три різновиди гострого холециститу, кожна з яких має свої клінічні особливості.
Катар слизових оболонок
Це найпоширеніша форма гострого холециститу, яка характеризується запаленням слизових оболонок жовчного міхура. Основними ознаками катарального запалення є інтенсивна біль, переважна локалізація якої визначається в області правого підребер’я. Сильні болі можуть виникати в проекції епігастральної зони – простору, розташованого по передній черевній стінці відразу під мечоподібним відростком грудини.
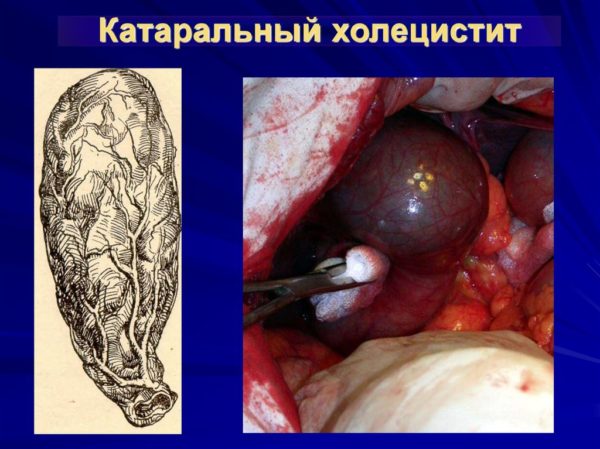
Катаральний холецистит
Визначити джерело болю у жінок виходить не завжди, так як для даної форми холециститу характерна іррадіація в інші органи і частини тіла, наприклад, поперек, сідниці, шию, лопатку. Локалізація болів завжди визначається з правого боку.
Пальпація черевної порожнини
Іншими ознаками катару слизових оболонок жовчного міхура можуть бути:
- неприємний запах з рота;
- підвищення температури в межах субфебрилітету (до 38°С);
- пожовтіння шкіри і нігтів (провокується порушенням відтоку жовчних кислот і накопиченням у тканинах білірубіну).

Жовті нігті
Якщо катаральну форму вчасно не пролікувати, можливий перехід в гангренозную або флегмонозную форму.
Флегмонозна форма
Це важка клінічна форма холециститу, має виражені симптоми. Больовий синдром при флегмонозно холециститі має ту ж локалізацію, що і при катаральному запаленні, однак. Інтенсивність больових відчуттів може бути в кілька разів вище. Характер болю може бути різним: частіше жінку турбують тупі або ниючі болі в області правого підребер’я, але іноді можуть виникати гострі і колючі больові синдроми.
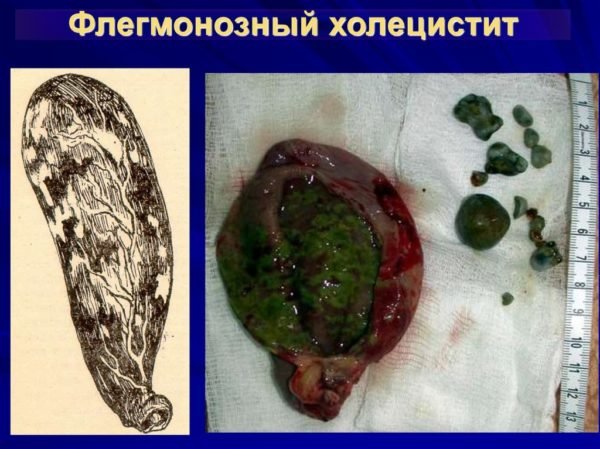
Флегмонозний холецистит
Загальний стан жінки погіршується, з’являється висока температура, виникає нудота і блювота. Дихання стає гнильним, інтенсивність клінічних симптомів посилюється через 1-1,5 години після прийому їжі. Серед інших клінічних проявів флегмонозного запалення жовчного міхура у жінок можна виділити:
- почастішання серцевих скорочень до 120 ударів на хвилину;
- багаторазова блювота, що містить домішки жовчних кислот і не приносить полегшення;
- здуття живота, обумовлене частковим або повним припиненням рухової функції кишкових стінок або закупоркою кишкового світла (парез кишечника);
- асиметрія передньої черевної стінки під час дихання.

Нудота у жінки
При огляді пацієнтки лікар може зазначити ослаблення кишкових шумів і болючість живота в області правого підребер’я під час пальпації (живіт напружений).
Гангренозна форма
Температура тіла при гангренозний формі може досягати 39° і вище. М’язи живота напружені, пальпація болюча. Болі мають високу інтенсивність, відмічається іррадіація в праву половину тіла. З-за сильних болів жінка знаходиться переважно в горизонтальному положенні, намагаючись прийняти положення, в якому хворобливі відчуття трохи знижуються. Блювота стає нестримною, після неї в роті залишається виражений гіркий присмак. Шкірні покриви жовтіють – даний ознака вказує на розвиток механічної жовтяниці.
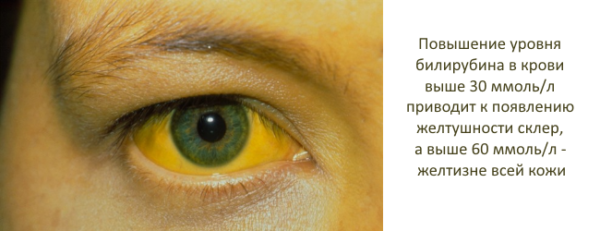
Жовтяниця
Як розпізнати хронічне запалення?
Хронічний холецистит розвивається при несвоєчасному або неправильному лікуванні гострого запального процесу і може тривалий час протікати без будь-яких клінічних симптомів. Всі ознаки при хронічному холециститі виникають зазвичай після прийому їжі і можуть посилюватися при кашлі, фізичних навантаженнях або порушення призначеної дієти.

Специфічні симптоми холециститу
Прояви хронічної форми захворювання можуть бути різними. Найчастішими ознаками патології зазвичай є:
- тупі болі в верхній частині живота з правого боку (під правим ребром);
- нудота після прийому їжі;
- посилення болів в нічний час або відразу після пробудження;
- пожовтіння склер, шкіри та слизових оболонок;
- знебарвлення фекалій;
- потемніння і помутніння сечі;
- печінкові коліки (спазми жовчовивідних проток, що розвиваються на тлі закупорки піском або конкрементами, а також порушення відтоку жовчі).
Важливо! Поява ознак підпечінкової жовтяниці є небезпечним клінічним симптомом, що вказує на необхідність термінової госпіталізації пацієнтки.

Типова клінічна картина безкам’яного холециститу
Консервативне лікування
Основою консервативного лікування холециститу є антибактеріальна терапія, так як зміна кількісного складу мікрофлори і зростання патогенних бактерій є основним фактором розвитку запального процесу. Для усунення спазмів і зменшення болю використовуються спазмолітики. Жовчогінні препарати допомагають нормалізувати відтік жовчі і усунути її застій.
Жовчогінні препарати
Антибіотики
Препаратами вибору в більшості випадку є антибіотики з групи макролідів на основі азитроміцину («Азитроміцин», «Хемомицин», «Сумамед», «Азитрал», «Зитролид Форте»). Приймати препарати на основі азитроміцину необхідно в дозі 1 г протягом трьох днів. Азитроміцин приймається 1 раз на день через 2 години після прийому їжі.

«Азитроміцин»
Таблиця. Інші антибактеріальні ліки, які довели свою ефективність в лікуванні запальних процесів у жовчному міхурі.
ПрепаратКак приймати Аналоги (фармацевтичні еквіваленти)
«Амоксицилін»
«Цефуроксим»

«Кларитроміцин»

«Ципрофлоксацин»
«Фромилид»
Спазмолітики
Спазмолітики необхідні для розслаблення гладких м’язів, купірування спазмів і зменшення больового синдрому. «Золотим стандартом» в комплексному лікуванні холециститу є препарати на основі дротаверину («Но-шпа», «Дротаверин», «Спазмол», «Спазмонет»). Приймати їх необхідно по 1-2 таблетки до 4 разів на день. При необхідності лікар може підібрати інші засоби з групи спазмолітиків, наприклад:
- «Папаверин»;
- «Спазмалгон»;
- «Ревалгин»;
- «Максиган»;
- «Спазган»;
- «Спазмалин».

«Максиган»
Перераховані препарати мають не тільки аналгетичну та спазмолітичну дію, але і холіноблокуючу активністю.
Інші препарати
Симптоматична терапія залежить від наявних клінічних ознак. Для зупинки блювоти застосовуються протиблювотні препарати центральної дії: «Мотиліум», «Домперидон», «Мотилак», «Церукал». При фебрильною лихоманці використовуються нестероїдні протизапальні засоби на основі парацетамолу, кеторолаку або ібупрофену. Жовчогінні засоби, наприклад, «Алохол», жовчогінні трав’яні збори, забезпечують відтік жовчі і усувають її застій.

«Алохол»
Трохи про харчування
Дієта є обов’язковим компонентом консервативного лікування. Вона призначається як у гострий період захворювання, так і при хронічній формі запалення. Раціон після купірування загострення повинен складатися з варених, тушкованих або запечених продуктів: м’яса, риби, овочів. З фруктів необхідно робити пюре або запікати їх у духовці з невеликою кількістю цукрової пудри або меду. Кисломолочні продукти не повинні містити багато жиру: оптимальним вважається показник, що не перевищує 3,5%. Виняток становить сметана: її можна вживати 1 раз в день у кількості 10-15 м, при цьому її жирність не повинна бути вище 15%.

Жирність сметани не повинна перевищувати 15%
Хлібобулочні вироби з додаванням дріжджів заборонені. До перших і других страв можна додавати невелику кількість пшеничних сухарів. Основу добового меню повинні складати бульйони, каші, супи, овочеві і фруктові пюре, м’ясні запіканки і суфле.

Суп з білими сухариками