Панкреатит — запалення підшлункової тканини, яке супроводжується руйнуванням клітин і підвищенням вироблення ферментів. Відсоток смертності при наявності некротизирующего та інфекційного типу хвороби досить високий, особливо з-за многосистемной недостатності органів. У цій статті докладно розповімо, що це за захворювання — панкреатит, причини виникнення, а також як діагностувати і лікувати цю недугу.
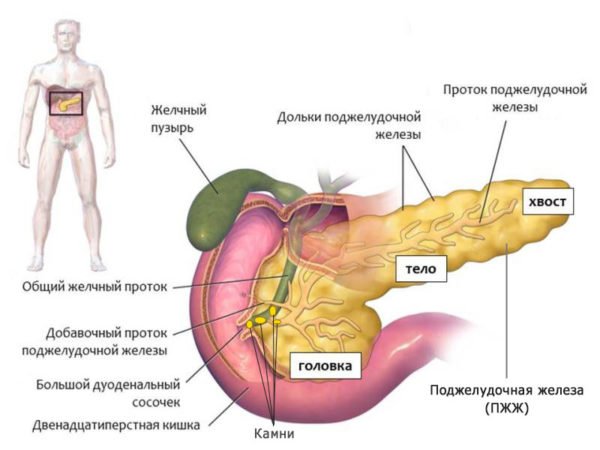
Панкреатит: що це за захворювання?
Етіологія панкреатиту
Зміст
- 1 Етіологія панкреатиту
- 1.1 Камені в жовчному міхурі
- 1.2 Алкоголь
- 1.3 Гіпертригліцеридемія
- 1.4 Медикаменти
- 2 Патофізіологія панкреатиту
- 3 Клінічна картина панкреатиту
- 4 Діагностика панкреатиту
- 4.1 Аналіз амілази
- 4.2 Аналіз ліпази
- 4.3 Обстеження рівня печінкових ферментів
- 5 Ускладнення
- 6 Томографія (КТ) при панкреатиті
- 7 Прогнозування панкреатиту
- 8 Лікування панкреатиту
- 8.1 Відео — Панкреатит: лікування + дієта
- 9 Список містять жир харчових продуктів
- 10 Хірургічне втручання
- 11 Панкреатична псевдокиста
- 12 Хронічний панкреатит
Камені в жовчному міхурі
Перешкоджають надходженню жовчі камені є найбільш поширеною причиною виникнення панкреатиту. Вважається, що обструкція або просто захаращення проходу сприяє зворотному потоку жовчі в канал підшлункової залози, що призводить до активації вироблення ферментів і подальшого розвитку панкреатиту.
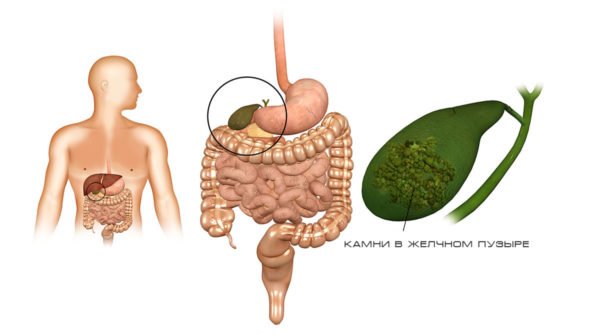
Камені в жовчному міхурі
Ураження підшлункової залози гельмінтами і пухлини можуть викликати непрохідність і прискорити панкреатит. Холецистектомія (видалення жовчного міхура) у пацієнтів з жовчними каменями запобігає гострий панкреатит і захищає від рецидиву.
Камені в жовчному міхурі частіше зустрічаються у багаторічних і багатодітних жінок середнього віку. Вони невеликого розміру і зазвичай проходять через кістозний протока, на відміну від великих екземплярів, які викликають непрохідність, гострий панкреатит.
Про те, чи можливо вилікувати камені в жовчному міхурі, читайте в нашій статті.
Алкоголь
Алкоголь відповідає за 30% випадків виявлення важкого панкреатиту і є однією з основних причин його виникнення хронічної форми. Вважається, що спиртовмісні напої змушують клітини підшлункової залози виробляти літичні ферменти, які ініціюють запальний процес і викликають розкладання (аутоліз) органу.
Гіпертригліцеридемія
Підвищення рівня тригліцеридів може прискорити панкреатит, особливо при показниках вище 1000 мг/дл. Таке трапляється з дітьми, які пройшли лікування глюкокортикостероїдами, а також з тими, у кого є генетичні порушення метаболізму ліпопротеїнів, нефротичний синдром, ожиріння, гіпотиреоз (проблеми з роботою щитовидної залози) і цукровий діабет.
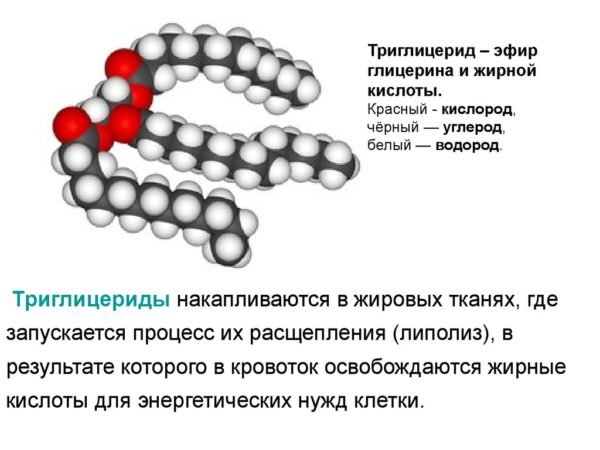
Тригліцерид
Куріння призводить до багатьох захворювань, у тому числі провокує панкреатит і рак підшлункової залози.
Медикаменти
В розвитку запалення беруть участь і деякі препарати. У цьому випадку прогноз не так вже й поганий. Розповсюдженими ліками, провокуючими панкреатит, є: метронідазол, сульфонамиды, вальпроєва кислота, октериотид, фуросемід, диданозин, азатіоприн, пентамідин, 6-меркаптопурин і тетрациклін. Механізм запалення відрізняється, але у всіх речовин є подібні клінічні прояви.

Деякі препарати впливають на запалення підшлункової
Генетичні мутації гена та cftr (у пацієнтів з кістозним фіброзом) і PRSS1 також пов’язані з панкреатитом.
Інші причини:
- травма;
- в результаті проведення ендоскопічної ретроградної холангіопанкреатографії (ЕРХПГ);
- гіперкальціємія (підвищена концентрація кальцію в плазмі крові);
- вірусна інфекція (наприклад свинка і цитомегаловірус).
Патофізіологія панкреатиту
Підшлункова залоза виробляє інсулін і виділяє травні ферменти. Близько 80% органу (за вагою) бере участь у екзокринної функції (вироблення ферментів для перетравлення їжі).
Точна патофізіологія гострого панкреатиту неясна. Нинішнє розуміння полягає в тому, що його розвитку сприяють як позаклітинні, так і внутрішньоклітинні фактори.
Панкреатит може виникнути в результаті будь-якого події, яка викликає пошкодження ацинарных (виділяють ферменти клітин, знижує здатність підшлункової залози до секреції зимогеновых гранул.
Існує ймовірність виникнення синдрому системної запальної відповіді (SIRS), що приводить до системного шоку або патологічного запального відповіді в органах і тканинах, які видалили з місця пошкодження. При наявності у пацієнта гострого панкреатиту спочатку розвивається паренхіматозний (внутрішньоклітинний) набряк, а потім некроз (відмирання) перипанкреатических жирів. Такий стан називають гострим набряковим панкреатитом.
Клінічна картина панкреатиту
Найбільш характерним клінічним проявом хвороби є неприємна біль у животі, яка віддає в спину і погіршується при нахилі вперед. У важких випадках може виникнути нудота та блювання. Гостра форма панкреатиту супроводжується ускладненнями в місці скупчення плевральної рідини, респіраторним дистрес-синдром дорослих (запальним ураженням легень) та поліорганною недостатністю (відмовою органів і тканин).

Біль у животі — найбільш поширений симптом
Загальний огляд хворих примітний наявністю ознак серцевої недостатності в сукупності з гіпотонією (низьким тиском), тахікардією (прискореним серцебиттям), тахіпное (прискореним диханням) і гіпоксемією (зниженим вмістом кисню в крові). Симптоми наявності панкреатиту спостерігаються у деяких пацієнтів з склеральной жовтяницею (жовчнокам’яна хвороба), гепатомегалією (алкоголізм) або збільшенням привушних залоз (паротит).
Місцевий огляд живота виявляє здуття і біль, яка може бути локалізована в епігастрії під мечоподібним відростком) або поширена в кишечнику. Симптом Каллена супроводжується синцями в околопупочной області, в той час як симптом Тернера — бічними гематомами. Обидва вказують на наявність ретро-перитонеального (заочеревинного) крововиливи, характерного для геморагічного панкреатиту.
Діагностика панкреатиту
Аналіз амілази
Дане обстеження проводять за наявності у пацієнта підвищеної секреції ферментів підшлункової залози. У початковій стадії панкреатиту рівень амілази перевищує норму в 3 рази, але за пару днів він нормалізується через короткого періоду напіввиведення.
Аналіз амілази
Однак підвищена секреція амілази не специфічна для важкої форми захворювання, оскільки також проявляється при гострому холециститі (запаленні жовчного міхура), злоякісних новоутвореннях, ниркової недостатності і позаматкової вагітності. У разі алкогольного панкреатиту або гіпертригліцеридемії (підвищеному вмісті ліпідів у крові) аналіз може дати неправильний результат, оскільки високий рівень амілази не так просто виявити.
Аналіз ліпази
На відміну від амілази цей фермент більш специфічний, і після усунення симптомів він все ще спостерігається у великих кількостях. Кишкова непрохідність, виразкова хвороба, целіакія (непереносимість глютену) і рак підшлункової залози супроводжуються прискореною секрецією ліпази.
Обстеження рівня печінкових ферментів
Тест на визначення рівня ферментів АЛТ і АСТ у крові є більш точним при діагностиці жовчнокам’яної панкреатиту, ніж аналіз кількості лужної фосфатази.
Ускладнення
До місцевих ускладнень належать:
Томографія (КТ) при панкреатиті
Ультразвукове дослідження черевної порожнини допомагає виявити збільшення підшлункової залози або набряки, скупчення рідини і жовчнокам’яну хворобу.
Абдомінальний КТ з контрастністю сприяє виявленню тяжкості і ступеня запалення підшлункової залози і некрозу, якщо вони присутні. Вона також допомагає у виявленні причин виникнення панкреатиту.
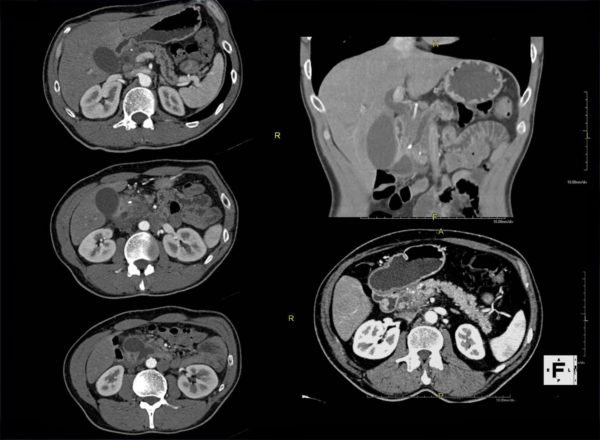
Комп’ютерна томографія
МРТ без і з контрастуванням дозволяє виявити збільшення і некроз підшлункової залози.
Ендоскопічна ретроградна холангіопанкреатографія (ЕРХПГ) допомагає в діагностиці та лікуванні жовчнокам’яної панкреатиту. Коли операція протипоказана, виконується папиллотомия.
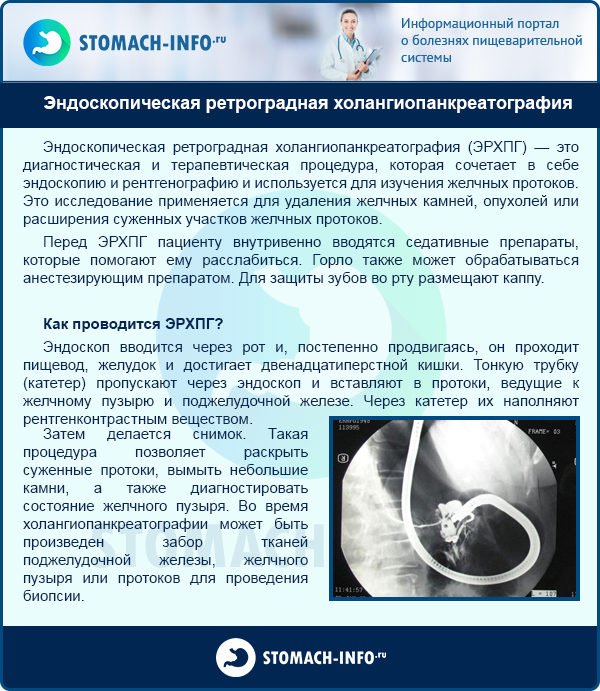
Ендоскопічна ретроградна холангіопанкреатографія
Прогнозування панкреатиту
Панкреатит має легку й важку форму. Більшість пацієнтів з легкою хворобою відновлюються через декілька днів, в той час як гостра форма призводить до розвитку некрозу, поліорганної недостатності та смерті. У деяких пацієнтів розвивається рецидивуючий чи хронічний панкреатит.
Лікування панкреатиту
Для визначення тяжкості захворювання використовуються шкала оцінки гострих фізіологічних розладів та хронічних порушень стану II (APACHE) та синдрому системної запальної відповіді (SIRS).
Оцінка APACHE залежить від віку пацієнта і різних фізіологічних показників, до яких відносяться: температура, пульс, середній артеріальний тиск, частота дихання, рівень свідомості, об’єм сечі, вміст натрію, калію, РН, кількість глюкози і кальцію.
Лікування панкреатиту залежить від тяжкості захворювання. При наявності високих показників APACHE і гострої форми хвороби обов’язкова реанімація.
Початковим етапом лікування пацієнтів з важким панкреатитом є інфузійна терапія (введення спеціального розчину в кров). Вона повинна компенсувати втрату рідини в заочеревинної і внутрибрюшинной порожнинах.
Інфузійна терапія
Для забезпечення оптимальної гідратації необхідно стежити за вимірюванням діурезу (об’єм сечі, що виділяється) і центральним венозним тиском пацієнтів. Парентеральне (внутрішньовенне) харчування призначається до тих пір, поки пацієнт скаржиться на болі в животі та нудоту. Потім протягом перших 48 годин хворий дотримується рідкої дієти з низьким вмістом жиру.
При сильному болі в животі призначається фентаніл або меперідін. При наявності жовчнокам’яної панкреатиту слід уникати морфіну, оскільки він збільшує тиск на сфінктер Одді.
Антибактеріальна терапія призначена для пацієнтів з інфекцією, але не для рутинного введення. Іміпенем і циластатин довели свою ефективність у проникненні в тканину підшлункової залози і запобігання абдомінальної інфекції.
Відео — Панкреатит: лікування + дієта
Список містять жир харчових продуктів
Кращими продуктами харчування для пацієнтів, які страждають панкреатитом, є фрукти, овочі, цільнозернові, бобові, знежирені молочні продукти, а також пісне м’ясо. Порції корисних жирів (авокадо, оливкова олія, жирна риба, горіхи і насіння) повинні контролюватися.
Таблиця 1. Список містять жир харчових продуктів (5 г жиру на порцію)
Розмір ПорцииЕда

Дієта при панкреатиті
Як харчуватися при панкреатиті підшлункової залози, читайте в нашій статті.
Хірургічне втручання
Хірургічне втручання показане пацієнтам з гострою формою некротичного панкреатиту. Таким чином можна уникнути розвитку геморагічної форми захворювання, сприяє саморуйнування органу. При наявності інфекції або абсцесу підшлункової залози робиться черезшкірне (пункційної) дренування (введення в порожнину катетера). В іншому випадку проводиться відкрита операція з видаленням некротичних та інфікованих тканин.
При жовчнокам’яній панкреатиті показано холецистектомія (видалення жовчного міхура) або ендоскопічна ретроградна холангиопанкреатикография (дослідження жовчовивідних шляхів, жовчного міхура і проток підшлункової залози).
Панкреатична псевдокиста
До ускладнень, які супроводжуються після гострого панкреатиту, відноситься постійне скупчення перипанкреатической рідини або псевдокисты. Вони не мають эпителизированной стінки, але оточені суміжними структурами, такими як підшлункова залоза, ободова кишка, сальник і шлунок.
Як правило, псевдокисты безсимптомно, але іноді вони провокують ниючий біль і диспепсія (хворобливе травлення). Через розширення великих кіст разом з нудотою і блювотою може розвинутися кишкова непрохідність. Перетравлення стінок кровоносних судин призводить до псевдоаневризмам і шлунково-кишковому кровотечі.
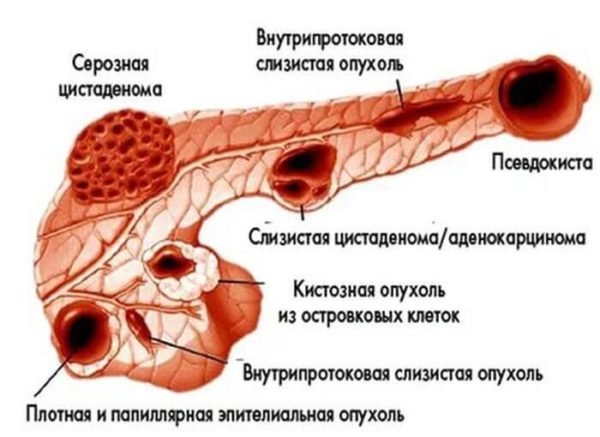
Псевдокиста
Скупчення запальної рідини в очеревинної і плевральної порожнини з-за витоку ензимів підшлункової залози можуть призвести до інфекції і сепсису. Як правило, призначається хірургічне лікування з подальшим застосуванням октеротида для контролю секреції ферментів. Ендоскопічне дренування з використанням транспапиллярного або трансмурального підходу передбачає злив рідини і запобігання рецидиву за допомогою введення в канал підшлункової залози стента або взаємодії з кістою через тонкий кишечник (трансмуральная энтероцистостомия). Для великих псевдокіст використовується відкрите хірургічне дренування з тонкокишечным анастомозом.
Хронічний панкреатит
Розвиток гострого панкреатиту або його рецидив може призвести до хронічної формі, супроводжується серйозними структурними і функціональними порушеннями екзокринної і ендокринної залоз. До ускладнень хронічного панкреатиту відносяться: освіта псевдокисты, закупорка жовчної протоки (може призвести до жовтяниці та цирозу печінки), непрохідність дванадцятипалої кишки з диспепсією (хворобливе травлення), портальна гіпертензія (підвищений тиск у системі ворітної вени), тромбоз селезінкової вени та ендокринна панкреатична недостатність.
У пацієнтів з хронічним панкреатитом може розвинутися цукровий діабет. Подальші дослідження показали, що рівень глюкози і HbA1c в крові визначає наявність діабету і відповідний режим лікування. Такі симптоми, як втрата ваги, анорексія та біль у животі повинні вказувати на наявність аденокарциноми (злоякісної пухлини) у пацієнтів з хронічним панкреатитом. Рання діагностика раку підшлункової залози включає аналіз на онкомаркери і томографію.
Лікування пацієнта з хронічним панкреатитом починається з його утримання від алкоголю та куріння. Часті невеликі прийоми їжі з среднецепочечными жирними кислотами (MCFA) і панкреатичною ферментними препаратами зупиняють порушення підшлункової залози, і знижують больові відчуття. Зменшення болю також сприяють опіати і амітриптилін. Іноді пацієнтам потрібна госпіталізація.
Хірургічне лікування хронічного панкреатиту спрямоване на боротьбу з неприємними симптомами і корекцію структурних ускладнень. Загальна панкреатэктомия або часткова резекція підшлункової залози призначені для полегшення непрохідності кишечника або лікування раку. Деяким пацієнтам, які відчувають постійний біль, лікарі призначають променеву терапію.