 Що це таке – тахікардія є хворобою серця, що супроводжується збільшенням серцебиття.
Що це таке – тахікардія є хворобою серця, що супроводжується збільшенням серцебиття.
Пароксизмальна тахікардія характеризується раптовим нападом серцебиття з підвищеною частотою в межах 120-250 ударів в хвилину, при цьому ритм залишається регулярним.
Особливість пароксизмальної тахікардії в тому, що напад раптово починається і так само раптово закінчується.
Існує три форми тахікардії:
- шлуночкова;
- передсердна;
- атріовентрикулярна.
Пов’язують захворювання з підвищеною активністю нервової системи, а шлуночкова форма тахікардії проявляється при дистрофічних змінах міокарда. Внаслідок перенесених серцевих захворювань: аневризма серця, інфаркту міокарда, кардіоміопатії, вади серця часто з’являється шлуночкова тахікардія. Вона викликає артеріальні гиподинамические порушення, ішемію міокарда. Чинники, які призводять до зменшення викиду крові з серця – це велика частота ударів, порушення послідовності збудження і напруги шлуночків.
Розглядають фібриляцію шлуночків і шлуночкову тахікардію (вариабельную або однорідну) як одне схоже за симптомами явище.
Пароксизмальна тахікардія нагадує по патогенезу та симптоматики екстрасистолію. Оскільки робота серця може, ефективність кровообігу зменшується, то організм відчуває нестачу кисню. Діагноз пароксизмальної тахікардії у різних формах встановлюється при обстеженнях, а саме тривалому процесі проведення електрокардіограми та її моніторуванні.
Надшлуночкові форма тахікардії об’єднує пароксизмальну тахікардію та передсердно–шлуночкову.
Види тахікардії за характером протікання захворювання:
- гостра;
- хронічна;
- рецидивуюча.
Безперервно повторювана форма тахікардії (тобто рецидивуюча) становить небезпеку для здоров’я і життя людини, оскільки може призвести до появи кардіоміопатії і порушення кровообігу.
Поділяють пароксизмальну тахікардію на такі типи:
- реципрокная (синусовий вузол);
- ектопічна;
- багатофокусна.
Процес раптового появи серцебиття – це повторюваний вхід серцевого імпульсу по колу, так само як відбувається що циркулює по колу збудження шлуночків. У рідкісних випадках пароксизму з’являється автоматично внаслідок патології. Першою утворюється екстрасистолія, а потім уже виникають ознаки аритмії.
Причини пароксизмальної тахікардії
Чому розвивається пароксизмальна тахікардія, і що це таке? Збільшення в крові катехоламінів або адреналіну призводить до процесу розвитку захворювання внаслідок чутливості ектопічних серцевих імпульсів до складових крові. Які чинники провокують вироблення норадреналіну або адреналіну? Це розлади нервової системи, стреси, а так само вегето-судинна дистонія.
Причини даного виду тахікардії:
- стрес;
- неврастенія;
- вегето-судинна дистонія;
- нервово – рефлекторні подразнення, пов’язані з хворобами ШКТ, нирок, жовчного міхура, діафрагми, легенів;
- коронарний атеросклероз внаслідок ішемічних порушень будь-якого органу (не тільки серця);
- серцева недостатність, міокардит, інфекції, гіпертонія;
- лікарські препарати;
- електролітний дисбаланс (порушення міжклітинного обміну калію);
- наслідки електроімпульсної терапії;
- введення в порожнину серця катетера.
Частіше спостерігається така тахікардія в підлітковому віці, коли не стійка психіка і не зовсім розвинена нервова система.
Характерні симптоми пароксизмальної тахікардії
 Перші симптоми виникають раптово, це напад прискореного серцебиття, який може тривати від однієї секунди до декількох годин. Таким же чином він раптово закінчується.
Перші симптоми виникають раптово, це напад прискореного серцебиття, який може тривати від однієї секунди до декількох годин. Таким же чином він раптово закінчується.
Пацієнт відчуває поштовх у серце, після якого і починається посилене серцебиття.
Розрізняють есенційну тахікардію і экстрасистолическую в залежності від місця локалізації імпульсів. За формою буває два види – вентрикулярная (неправильний ритм серця) і суправентрикулярая тахікардія (чіткий ритм без змін комплексу QRS).
Екстрасистолічна тахікардія характеризується появою екстрасистол між нападами, тривалість досягає декількох діб.
Есенціальна форма протікає без видимих екстрасистол між нападами, і тривалість нападу складає від кількох хвилин до кількох днів.
Характерні ознаки:
- слабкість, нездужання;
- дискомфорт в серце;
- здавлювання в області грудної клітини;
- задишка;
- застій в печінці;
- запаморочення, шум у вухах, стиснення серця;
- непритомний стан.
Симптоми тахікардії залежить від стану і віку хворого, тривалості, частоти серцебиття, кровообігу (коронарного) і психо – емоційного стану.
Передсердно–шлуночкова тахікардія виникає частіше у жінок у віці 30-35 років. Ускладненням може бути падіння тиску, слабкість, пітливість, тяжкість в області голови, запаморочення, діарея.
Іноді з’являється неспокій і дратівливість, біль за грудною кліткою і задишка. У рідкісних випадках виникає набряк легенів і втрата свідомості. З часом може виникнути на тлі тахікардії, мерехтіння шлуночків. Пацієнт чітко визначає початок нападу і його закінчення.
Дивіться також, симптоми синусової тахікардії.
Діагностика пароксизмальної тахікардії
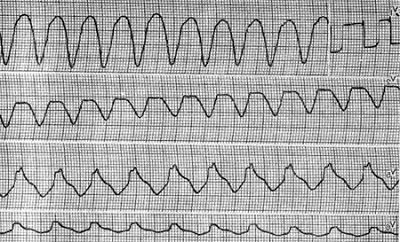
Лікар – кардіолог для встановлення точного діагнозу і вибору тактики лікування призначає хворому електрокардіограму. При моніторуванні та ретельному аналізі ЕКГ можна стверджувати, що пароксизмальна тахікардія проявляється шлуночковими комплексами, деформуванням зубця Р.
Захворювання характеризується провідністю внутрішньошлуночкової і передсердно–шлуночкової в правій частині ніжки пучка Гіса. Особливістю передсердно – шлуночкової пароксизмальної тахікардії є наявність зубця Р, який розташовується перед комплексом QRST або нашаровується на нього.
Шлуночкова тахікардія характеризується частотою ударів серця 130-180 з деформуванням комплексу QRST. Зубець Р важко розрізнити, при цьому передсердя незалежно від шлуночків порушуються в правильному ритм. Що стосується ритму, то він не завжди строго точний і правильний.
Від циклу до циклу змінюється амплітуда і форма комплексу QRST. Щоб виключити інфаркт міокарда, потрібно ретельне спостереження після пароксизми. Протягом декількох днів реєструються на ЕКГ негативні зубці Т зі зміщенням сегмента ST.
Профілактика
Оскільки основною причиною пароксизмальної тахікардії є неврівноважена психіка, розлади нервової системи, судинна дистонія, стреси, то важливо приділити увагу психологічному здоров’ю.
Можливо, знадобиться психотерапія, зміцнюють масаж, ароматерапія, водні процедури. Першочергове правило – необхідно виключити всі шкідливі звички, правильно харчуватися, не вживати жирну, копчену і гостру їжу.
Щодня рекомендується виконувати комплекс фізичних вправ і дихальну гімнастику, гуляти на свіжому повітрі. Тільки позитивні емоції, гарний настрій допоможе уникнути стресів, позбутися від тахікардії і зміцнити здоров’я. Дивіться на життя з позитивом, пам’ятайте, що ви сильні особистості, і з часом у вас вийде стати здоровими!