Термін «плеврит» позначає патологічний процес, локалізований в області легеневої плеври. Плеврит – не самостійне захворювання, як правило, він розвивається вторинно – на тлі якого-небудь іншого патологічного процесу як інфекційної, так і неінфекційної природи, будучи, по суті, його ускладненням. Про те, які види плевритів розрізняють, чому він розвивається, які клінічні прояви, особливості діагностики та тактика лікування цього захворювання (зокрема, методи фізіотерапії), ви дізнаєтеся з нашої статті.
Зміст
- 1 Коротко про анатомію і фізіології
- 2 Види плевритів
- 3 Причини плевриту
- 4 Симптоми
- 4.1 Ексудативний плеврит
- 4.2 Сухий плеврит
- 5 Діагностика
- 6 Тактика лікування
- 7 Фізіотерапія при плевриті
- 8 Висновок
Коротко про анатомію і фізіології
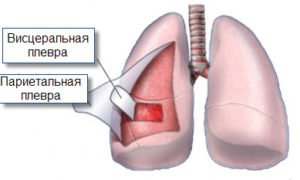
Перш, ніж починати писати про плевриті, вважаємо за необхідне пояснити читачеві, що ж таке плевра. Плевра – це серозна оболонка, що покриває легені. По суті, вони перебувають у мішечку, яким плевра і є. Ця оболонка складається з двох листків – вісцерального (щільно-щільно покриває легені, практично зростися з ними) та парієтального (покриває зсередини грудну клітку). Між цими листками є невеликий простір – щілина всього лише близько 20 мкм завширшки, в якій знаходиться незначна кількість – 1-2 мл – плевральної рідини. Рідина ця виробляється спеціальними клітинами, розташованими на париетальном листку плеври, та необхідна для того, щоб забезпечувати максимально легке ковзання листків відносно один одного при диханні людини.
Повністю герметична плевральна порожнина – вона не містить повітря, а тиск в ній від’ємний. Саме тому коли під час вдиху грудна клітка розширюється, пристінкові (парієтальних) плевра як би тягне за собою вісцеральну, і легке розправляється, забезпечуючи проходження повітря до найвіддаленіших його частин – альвеол. У них відбувається газообмін – кров насичується кислородам і віддає вуглекислий газ, який під час видиху виходить назовні. Все це відбувається в нормі.
Якщо ж плевра по яких-небудь причинах перестає виконувати свою функцію, від цього страждає весь організм, оскільки органи і тканини його в тій чи іншій мірі недоотримують кисень.
Види плевритів
 Існує кілька класифікацій цього захворювання.
Існує кілька класифікацій цього захворювання.
За причинним фактором плеврити поділяють на:
- інфекційні (тобто виникають внаслідок якої вірусної, бактеріальної, грибкової або іншої інфекції);
- неінфекційні (є ускладненням інших хвороб, зокрема, системних захворювань сполучної тканини, раку легенів та інших);
- идиопатические (тобто такі, природу яких на момент обстеження з’ясувати не вдається).
Залежно від характеру міститься в плевральній порожнині рідини:
- ексудативні (серозний, гнійний, геморагічний, гнильний, еозинофільний, хілезний, змішаний та інші види ексудату);
- сухий, або фібринозний (рідини містить мінімум або не містить зовсім).
В залежності від розташування випоту:
- обмежені, або осумкованные (верхівковий, междолевой, діафрагмальний та інші види);
- дифузний.
Залежно від перебігу патологічного процесу:
- гострий;
- підгострий;
- хронічний плеврит.
Причини плевриту
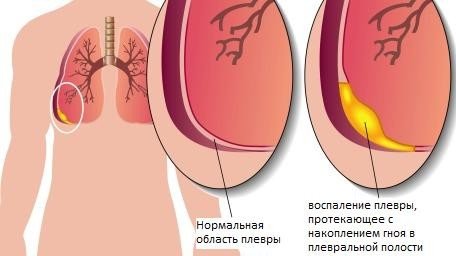 Етіологічних факторів цього захворювання насправді існує безліч. Їх прийнято ділити на 2 великі групи – інфекційні та асептичні (або неінфекційні).
Етіологічних факторів цього захворювання насправді існує безліч. Їх прийнято ділити на 2 великі групи – інфекційні та асептичні (або неінфекційні).
Інфекційні плеврити можуть бути викликані бактеріями (ставило-, стрептококами, бруцели, сальмонелою, туберкульозною паличкою та іншими), паразитами (эхинококком, амебою, мікоплазмою), гриби (роду Candida, Кокцидия та іншими).
Інфекція в область плеври поширюється з током крові або лімфи, рідше – контактним шляхом (при локалізації первинного вогнища запалення в легенях) або ж безпосередньо в результаті відкритих травм грудної клітки.
Асептичні плеврити можуть виникати при багатьох неінфекційних захворюваннях внутрішніх органів, основними з яких є:
- злоякісні новоутворення плеври (мезотеліома) та іншої локалізації (рак яєчників, молочної залози, лімфома та інші);
- системні захворювання сполучної тканини (склеродермія, ревматоїдний артрит, системні васкуліти, ВКВ і так далі);
- судинні захворювання (тромбоемболія легеневої артерії, інфаркт міокарда або легені);
- хвороби крові (геморагічний діатез);
- панкреатит.
Механізм розвитку хвороби в разі вищевказаних патологічних станів полягає в підвищенні проникності судин і зниженому імунному статусі організму загалом.
Симптоми
 Прояви ексудативного та сухого плевриту в цілому схожі – в обох випадках має місце біль у грудній клітці, кашель, відчуття дискомфорту в області поразки. Однак кожна з форм має свої, характерні тільки для неї особливості перебігу, що нерідко полегшує лікаря діагностику.
Прояви ексудативного та сухого плевриту в цілому схожі – в обох випадках має місце біль у грудній клітці, кашель, відчуття дискомфорту в області поразки. Однак кожна з форм має свої, характерні тільки для неї особливості перебігу, що нерідко полегшує лікаря діагностику.
Ексудативний плеврит
Першими симптомами цього захворювання є безперервний болісний кашель з невеликою кількістю мокротиння і біль тупого характеру у ділянці ураження, що посилюється при диханні та кашлі. З прогресуванням хвороби, коли ексудату в порожнині плеври стає все більше і більше, больові відчуття змінює тяжкість у боці, яка поступово посилюється. Хворому стає важко дихати – наростає задишка.
Оскільки ексудативний плеврит нерідко має інфекційну природу, одним із виявів його є синдром інтоксикації – загальна слабкість, стомлюваність, розбитість хворого, відсутність апетиту, пітливість, підвищення температури тіла до фебрильних (38 °С і вище) значень, нерідко з ознобом.
Сухий плеврит
При цій формі захворювання хворого турбують болі в грудній клітці, як правило, над зоною ураження, що мають гострий, колючий характер, різко посилюються при глибокому вдиху, кашлі, сміху і рухах (особливо в бік, протилежний ділянці ураження). Безсумнівно, має місце і кашель сухого характеру, доставляє хворому жахливий дискомфорт.
Нерідко пацієнти відзначають підвищення температури тіла, але не таке, як при випотном плевриті, а незначне, до субфебрильних значень. До вечора можливе підвищення температури і вище – часто це супроводжується ознобом і різкою слабкістю. Хворий знаходиться в характерному – вимушеному – положення: лежить на рівній поверхні на ураженому боці і притримує область болю рукою (тим самим він обмежує об’єм дихальних рухів грудної клітки, що полегшує свій стан).
 Інші симптоми залежать від того, в якій частині плеври локалізовано плеврит і який характер має ексудат:
Інші симптоми залежать від того, в якій частині плеври локалізовано плеврит і який характер має ексудат:
- порушення ковтання, набряклість шиї і особи, осиплість голосу свідчать про плевриті, розташованому в органів середостіння;
- кровохаркання може супроводжувати плеврит, який виник як наслідок раку бронхів або легенів;
- плеврити при системних захворюваннях сполучної тканини, як правило, поєднуються з запальними процесами інших локалізацій – нефритом, артритами, перикардитами та іншими;
- сухий діафрагмальний плеврит супроводжується болем у грудній клітці, підребер’ї, черевній порожнині на боці ураження, здуттям живота, безперервної гикавкою.
Діагностика
Лікар запідозрить плеврит вже на підставі скарг пацієнта, даних анамнезу життя та захворювання. Переконатися у своїй правоті йому допоможуть результати об’єктивного обстеження хворого:
- при огляді – ціаноз (посиніння) області носогубного трикутника і крайніх відділів тіла, згладження міжреберних проміжків або навіть їх вибухання, відставання ураженої половини грудної клітки в акті дихання, вимушене положення пацієнта, поверхневе, як би щадне, дихання;
- при пальпації – ослаблення голосового тремтіння;
- при перкусії (простукування) – притуплення звуку над ділянкою скупчення рідини;
- при аускультації (вислуховуванні стетоскопом) – ослаблення дихання в області поразки, шум тертя плеври.
 Після цих заходів фахівець призначить пацієнту ряд лабораторних та інструментальних обстежень з метою підтвердити й уточнити діагноз:
Після цих заходів фахівець призначить пацієнту ряд лабораторних та інструментальних обстежень з метою підтвердити й уточнити діагноз:
- загальний аналіз крові (при інфекційному плевриті будуть виявлені ознаки запального процесу – висока ШОЕ, лейкоцитоз);
- біохімічний аналіз крові (підвищення рівня фібрину, сіалових кислот, серомукоїда);
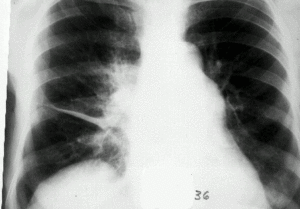
- рентгенографія легень (ведучий метод діагностики ексудативного плевриту);
- УЗД порожнини плеври;
- плевральна пункція з подальшим цитологічним і бактеріологічним дослідженням отриманої рідини;
- в окремих випадках, з метою діагностичного пошуку причини плевриту – торакоскопия і біопсія плеври.
Тактика лікування
Оскільки плеврит найчастіше вторинне захворювання, головним напрямком лікування є усунення патології, на тлі якої він розвинувся:
- при інфекційних захворюваннях – антибіотикотерапія, протигрибкові та протипаразитарні засоби;
- при системних захворюваннях сполучної тканини – гормонотерапія та цитостатики;
- при онкологічному процесі – відповідне лікування (хіміо-, променева терапія, операція) у онколога;
- при туберкульозі – специфічне лікування в тубдиспансері (рифампіцин, ізоніазид та інші препарати по протоколу тривало).
 Симптоматична терапія плевриту може включати в себе препарати наступних груп:
Симптоматична терапія плевриту може включати в себе препарати наступних груп:
- нестероїдні протизапальні засоби (при високій температурі тіла та вираженому больовому синдромі; парацетамол, ібупрофен, мелоксикам та інші);
- протикашльові лікарські засоби (зокрема, кодеїн);
- антигістамінні (при алергічної природи; цетиризин, лоратадин та інші);
- засоби, що розріджують мокротиння (амброксол, бромгексин та інші);
- відхаркувальні (препарати плюща, подорожника);
- діуретики (фуросемід, торасемид);
- засоби, що стимулюють роботу імунної системи (левамізол, ехінацея і так далі).
Якщо у плевральній порожнині є велика кількість ексудату, проводять дренування порожнини плеври або торакоцентез (пункція плевральної порожнини і видалення з неї рідини). За один раз можна видаляти більше ніж один-півтора літра рідини – це може викликати ускладнення. Також ці процедури дозволяють здійснити промивання порожнини плеври розчинами антисептиків, ввести в неї необхідні препарати, наприклад, антибіотик, гормони або ферменти.
В особливо важких випадках проводять плеврэктомию – хірургічним шляхом видаляють уражену плевру.
Фізіотерапія при плевриті
Нерідко після видалення рідини з порожнини плеври, а також в процесі перебігу сухого плевриту між парієнтальних і вісцеральним листками плеври утворюються спайки. Вони істотно обмежують рухливість легень, що ускладнює повноцінний акт дихання, а це позначається на постачанні організму киснем.
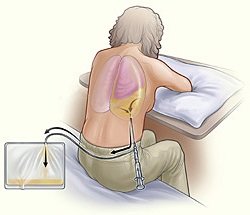 Запобігти розвиток спайкового процесу допоможуть методики физиолечения, вібраційний та ручний масаж грудної клітки, дихальна гімнастика. Методи фізіотерапії, крім того, сприяють зменшенню запального процесу, прискорюють розсмоктування ексудату, розширюють судини, покращуючи кровопостачання плеври.
Запобігти розвиток спайкового процесу допоможуть методики физиолечения, вібраційний та ручний масаж грудної клітки, дихальна гімнастика. Методи фізіотерапії, крім того, сприяють зменшенню запального процесу, прискорюють розсмоктування ексудату, розширюють судини, покращуючи кровопостачання плеври.
Перед початком физиолечения лікар повинен переконатися в тому, що причиною плевриту є не онкологічне захворювання. Новоутворення будь-якої локалізації – протипоказання до фізіотерапії.
Іншими протипоказаннями є:
- наявність в плевральній порожнині великої кількості випоту;
- гнійні захворювання легенів;
- важка бронхіальна астма;
- пневмоторакс;
- емфізема легень;
- тяжкі серцево-судинні захворювання;
- тяжка печінкова і ниркова недостатність.
Отже, які ж методики физиолечения можуть бути використані у пацієнта з плевритом?
- Електрофорез препаратів, що попереджають утворення в плевральній порожнині сполучнотканинних спайок або пом’якшують їх (лидаза, гіалуронідаза і інші). Впливають безпосередньо на область локалізації спайкового процесу.
- Ультрафонофорез цих препаратів.
- Ультрависокочастотна терапія.
- УФ-опромінення.
 Низькочастотна магнітотерапія.
Низькочастотна магнітотерапія.- ДМХ-терапія.
- Інфрачервона лазеротерапія.
- Осциляторний модуляція дихання.
Особам, які недавно перенесли плеврит, показано санаторно-курортне лікування в місцевих санаторіях, на південному березі Криму, на гірських курортах (Кавказ).
Висновок
Плеврит – це, як правило, вторинне, розвинуте на тлі якої-небудь іншої патології запальне захворювання вісцерального і пристінкового листків плеври. Може супроводжуватися відділенням великої кількості ексудату або ж протікати без нього. Головним напрямком лікування є усунення захворювання, наслідком якого став плеврит. Одним з важливих компонентів терапії є і фізіолікування, запобігає утворення плевральних спайок, здатне зменшити вираженість запального процесу, полегшити больові відчуття і поліпшити кровообіг в ураженій області.
Щоб швидше одужати, хворому слід неухильно дотримуватися рекомендацій лікаря – приймати всі призначені їм ліки і отримувати необхідні фізіопроцедури. А головне – не зволікати зі зверненням до лікаря, адже чим раніше почнеться лікування, тим швидше хвороба відступить, а значить, якість життя хворого покращиться.
Медична анімація «Плеврит»:
https://www.youtube.com/watch?v=1GCTwPwwDHI
 Низькочастотна магнітотерапія.
Низькочастотна магнітотерапія.