
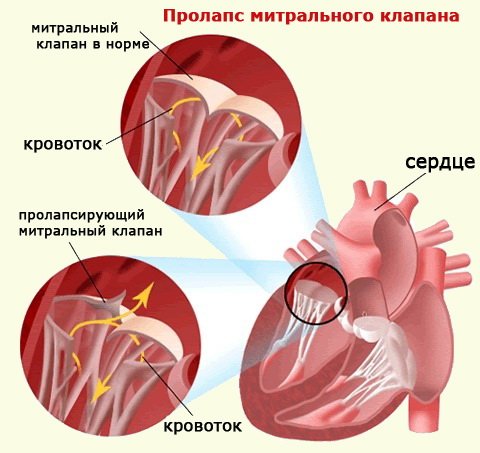
Мітральний клапан складається з двох стулок і розташований між лівим передсердям (ЛП) і лівим шлуночком (ЛШ). Він існує для запобігання зворотного попадання крові із шлуночків в передсердя під час шлуночкового скорочення (систоли). При скороченні міокарда шлуночків тиск крові в ньому підвищується, і стулки під цим впливом захлопуються. Вони не провалюються в порожнину ЛП, оскільки прикріплені до стінок шлуночка сухожильними нитками.
При неефективній роботі цього механізму стулки провисають в порожнину передсердя, утворюючи пролапс мітрального клапана (ПМК). У результаті функція клапана стає недостатньою, він не повністю перекриває зворотний потік крові. Частина її під час кожної шлуночкової систоли знову потрапляє в передсердя. Такий рух крові у зворотний бік називається регургітація. ПМК може супроводжуватися регургітацією різного ступеня або її відсутністю.
ПМК в середньому є у кожного п’ятого людини. Серед молодих жінок його поширеність становить до 38%. Розповімо про симптоми та лікування пролапсу мітрального клапана при вагітності.
Зміст
- 1 Причини
- 2 Протягом вагітності
- 3 Лікування
Причини
ПМК може виникати внаслідок таких захворювань і станів:
 Спадкові синдроми, що супроводжуються ураженням сполучної тканини і серця (Марфана, LEOPARD, недосконалий остеогенез та інші). Багато з цих синдромів супроводжуються безпліддям.
Спадкові синдроми, що супроводжуються ураженням сполучної тканини і серця (Марфана, LEOPARD, недосконалий остеогенез та інші). Багато з цих синдромів супроводжуються безпліддям.Фактори, що провокують посилення регургітації при ПМК:
- тахікардія (часте серцебиття);
- гіповолемія (зменшення об’єму циркулюючої крові, наприклад, при декомпенсації цукрового діабету, зловживання сечогінними препаратами);
- зниження венозного повернення (наприклад, при набряках).
У результаті знижується об’єм крові в серце, зменшується порожнину ЛШ. Виникає невідповідність між малою площею клапанного кільця і збереженою загальною поверхнею хорд і стулок, які починають провисати в порожнину ЛП.
Протягом вагітності
ПМК не є протипоказанням для виношування вагітності. У більшості жінок вагітність протікає без ускладнень, і закінчується фізіологічними пологами у встановлені терміни.
 У деяких ситуаціях виникають ускладнення з боку матері, найбільш значущою з яких – гемодинамічно значущий мітральна регургітація. Цей термін означає наступне: зворотний тік крові з порожнини ЛШ в ліве передсердя настільки значний, що викликає загальні порушення кровообігу в серці і великих судинах. Це ускладнення викликане перебудовою тканин клапанних стулок з втратою їх нормальних властивостей – прогресуючої миксоматозной дегенерацією.
У деяких ситуаціях виникають ускладнення з боку матері, найбільш значущою з яких – гемодинамічно значущий мітральна регургітація. Цей термін означає наступне: зворотний тік крові з порожнини ЛШ в ліве передсердя настільки значний, що викликає загальні порушення кровообігу в серці і великих судинах. Це ускладнення викликане перебудовою тканин клапанних стулок з втратою їх нормальних властивостей – прогресуючої миксоматозной дегенерацією.
Привертає до такого розвитку подій початково виражений ПМК зі значною мітральної регургітацією, навіть якщо до вагітності серце справлявся з цим навантаженням, і жінка відчувала себе добре.
Симптоми значущою мітральної регургітації пов’язані з застоєм крові в малому колі кровообігу. При цьому підвищується тиск в судинах легень, а потім і в легеневому стовбурі. Виникає легенева гіпертензія. Клінічно вона проявляється задишкою при мінімальному фізичному навантаженні і в положенні лежачи, кашлем з домішкою тонів мокротиння, непритомністю, вираженою слабкістю.
Надалі підвищений тиск поширюється і на праві відділи серця. Їх стінка тонша, ніж лівих камер, і вони швидше перестають справлятися зі своєю функцією. Формується правошлуночкова серцева недостатність. Вона проявляється збільшенням печінки, набряками, асцитом та іншими ознаками затримки рідини в організмі.
Розтягнення ЛП, викликане закидом крові з ЛШ, викликає передсердні порушення ритму серця: екстрасистолію, пароксизмальну тахікардію або навіть фібриляцію передсердь. Ці аритмії сприяють формуванню у вушку ЛП згустків крові, тромбів. При несприятливих умовах такі тромби «вилітають» з передсердя в ЛШ, а звідти – в системний кровотік, стаючи причиною інсультів та інфарктів різних органів.
Значна мітральна регургітація може викликати раптову смерть. Крім того, вона підвищує ризик осідання інфекції на клапані з розвитком ендокардиту.
Лікування
 Вагітні з ПМК повинні пройти ультразвукове дослідження серця для оцінки стану клапанного апарату і вираженості регургітації.
Вагітні з ПМК повинні пройти ультразвукове дослідження серця для оцінки стану клапанного апарату і вираженості регургітації.
Ведення вагітності залежить від виразності розладів кровообігу. У більшості випадків лікування не потрібно. При появі скарг призначають низькі дози бета-адреноблокаторів, солі магнію.
Розвинулася під час вагітності серцева недостатність лікується за відповідними протоколами. У III триместрі обмежують фізичне навантаження, призначають сечогінні препарати (крім верошпірону), вазодилататори (ніфедипін).