
Причиною серцевої недостатності є погіршення здатності серця до скорочення або розслаблення. Погіршення може бути викликане пошкодженням міокарда, а також порушенням балансу систем, що відповідають за звуження і розширення судин. Порушення рухової активності серця призводить до зменшення постачання органів і тканин киснем. Також виникає затримка рідини в організмі.
Серцева недостатність супроводжується розвитком ряду симптомів: задишка, зниження працездатності, набряків та інших. Всі ці ознаки можуть спостерігатися і при інших захворюваннях, тому діагноз «серцева недостатність» неможливо поставити тільки на підставі симптомів.
Розрізняють гостру та хронічну серцеву недостатність. Гостра серцева недостатність з’являється в результаті  пошкодження міокарда, передусім гострого інфаркту міокарда. Вона супроводжується швидкою появою застою в легенях, аж до їх набряку. У нашій статті ми розглянемо симптоми і лікування найбільш часто зустрічається форми хронічної серцевої недостатності.
пошкодження міокарда, передусім гострого інфаркту міокарда. Вона супроводжується швидкою появою застою в легенях, аж до їх набряку. У нашій статті ми розглянемо симптоми і лікування найбільш часто зустрічається форми хронічної серцевої недостатності.
Зміст
- 1 Симптоми серцевої недостатності
- 1.1 I стадія
- 1.2 ІІ стадія
- 1.3 III стадія
- 2 Лікування серцевої недостатності
- 2.1 Немедикаментозна терапія
- 2.2 Медикаментозна терапія
- 2.3 Хірургічне лікування серцевої недостатності
Симптоми серцевої недостатності
Прояви недостатності кровообігу залежать від її тяжкості. Традиційно виділяють три стадії.
I стадія
У початковій стадії хвороби виникає стомлюваність, задишка, надмірне прискорення пульсу при фізичному навантаженні. Навіть кілька присідань викликають почастішання дихання в півтора-два рази. Відновлення вихідної частоти пульсу відбувається не раніше ніж через 10 хвилин відпочинку після навантаження. При інтенсивних фізичних навантаженнях може з’являтися легке ядуха.
 Місцеві симптоми виражені слабо. Іноді може з’являтися короткочасний акроціаноз (посиніння шкіри кистей, стоп). Після значних навантажень, вживання великої кількості води або солі вечорами з’являються невеликі набряки гомілок або пастозність шкіри в області кісточок.
Місцеві симптоми виражені слабо. Іноді може з’являтися короткочасний акроціаноз (посиніння шкіри кистей, стоп). Після значних навантажень, вживання великої кількості води або солі вечорами з’являються невеликі набряки гомілок або пастозність шкіри в області кісточок.
Розміри печінки не збільшені. Іноді з’являється періодична ніктурія – прискорене сечовипускання ночами.
Після обмеження навантаження і корекції вживання солі і рідини ці явища швидко зникають.
II стадія
У другій стадії хвороби з’являються місцеві симптоми серцевої недостатності. Спочатку виникають ознаки ураження переважно одного з шлуночків серця.
При правошлуночковій недостатності виникає застій крові у великому колі кровообігу. Пацієнтів турбує задишка при фізичному навантаженні, наприклад, при підйомі по сходах, швидкій ходьбі. З’являється прискорене серцебиття, відчуття тяжкості в правому підребер’ї. Досить часто виникає ніктурія і спрага.
Для цієї стадії характерні набряки гомілок, які не повністю проходять до ранку. 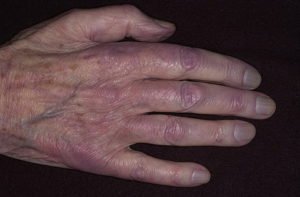 Визначається акроціаноз: синюшність гомілок, стоп, кистей, губ. Печінка збільшується, поверхня її гладка і болюча.
Визначається акроціаноз: синюшність гомілок, стоп, кистей, губ. Печінка збільшується, поверхня її гладка і болюча.
При лівошлуночкової недостатності переважають симптоми застою в малому колі кровообігу. Самопочуття хворих гірше, ніж при правошлуночковій недостатності. Задишка при навантаженні сильніше, виникає при звичайній ходьбі. При значному навантаженні, а також ночами буває задуха, сухий кашель і навіть невелике кровохаркання.
Зовні визначається блідість шкіри, акроціаноз, в деяких випадках – своєрідний ціанотичний рум’янець (наприклад, при мітральних вадах серця). В легенях можуть вислуховуватися сухі або хрипи. Набряків на ногах немає, розміри печінки в нормі.
Обмеження навантаження, корекція вживання води і кухонної солі, правильне лікування можуть призвести до зникнення цих симптомів.
Поступово наростає застійна серцева недостатність, в патологічний процес втягуються обидва кола кровообігу. Виникає застій рідини у внутрішніх органах, що проявляється порушенням їх функції. З’являються зміни в аналізі сечі. Печінка ущільнюється і стає безболісною. Змінюються показники біохімічного аналізу крові, які вказують на порушення функції печінки.
Хворих турбує задишка при мінімальному фізичному навантаженні, частий пульс, відчуття тяжкості в правому підребер’ї. Знижується виділення сечі, з’являються набряки стоп, гомілок. Ночами може з’являтися кашель, порушується сон.
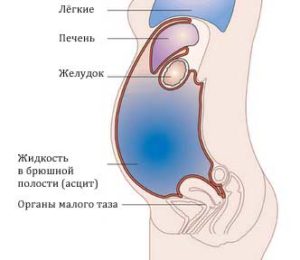 При огляді визначається акроціаноз, набряки, збільшення печінки. У багатьох хворих виявляється збільшення живота (асцит), накопичення рідини в плевральній порожнині (гідроторакс). В легких можна почути сухі і вологі хрипи. Хворий не може лежати, приймає вимушене положення напівсидячи (ортопное).
При огляді визначається акроціаноз, набряки, збільшення печінки. У багатьох хворих виявляється збільшення живота (асцит), накопичення рідини в плевральній порожнині (гідроторакс). В легких можна почути сухі і вологі хрипи. Хворий не може лежати, приймає вимушене положення напівсидячи (ортопное).
Лікування часто не призводить до нормалізації самопочуття.
ІІІ стадія
Ця стадія називається кінцевою, або дистрофічної. Вона супроводжується тяжкими порушеннями функції внутрішніх органів. Внаслідок нестачі кисню і поживних речовин розвивається поліорганна недостатність (ниркова, печінкова, дихальна).
Проявом печінкової недостатності є набряки. Порушується функція ендокринних залоз, регулюють водно-електролітний баланс. При цьому розвивається нестерпна спрага. Внаслідок порушення травлення виникає кахексія (виснаження), яка може маскуватися вираженими набряками.
Тяжка недостатність функції внутрішніх органів призводить до летального результату.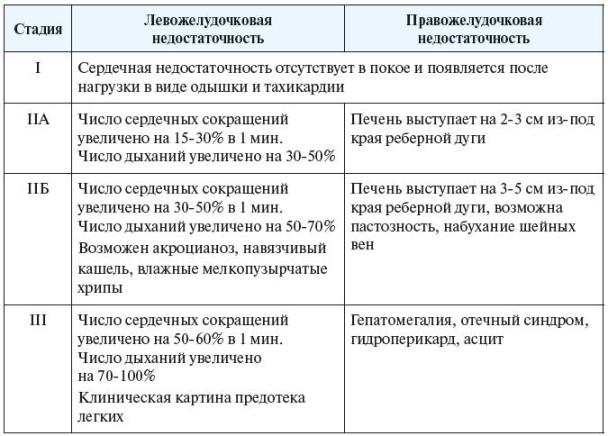
Лікування серцевої недостатності
Лікування недостатності кровообігу має усувати її симптоми, сповільнювати прогресування, покращувати якість і тривалість життя хворих. Дуже важлива захист органів-мішеней, насамперед серця.
Немедикаментозна терапія
Обмежується фізична активність з метою зменшити навантаження на ослаблену серцевий м’яз. Однак раціональна фізична реабілітація є важливим методом лікування.
Для хворих з тяжкою серцевою недостатністю можна рекомендувати дихальну гімнастику,  в тому числі надування повітряних куль 3 – 4 рази в день. Вже через місяць дихальних вправ поліпшується самопочуття і переносимість навантажень. Після стабілізації стану можна збільшувати навантаження, у тому числі у вигляді ходьби у звичайному темпі, а потім і з прискоренням. Фізичне навантаження має стати частиною способу життя хворого з серцевою недостатністю.
в тому числі надування повітряних куль 3 – 4 рази в день. Вже через місяць дихальних вправ поліпшується самопочуття і переносимість навантажень. Після стабілізації стану можна збільшувати навантаження, у тому числі у вигляді ходьби у звичайному темпі, а потім і з прискоренням. Фізичне навантаження має стати частиною способу життя хворого з серцевою недостатністю.
Доцільно використання вакцини проти грипу та гепатиту В.
Подорожі допускаються, але потрібно уникати високогір’я, жаркого і вологого клімату. Тривалість польоту не повинна становити більше 2,5 години. Під час перельоту необхідно вставати, робити легку гімнастику кожні півгодини.
Виключається паління.
При сексуальних контактах рекомендується уникати надмірних емоційних навантажень. У деяких випадках рекомендують прийом нітратів під язик перед статевим актом. Використання таких засобів, як «Віагра», допускається, за винятком поєднання з довгостроково діючими нітратами.
Помірно обмежується рідина. Добова кількість прийнятої рідини не повинна перевищувати 2 літра.  Необхідно враховувати не тільки вільну рідину (напої), але і воду, що міститься в продуктах. При цьому вміст води в кашах, салатах, інших гарнірах і хлібі умовно приймається за 100% (тобто вважають, що 50 грамів хліба рівні 50 мл води). Важливо стежити за кількістю виділеної сечі, воно не повинно бути менше обсягу прийнятої рідини.
Необхідно враховувати не тільки вільну рідину (напої), але і воду, що міститься в продуктах. При цьому вміст води в кашах, салатах, інших гарнірах і хлібі умовно приймається за 100% (тобто вважають, що 50 грамів хліба рівні 50 мл води). Важливо стежити за кількістю виділеної сечі, воно не повинно бути менше обсягу прийнятої рідини.
Різко обмежується кухонна сіль, їжа не досаливается при приготуванні. Загальна кількість солі не повинна перевищувати 3 г на першій стадії та 1,5 г на наступних.
Алкоголь суворо заборонено тільки при алкогольній кардіоміопатії. В інших випадках обмеження вживання спиртних напоїв носить характер звичайних рекомендацій. Слід відмовитися від великого об’єму рідини (наприклад, пива).
Дієта повинна бути поживною, з достатнім вмістом вітамінів і білка.
Вкрай важливий щоденний контроль ваги. Приріст маси більше 2 кг за 1 – 3 дні говорить про затримку води в організмі і вимагає негайних заходів.
Медикаментозна терапія
Медикаментозне лікування серцевої недостатності засноване на принципах доказової медицини. Все офіційно рекомендовані препарати пройшли тривалий шлях доказів їх необхідності, ефективності та безпеки.
До основних препаратів, які використовуються для терапії цього захворювання, відносяться:
 інгібітори ангіотензинперетворюючого ферменту для всіх хворих;
інгібітори ангіотензинперетворюючого ферменту для всіх хворих;- бета-адреноблокатори;
- антагоністи рецепторів до альдостерону;
- діуретики для всіх хворих, що мають затримку рідини в організмі;
- серцеві глікозиди при миготливій аритмії;
- антагоністи рецепторів ангіотензину II (сартани).
Додатково призначаються засоби, властивості котрих достатньо вивчені, але вимагають додаткових досліджень:
- статини для всіх хворих з ішемічною хворобою серця;
- непрямі антикоагулянти у більшості хворих з миготливою аритмією.
До допоміжних препаратів відносять ліки, що призначаються лише в окремих випадках:
- периферичні вазодилататори (нітрати): тільки при супутній ангінозного болю;
- блокатори повільних кальцієвих каналів (амлодипін): при стійкій стенокардії і гіпертензії;
- антиаритмічні засоби: при важких порушеннях ритму серця;
- аспірин: після перенесеного інфаркту міокарда;
- негликозидные інотропні стимулятори: при низькому серцевому викиді і гіпотонії.
 При серцевій недостатності, особливо в стадії декомпенсації, потрібно відмовитися від таких лікарських препаратів:
При серцевій недостатності, особливо в стадії декомпенсації, потрібно відмовитися від таких лікарських препаратів:
- нестероїдні протизапальні препарати, в тому числі аспірин у великій дозі;
- глюкокортикостероїди;
- трициклічні антидепресанти;
- антиаритмічні препарати I класу;
- блокатори повільних кальцієвих каналів (верапаміл, ніфедипін, дилтіазем).
Хірургічне лікування серцевої недостатності
Ці методи можуть застосовуватися лише в поєднанні з немедикаментозної і медикаментозної терапією.
У деяких випадках розглядаються показання до постановки кардіостимулятора, в тому числі кардіовертера-дефібрилятора. Певний ефект може бути досягнутий після трансплантації серця, однак від цього методу поступово відмовляються. Найбільш перспективним є застосування механічних штучних шлуночків серця.
ОТР, передача «Студія Здоров’я» на тему «Хронічна серцева недостатність»
Серцева недостатність. Медична анімація.
 інгібітори ангіотензинперетворюючого ферменту для всіх хворих;
інгібітори ангіотензинперетворюючого ферменту для всіх хворих;