
Кардіогенним шоком називають важкий стан, що викликається тяжкою серцевою недостатністю, що супроводжується значним зниженням артеріального тиску і зниженням скорочувальної здатності міокарда. При такому стані різке зниження кількості хвилинного та ударного об’єму крові настільки виражено, що не може компенсуватися підвищенням опірності судин. Згодом цей стан викликає різку гіпоксію, зниження артеріального тиску, втрату свідомості і серйозні порушення кровообігу в життєво важливих органів і систем.
Зміст
- 1 Причини
- 2 Класифікація
- 3 Симптоми
- 4 Діагностика
- 5 Невідкладна допомога
Причини
Кардіогенний шок майже в 90% випадків може призводити до смерті хворого. Причинами його розвитку можуть стати:
- інфаркт міокарда;
- гостра клапанна недостатність;
- гострий стеноз клапанів серця;
- гострий міокардит;
- міксома серця;
- важкі форми гіпертрофічної кардіоміопатії;
- септичний шок, провокуючий дисфункції серцевого м’яза;
- розрив міжшлуночкової перегородки;
- порушення ритму серця;
- розрив стінки шлуночка;
- констриктивний перикардит;
- тампонада серця;
- напружений пневмоторакс;
- геморагічний шок;
- розрив або розшарування аневризми аорти;
- коарктація аорти;
- масивна тромбоемболія легеневої артерії.
Класифікація
Кардіогенний шок завжди викликається істотним порушенням скорочувальної функції міокарда. Існують такі механізми розвитку цього важкого стану:
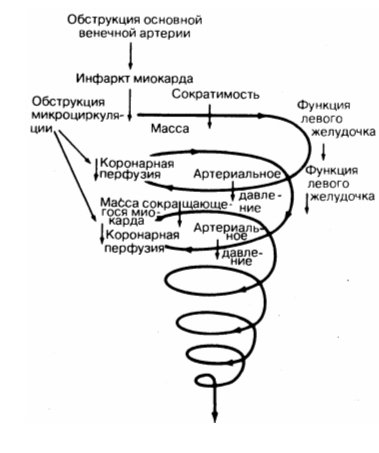 Зниження насосної функції міокарда. При великому некрозу серцевого м’яза (під час інфаркту міокарда) серце не може перекачувати необхідний об’єм крові, і це викликає різку гіпотонію. Головний мозок і нирки зазнають гіпоксію, в результаті чого хворий втрачає свідомість, і у нього спостерігається затримка сечі. Кардіогенний шок може наступати при ураженні 40-50% площі міокарда. Тканини, органи і системи різко припиняють своє функціонування, розвивається ДВЗ синдром і настає смерть.
Зниження насосної функції міокарда. При великому некрозу серцевого м’яза (під час інфаркту міокарда) серце не може перекачувати необхідний об’єм крові, і це викликає різку гіпотонію. Головний мозок і нирки зазнають гіпоксію, в результаті чого хворий втрачає свідомість, і у нього спостерігається затримка сечі. Кардіогенний шок може наступати при ураженні 40-50% площі міокарда. Тканини, органи і системи різко припиняють своє функціонування, розвивається ДВЗ синдром і настає смерть.Кардіологами виділяється чотири форми кардіогенного шоку:
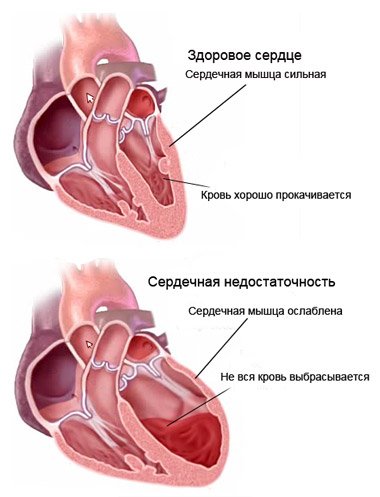 Істинний: супроводжується порушенням скоротливої функції серцевого м’яза, микроциркуляторными порушеннями, метаболічним зрушенням і зниженням діурезу. Може ускладнюватися тяжкою серцевою недостатністю (серцевою астмою і набряком легенів).
Істинний: супроводжується порушенням скоротливої функції серцевого м’яза, микроциркуляторными порушеннями, метаболічним зрушенням і зниженням діурезу. Може ускладнюватися тяжкою серцевою недостатністю (серцевою астмою і набряком легенів).Симптоми
На перших етапах основні ознаки кардіогенного шоку багато в чому залежать від причини розвитку цього стану:
- при інфаркті міокарда основними симптомами стають біль і відчуття страху;
- при порушеннях серцевого ритму – перебої в роботі серця, біль в області серця;
- при тромбоемболії легеневої артерії – різко виражена задишка.
В результаті зниження артеріального тиску у хворого з’являються судинні та вегетативні реакції:
 холодний піт;
холодний піт;- блідість, переходить у ціаноз губ і кінчиків пальців;
- різка слабкість;
- занепокоєння або загальмованість;
- страх смерті;
- набухання вен на шиї;
- ціаноз і мармуровість шкіри голови, грудей і шиї (при тромбоемболії легеневої артерії).
Після повного припинення серцевої діяльності і зупинки дихання хворий втрачає свідомість, і, при відсутності адекватної допомоги, може настати смерть.
Визначити ступінь тяжкості кардіогенного шоку можна за показниками артеріального тиску, тривалості шоку, вираженості метаболічних порушень, реакції організму на медикаментозну терапію та вираженості олігурії.
- I ступінь – тривалість шокового стану близько 1-3 годин, артеріальний тиск знижується до 90/50 мм. рт. ст., незначна вираженість або відсутність симптомів серцевої недостатності, хворий швидко реагує на медикаментозну терапію і купірування шокової реакції досягається протягом години;
- II ступінь – тривалість шокового стану близько 5-10 годин, артеріальний тиск знижується до 80/50 мм рт. ст., визначаються периферичні шокові реакції і симптоми серцевої недостатності, хворий повільно реагує на медикаментозну терапію;
 III ступінь – шокова реакція тривала, артеріальний тиск знижується до 20 мм. рт. ст. або не визначається, ознаки серцевої недостатності та периферичні шокові реакції яскраво виражені, у 70% пацієнтів спостерігається набряк легенів.
III ступінь – шокова реакція тривала, артеріальний тиск знижується до 20 мм. рт. ст. або не визначається, ознаки серцевої недостатності та периферичні шокові реакції яскраво виражені, у 70% пацієнтів спостерігається набряк легенів.
Діагностика
Загальноприйнятими критеріями для діагностування кардіогенного шоку стають такі показники:
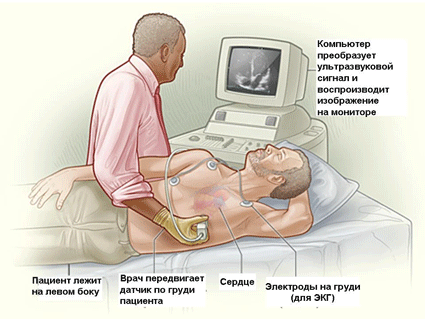 Ехо-КГ
Ехо-КГ
При необхідності виконання хірургічно операції для усунення причин кардіогенного шоку проводять:
- ЕКГ;
- Ехо-КГ;
- ангіографію.
Невідкладна допомога
Якщо перші ознаки кардіогенного шоку з’явилися у хворого поза стаціонару, то необхідно викликати кардіологічну «Швидку допомогу». До її приїзду хворого необхідно покласти на горизонтальну поверхню, підняти ноги і забезпечити спокій і приплив свіжого повітря.
Невідкладну допомогу при кардіогенному допомоги починають виконувати працівники «Швидкої допомоги»:
- оксигенотерапія;
- для усунення вираженого больового синдрому застосовуються наркотичні анальгетики (Промедол, Морфін, Дроперидол з Фентанілом);
- для стабілізації артеріального тиску хворому вводять розчин Реополіглюкіну і плазмозамінники;
- для профілактики тромбоутворення виконується введення розчину Гепарину;
 для збільшення сили серцевих скорочень вводять розчини Нітропрусиду натрію, Адреналіну, Дофаміну, Норадреналіну або Добутаміну;
для збільшення сили серцевих скорочень вводять розчини Нітропрусиду натрію, Адреналіну, Дофаміну, Норадреналіну або Добутаміну;- для нормалізації харчування серцевого м’яза проводять інфузію розчину глюкози з інсуліном;
- при тахіаритмії в розчині поляризующей суміші або в розчині глюкози вводяться Лідокаїн, Мезатон, Панангін або Гилуритмал;
- при розвитку атріовентрикулярної блокади хворому вводять Ефедрин, Преднізолон або Гідрокортизон і дають взяти під язик таблетку Изадрина;
- для корекції метаболічних порушень виконується внутрішньовенне введення розчину гідрокарбонату натрію.
Під час медикаментозної терапії для постійного моніторингу функцій життєво важливих органів хворого встановлюють сечовий катетер і підключають кардіомонітори, які фіксують показники частоти серцевих скорочень і артеріального тиску.
При можливості використання спеціалізованого обладнання та неефективності медикаментозної терапії для надання невідкладної допомоги хворому з кардіогенним шоком можуть призначатися такі хірургічні методики:
 внутрішньоаортальна балонна контрпульсация: для збільшення коронарного кровотоку під час діастоли за допомогою спеціального балончика в аорту нагнітається кров;
внутрішньоаортальна балонна контрпульсация: для збільшення коронарного кровотоку під час діастоли за допомогою спеціального балончика в аорту нагнітається кров;- черезшкірна транслюмінальна коронарна ангіопластика: через прокол артерії виконується відновлення прохідності коронарних судин, виконання даної процедури рекомендується тільки в перші 7-8 годин після гострого періоду інфаркту міокарда.
 холодний піт;
холодний піт; III ступінь – шокова реакція тривала, артеріальний тиск знижується до 20 мм. рт. ст. або не визначається, ознаки серцевої недостатності та периферичні шокові реакції яскраво виражені, у 70% пацієнтів спостерігається набряк легенів.
III ступінь – шокова реакція тривала, артеріальний тиск знижується до 20 мм. рт. ст. або не визначається, ознаки серцевої недостатності та периферичні шокові реакції яскраво виражені, у 70% пацієнтів спостерігається набряк легенів. для збільшення сили серцевих скорочень вводять розчини Нітропрусиду натрію, Адреналіну, Дофаміну, Норадреналіну або Добутаміну;
для збільшення сили серцевих скорочень вводять розчини Нітропрусиду натрію, Адреналіну, Дофаміну, Норадреналіну або Добутаміну;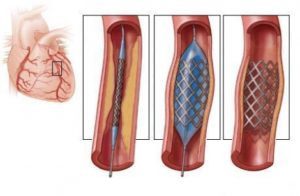 внутрішньоаортальна балонна контрпульсация: для збільшення коронарного кровотоку під час діастоли за допомогою спеціального балончика в аорту нагнітається кров;
внутрішньоаортальна балонна контрпульсация: для збільшення коронарного кровотоку під час діастоли за допомогою спеціального балончика в аорту нагнітається кров;