
Термін «вроджені вади серця» (ВПС) об’єднує в собі велику групу захворювань, пов’язаних з виниклими у внутрішньоутробному періоді дефектами будови серця, клапанного апарату або судин. Згідно з даними статистики, частота цієї патології коливається в межах 0.8-1.2 %, крім того, вони становлять від 10 до 30 % всіх вроджених захворювань. Хвороб цієї групи досить багато. Вони можуть визначатися ізольовано або в різних поєднаннях, обтяжують стан хворого. Одні вади становлять небезпеку для життя дитини, а інші протікають відносно легко.
Про те, чому виникають вроджені вади серця, про їх симптоми, принципи діагностики і тактики лікування, серед напрямків якого велике значення відіграють і методики фізіотерапії, ми і розповімо в цій статті.
Зміст
- 1 Види
- 2 Причини
- 3 Симптоми
- 4 Ускладнення
- Принципи діагностики 5
- 6 Лікування
- 7 Фізіотерапія
- 8 Санаторно-курортне лікування
- 9 Профілактика і прогноз при ВПС
- 10 Висновок
Види
Існує кілька класифікацій вроджених вад серця, але однією з найбільш важливих серед них є класифікація залежно від впливу пороку на кровообіг в легенях:
- стеноз (звуження) гирла аорти;
- атрезія (недорозвинення) клапана аорти;
- недостатність клапана легеневої артерії;
- стеноз і недостатність мітрального клапана;
- коарктація аорти;
- трехпредсердное серце і так далі.
- без ціанозу (ізольований стеноз (звуження) легеневої артерії);
- з ціанозом (тетрада Фалло, аномалія Ебштейна та інші).
- без ціанозу (дефект міжпередсердної перегородки, дефект міжшлуночкової перегородки, синдром Лютамбаше, відкритий артеріальний проток та інші);
- з ціанозом (відкрита артеріальна протока з гіпертензію в судинах легень, атрезія трикуспідального клапана з великим дефектом міжшлуночкової перегородки).
- загальний артеріальний стовбур;
- транспозиція магістральних судин і так далі.
Також ВПС ділять на «сині» — протікають з ціанозом шкіри і «білі», що проявляються її блідістю.
Причини
 Вроджені вади серця виникають при наявності у плода генетичної схильності в поєднанні із впливом на її організм ряду факторів ззовні.
Вроджені вади серця виникають при наявності у плода генетичної схильності в поєднанні із впливом на її організм ряду факторів ззовні.
Чим більше членів родини майбутньої дитини страждає цією патологією, тим вище ризик її розвитку у плода, а значить, батькам, плануючи вагітність, варто мати таку можливість на увазі і тверезо оцінити ступінь ризику та необхідність.
ВПС, причиною яких є мутація одного з генів, як правило, поєднуються з аномаліями розвитку інших внутрішніх органів. Подібні випадки носять назву синдромів – синдром Марфана, Картагенера, Гунтера та інші.
Факторами ризику виникнення ВПС у плода є:
- іонізуюча радіація;
- контакт матері з хімікатами (спирти, солі важких металів і так далі);
- промислове чи іншого роду забруднення навколишнього середовища – повітря, питної води, ґрунту;
- прийом медикаментів (препаратів хіміотерапії, протисудомних засобів, прогестагенового, антибіотиків і так далі);
- прийом амфетамінів;
- вірусні або бактеріальні інфекції (особлива роль належить краснухи, перенесеної вагітної в терміні до 12 тижнів, а також вірусу простого герпесу, цитомегаловірусу та іншим);
- важка ступінь раннього токсикозу вагітних;
- важка соматична патологія матері (цукровий діабет, ревматизм та інші).
Також підвищується ризик розвитку цієї патології, якщо вік матері перевищує 35 років, а батька – 45 років і якщо батьки зловживають алкогольними напоями або курять.
Симптоми
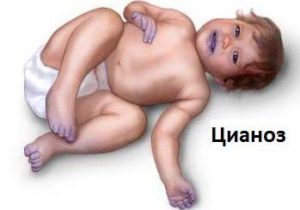 Прояви ВПС залежать від виду аномалії і характеру порушення кровотоку. Часто в перші дні і тижні життя дитини захворювання нічим себе не проявляє, проте у міру зростання його фізичної активності з’являється все більше і більше насторожують батьків симптомів. Основними клінічними ознаками ВПС є:
Прояви ВПС залежать від виду аномалії і характеру порушення кровотоку. Часто в перші дні і тижні життя дитини захворювання нічим себе не проявляє, проте у міру зростання його фізичної активності з’являється все більше і більше насторожують батьків симптомів. Основними клінічними ознаками ВПС є:
- синюшність шкіри та слизових оболонок, що підсилюється при напрузі дитини – під час плачу, смоктання і так далі;
- блідість шкіри;
- холодні кінцівки;
- пітливість;
- задишка при мінімальному навантаженні і в спокої;
- набухання судин шиї, пульсація їх;
- занепокоєння;
- швидка втомлюваність;
- порушення росту і фізичного розвитку дитини.
Діти, які страждають ВПС, часто і важко хворіють на ГРВІ та іншими інфекційними захворюваннями.
По мірі росту хворого у нього виникають ознаки хронічної серцевої недостатності – набряки, задишка та інші, які поступово прогресують і при відсутності своєчасної медичної допомоги призводять до летального результату.
Ускладнення
Протягом ВПС можуть ускладнювати такі хвороби:
 поліцитемія (згущення крові);
поліцитемія (згущення крові);- тромбоемболії і тромбози судин, в тому числі і головного мозку;
- бактеріальний ендокардит;
- непритомні стану;
- стенокардія;
- інфаркт міокарда;
- одышечно-цианотические напади;
- застійна пневмонія.
Принципи діагностики
У багатьох випадках вроджений порок серця діагностується ще у внутрішньоутробному періоді шляхом планових УЗД. Якщо цього з якоїсь причини не відбулося, то першим стикається з даною патологією педіатр.
Лікар запідозрить вроджений порок серця на підставі скарг рідних дитини і даних об’єктивного обстеження його. Тут звернуть на себе увагу:
- синюшність, блідість, мармуровість шкірних покривів і слизових оболонок;
- прискорене дихання з ретракцією ребер;
- різне артеріальний тиск на верхніх та нижніх кінцівках;
- збільшення в розмірах серця і печінки;
- зміна тонів і шуми в серці, що виявляються при аускультації (вислуховуванні фонендоскопом).
При підозрі на ВПС дитині буде рекомендовано дообстеження, що включає в себе такі методи:
 клінічний аналіз крові;
клінічний аналіз крові;- електрокардіографію (допомагає виявити збільшення того або іншого відділу серця, виявити патологію ритму);
- холтерівське моніторування ЕКГ (зміна ЕКГ протягом доби – дозволяє виявити приховані порушення ритму);
- ехокардіографію або УЗД серця (виявляються дефекти будови серця, його клапанів і магістральних судин, оцінюється здатність серцевого м’яза до скорочення);
- фонокардіографію (дозволяє детально оцінити характер, локалізацію та тривалість тонів і шумів серця – визначити, який із клапанів вражений);
- рентгенографію органів грудної клітки (дозволяє оцінити розміри, розташування серця, стан розташованих поряд з ним органів, виявити застій у малому колі кровообігу; допоміжний метод діагностики, що доповнює дані інших методів дослідження);
- ангіографію;
- зондування серця.
Останні 2 методи дослідження мають бути призначені хворим зі складними ВПС і підвищеним тиском у легеневій артерії. Мета їх — максимально точна діагностика – визначення характеру, параметри анатомічних дефектів серця і особливостей гемодинаміки.
Лікування
Головним методом лікування ВПС є оперативне втручання, суть якого залежить від виду аномалії. У ряді випадків операція необхідна відразу ж після народження дитини – пологи при цьому проводять в спеціалізованих пологових центрах клінік кардіохірургії. Однак якщо у новонародженого відсутні симптоми недостатності кровообігу, ціаноз виражений нечітко, операцію на якийсь час відкладають.
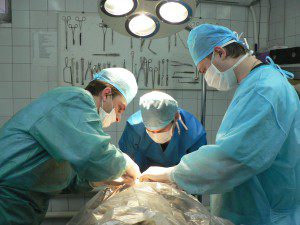 У період з моменту встановлення діагнозу до операції і пізніше діти перебувають на обліку у кардіолога та нейрохірурга, дотримуються їх рекомендації з медикаментозного лікування і проходять всі призначені для відстеження динаміки хвороби обстеження.
У період з моменту встановлення діагнозу до операції і пізніше діти перебувають на обліку у кардіолога та нейрохірурга, дотримуються їх рекомендації з медикаментозного лікування і проходять всі призначені для відстеження динаміки хвороби обстеження.
Консервативне лікування ставить перед собою мету усунути симптоми серцевої недостатності (як гострої, так і хронічної), одышечно-цианотических нападів, аритмій, недостатнього кровообігу в судинах міокарда.
Фізіотерапія
В лікуванні вроджених вад серця важливу роль відіграють і фізичні фактори. Цілі фізіотерапії в дітей з цим діагнозом наступні:
- зменшення кисневого голодування (гіпоксії) органів і тканин організму;
- активізація процесів гальмування в головному мозку;
- стимуляція роботи імунної системи;
- підвищення загального тонусу організму; при наявності вогнищ хронічної інфекції – усунення їх.
Як антигипоксических методів використовують:
- хлоридно-натрієві ванни (покращують функціонування симпатико-адреналової системи, що призводить до підвищення рівня в крові особливих речовин – макроергів, які з кровотоком поширюються по всьому організму і насичують тканини; концентрація діючої речовини у ванні становить до 10 г/л, температура води 36 °С; процедури показано проводити щодня по 12-15 хвилин кожну, лікувальний курс складається з 10 впливів);
- кисневі ванни (кисень через дихальні шляхи та шкіру потрапляє в організм хворого, проникає в кров, в результаті цього поліпшується постачання їм страждають від гіпоксії органів і тканин, зокрема, головного мозку і серцевого м’яза; вода у ванні повинна мати температуру 36 °С, приймають ванни тривалістю до 12 хвилин кожен день, курсом 7-10 впливів);
 вуглекислі ванни (вуглекислий газ, потрапляючи у кров, впливає безпосередньо на дихальний центр, розташований в головному мозку; це призводить до уражень і поглиблення дихання, що спричиняє компенсаторне посилення дифузії кисню в легенях і підвищення рівня його в крові; крім того, даний вид физиолечения покращує роботу серця за рахунок зниження споживання кисню міокардом і активізації струму крові у вінцевих судинах; на додаток до вищевказаних ефектів вуглекислі ванни підвищують стійкість хворого до фізичних навантажень; починають курс лікування з концентрації газу 0.7 г/л, поступово збільшують її до максимуму – 1.4 г/л; вода повинна бути теплою (температура – 36 °С); проводять процедури 1 раз в день по 6-10 хвилин курсом в 7 впливів).
вуглекислі ванни (вуглекислий газ, потрапляючи у кров, впливає безпосередньо на дихальний центр, розташований в головному мозку; це призводить до уражень і поглиблення дихання, що спричиняє компенсаторне посилення дифузії кисню в легенях і підвищення рівня його в крові; крім того, даний вид физиолечения покращує роботу серця за рахунок зниження споживання кисню міокардом і активізації струму крові у вінцевих судинах; на додаток до вищевказаних ефектів вуглекислі ванни підвищують стійкість хворого до фізичних навантажень; починають курс лікування з концентрації газу 0.7 г/л, поступово збільшують її до максимуму – 1.4 г/л; вода повинна бути теплою (температура – 36 °С); проводять процедури 1 раз в день по 6-10 хвилин курсом в 7 впливів).
З заспокійливою метою хворому призначають:
- йодобромні ванни (іони брому потрапляють з током крові в головний мозок; це сприяє нормалізації балансу процесів збудження і гальмування в ньому; також вони знижують артеріальний тиск і частоту серцевих скорочень, підвищують ударний об’єм серця і активізують струм крові у внутрішніх органах; використовують воду температурою близько 36 °С; процедура триває 8-12 хвилин, проводять їх кожен день, курсом до 10 впливів);
- азотні ванни (бульбашки азоту осідають на шкірі, що призводить до ледь помітного її механічному роздратуванню; останнє і тягне за собою активізацію процесів гальмування в корі головного мозку; температура води стандартна – 36 °С, сеанси проводять щодня по 8-10 хвилин; лікувальний курс складається з 10 впливів).
Для стимуляції функцій системи імунітету застосовують:
 повітряні ванни (тканини насичуються киснем, що сприяє активізації процесів клітинного дихання та обміну речовин, а результатом цього стає нормалізація функцій імунної системи; крім того, даний вид физиолечения підвищує стійкість організму дитини до стресів і всіляких зовнішніх ушкоджувальних чинників);
повітряні ванни (тканини насичуються киснем, що сприяє активізації процесів клітинного дихання та обміну речовин, а результатом цього стає нормалізація функцій імунної системи; крім того, даний вид физиолечения підвищує стійкість організму дитини до стресів і всіляких зовнішніх ушкоджувальних чинників);- геліотерапію або сонячні ванни (під впливом ультрафіолетових променів у шкірі активізується ряд фізіологічних процесів, що в кінцевому підсумку призводять до підвищення всіх видів імунітету);
- інгаляції препаратів-імуномодуляторів (застосовують розчини левамізолу, лізоциму, женьшеню, екстракт алое; тривалість 1 інгаляції – до 10 хвилин кожен день; лікувальний курс складається з 7-10 інгаляцій).
Щоб впоратися з інфекцією при наявності хронічних вогнищ її в організмі, використовують:
- місцевий ультрафіолетове опромінення короткої довжини хвилі (на область мигдалин і глотки);
- загальне ультрафіолетове опромінення середньої довжини хвилі в суберитемних дозах.
При ендокардиті та у разі недостатності кровообігу II-III стадії фізіолікування проводити протипоказано.
Санаторно-курортне лікування
Діти з вродженим пороком серця і недостатністю кровообігу I стадії на етапі підготовки до оперативного втручання та після нього можуть бути спрямовані на лікування в місцеві санаторії. Оскільки можливості адаптації у таких хворих знижені, віддалені курорти з незвичним кліматом їм протипоказані.
 Лікування в місцевому санаторії повинно проводитися в щадному режимі. Перші 10 днів виділяють на адаптацію дитини. В цей період призначають йому процедури геліо – і аеротерапії. Якщо ознаки дезадаптації (збільшення частоти серцевих скорочень, задишка та інші) відсутні, режим пацієнта поступово розширюють, додаючи процедури бальнеолікування та інші. Мінеральні ванни також застосовують за щадною методикою – 1 раз у 2-3 дні. На початку курсу лікування тривалість їх становить близько 5 хвилин, а до кінця його збільшується до 10 хвилин.
Лікування в місцевому санаторії повинно проводитися в щадному режимі. Перші 10 днів виділяють на адаптацію дитини. В цей період призначають йому процедури геліо – і аеротерапії. Якщо ознаки дезадаптації (збільшення частоти серцевих скорочень, задишка та інші) відсутні, режим пацієнта поступово розширюють, додаючи процедури бальнеолікування та інші. Мінеральні ванни також застосовують за щадною методикою – 1 раз у 2-3 дні. На початку курсу лікування тривалість їх становить близько 5 хвилин, а до кінця його збільшується до 10 хвилин.
Профілактика і прогноз при ВПС
На жаль, ця патологія є провідною причиною загибелі новонароджених і дітей першого року життя. Якщо протягом цього періоду оперативне втручання на серці з яких-небудь причин виконати не вдалося, 2-3 з чотирьох дітей гинуть. Значно поліпшити прогноз до одужання і життя допомагає рання діагностика та своєчасна корекція аномалії.
Знизити ризик розвитку ВПС у дитини допоможе планування вагітності з максимально можливим винятком впливу на організм майбутніх батьків, а потім і на плід перерахованих вище факторів ризику. Якщо в сім’ї вже є хворі з ВПС, на допомогу приходить медико-генетичне консультування. Воно допомагає з найбільшою ймовірністю визначити ризик даної патології у майбутньої дитини.
Висновок
Вроджені вади серця є провідною причиною смертності новонароджених і дітей першого року життя. Саме тому вкрай важливо своєчасно діагностувати цю патологію і провести хірургічне втручання, спрямоване на корекцію анатомічного дефекту в серці, клапанах або магістральних судинах.  При неможливості проведення операції або на етапі підготовки до неї хворий отримує консервативне лікування, що допомагає усунути симптоми захворювання і поліпшити стан хворого.
При неможливості проведення операції або на етапі підготовки до неї хворий отримує консервативне лікування, що допомагає усунути симптоми захворювання і поліпшити стан хворого.
Одним з напрямків консервативного лікування є фізіотерапія. Методики її спрямовані на поліпшення оксигенації крові, седацию пацієнта, активізацію процесів обміну речовин, стимуляцію функцій системи імунітету і підвищення адаптації організму дитини до впливу несприятливих факторів. Також дітям з ВПС показано лікування в місцевих санаторіях, які не потребують зміни кліматичного поясу.
Союз педіатрів Росії, лікар дитячий кардіолог Луканіна В. Б. розповідає про вроджених вадах серця:
Телерадіокомпанія Алау, телепрограма «Baby-гід», випуск на тему «Вроджені вади серця»:
 поліцитемія (згущення крові);
поліцитемія (згущення крові); клінічний аналіз крові;
клінічний аналіз крові; вуглекислі ванни (вуглекислий газ, потрапляючи у кров, впливає безпосередньо на дихальний центр, розташований в головному мозку; це призводить до уражень і поглиблення дихання, що спричиняє компенсаторне посилення дифузії кисню в легенях і підвищення рівня його в крові; крім того, даний вид физиолечения покращує роботу серця за рахунок зниження споживання кисню міокардом і активізації струму крові у вінцевих судинах; на додаток до вищевказаних ефектів вуглекислі ванни підвищують стійкість хворого до фізичних навантажень; починають курс лікування з концентрації газу 0.7 г/л, поступово збільшують її до максимуму – 1.4 г/л; вода повинна бути теплою (температура – 36 °С); проводять процедури 1 раз в день по 6-10 хвилин курсом в 7 впливів).
вуглекислі ванни (вуглекислий газ, потрапляючи у кров, впливає безпосередньо на дихальний центр, розташований в головному мозку; це призводить до уражень і поглиблення дихання, що спричиняє компенсаторне посилення дифузії кисню в легенях і підвищення рівня його в крові; крім того, даний вид физиолечения покращує роботу серця за рахунок зниження споживання кисню міокардом і активізації струму крові у вінцевих судинах; на додаток до вищевказаних ефектів вуглекислі ванни підвищують стійкість хворого до фізичних навантажень; починають курс лікування з концентрації газу 0.7 г/л, поступово збільшують її до максимуму – 1.4 г/л; вода повинна бути теплою (температура – 36 °С); проводять процедури 1 раз в день по 6-10 хвилин курсом в 7 впливів). повітряні ванни (тканини насичуються киснем, що сприяє активізації процесів клітинного дихання та обміну речовин, а результатом цього стає нормалізація функцій імунної системи; крім того, даний вид физиолечения підвищує стійкість організму дитини до стресів і всіляких зовнішніх ушкоджувальних чинників);
повітряні ванни (тканини насичуються киснем, що сприяє активізації процесів клітинного дихання та обміну речовин, а результатом цього стає нормалізація функцій імунної системи; крім того, даний вид физиолечения підвищує стійкість організму дитини до стресів і всіляких зовнішніх ушкоджувальних чинників);